Solutiile noastre
Nu a fost gasit niciun rezultat
Boli cronice
(…) aceste rani afecteaza foarte multe persoane. Mai putem adauga si membrii familei ce au grija de aceste persoane, si astfel numarul persoanelor direct implicate in tratamentul ranilor cronice creste (…)
Termenul de „rana”, de obicei, evoca notiunea de taietura sau injunghiere, ca rezultat a diferitelor romane politiste, nuvele si filme. Aceste rani necesita tratament si pansamente profesionale dar se vindeca mult mai repede. Este mult mai dificila tratarea asa numitelor rani cronice, ce afecteaza foarte multe persoane. Mai putem adauga si membrii familei ce au grija de aceste persoane, si astfel numarul persoanelor direct implicate in tratamentul ranilor cronice creste.
Tratamentul ranilor cronice, cum ar fi piciorul diabetic sau ulcerele de presiune, si chiar arsurile, de obicei dureaza luni de zile. Acest lucru este un inconvenient pentru membrii familiei, precum si foarte dificil pentru persoana afectata. Acest articol incurajeaza familiarizarea cu metodele moderne de tratament pentru ranile cronice in mediu umed, in conformitate cu principiile dezvoltate de catre cercetatori. Acest articol este un fel de introducere in subiect si un indiciu, despre cum se trateaza in mod eficient si rapid ranile cronice.
Referitor la tratamentul modern pentru ranile cronice, nu vrem sa clasificam pansamentele traditionale ca fiind ineficiente. Pansamentele traditionale (compresele din tifon, bandajele si plasturi) sunt foarte bune! Nimeni nu contesta eficacitatea lor deoarece sunt perfecte pentru tratarea ranilor acute (rezultate in urma raniri mecanice cum ar fi taieturi, rani prin injunghiere, rana de glont si abraziuni). In aceste cazuri, este indicata utilizarea pansamentelor sterile din tifon si a plasturilor.
TRATAREA EFICIENTA A RANILOR CRONICE
In cazul ranilor cronice (escare, arsuri, picior diabetic), acum 40 de ani specialistii au descoperit si au specificat clar care sunt conditiile favorabile vindecarii rapide. Acestea sunt complet opuse de ceea ce ofera pansamentele traditionale. S-a constatat ca o rana cronica se vindeca mai bine daca sunt indeplinite urmatoarele conditii:
- mediu umed de vindecare – sustine procesul natural de curatare al ranii, regenerarea tesutului distrus si reduce durerea. In acest fel rana se vindeca, in medie cu 50% mai repede;
- valoarea redusa a pH-ului – reducand valoarea pH-ului, aciditatea din rana creste, si astfel se inhiba dezvoltarea bacteriilor;
- ocluzia ranii – protejeaza rana impotriva infectarii cu bacterii din mediul exterior. Folosirea pansamentelor speciale din spuma poliuretana protejeaza si impotriva ranirii mecanice.
- temperatura stabila – temperatura stabila de aproximativ 37°C accelereaza diviziunea celulara, si prin urmare regenerarea tesutului distrus
 CARACTERISTICILE UNUI PANSAMENT PERFECT
CARACTERISTICILE UNUI PANSAMENT PERFECT
William Turner a continuat cercatarile lui Georg Winter din 1962 si a prezentat rezultatele lor in 1979, determinand astfel calitatile unui pansament perfect. Potrivit lui W. Turner un pansament, conform metodei moderne de tratament, va facilita procesul de vindecare daca:
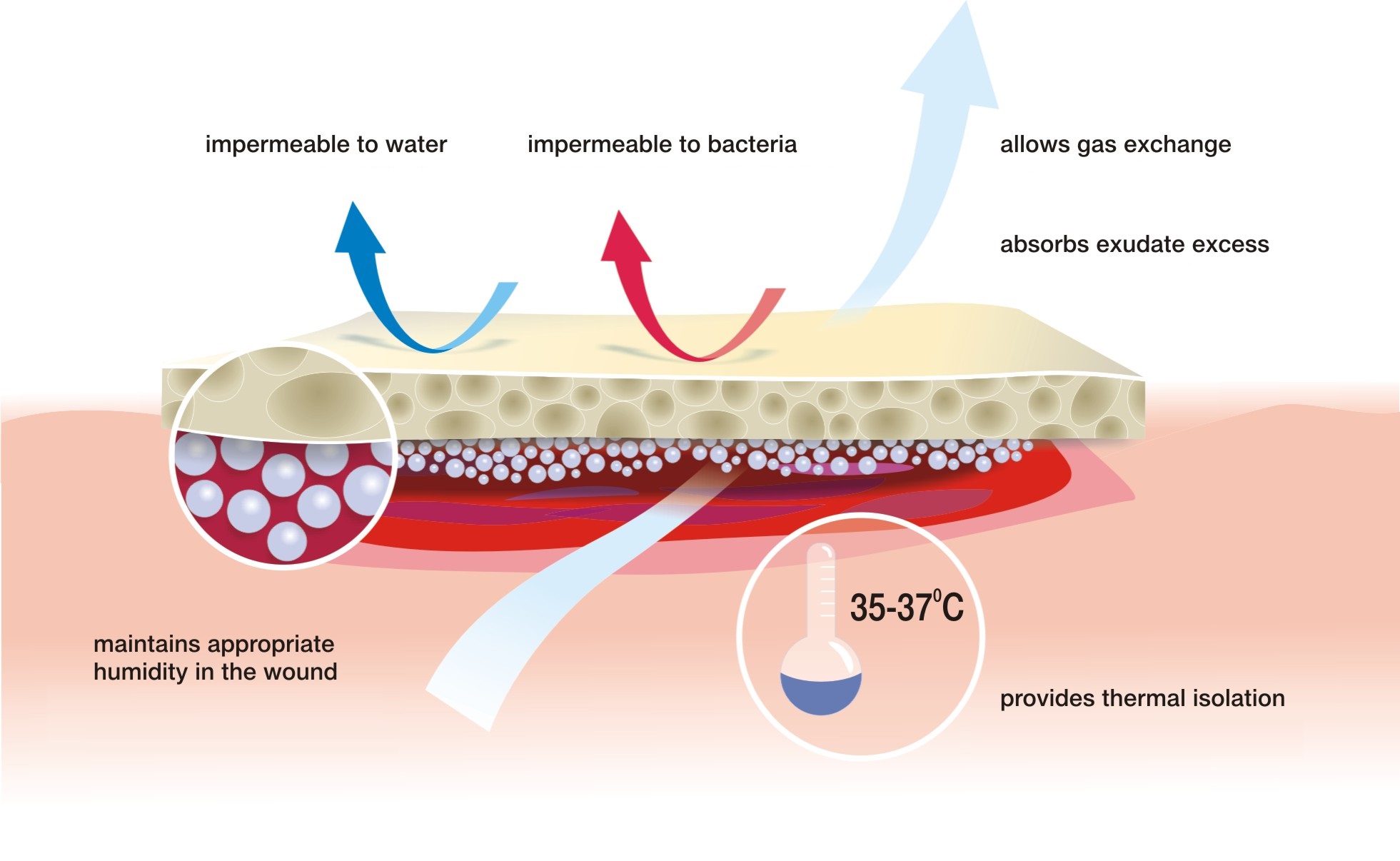
- mentine un nivel optim de hidratare in rana,
- elimina excesul de exudat si componentele toxice,
- izoleaza termic rana,
- permite schimbul de gaze intre rana si mediul inconjurator,
- este impermeabil la bacterii si alte microorganisme,
- nu contine particule si substante toxice,
- protejeaza tesutul nou format,
- se indeparteaza cu usurinta de pe rana, fara a cauza leziuni.
Pansamentele ce indeplinesc conditiile de mai sus, formeaza un mediu umed ce favorizeaza procesele importante din rana, astfel vindecarea este mai rapida cu 50%, se reduce senzatia de durere si riscul de infectie
De ce, in pofida prezentei unei game variate de pansamente moderne, alegerea pansamentului potrivit este asa dificila?
Identificarea corecta a proceselor ce au loc in rana, in timpul vindecarii, a dus la crearea mai multor pansamente specializate, fiecare avand caracterisitici diferite. In mod paradoxal, astfel apare problema alegerii corecte a pansamentului. Decizia utilizarii unui tip de pansament determina daca este eficient sau nu.
CUM SA ALEGEM PANSAMENTUL IN FUNCTIE DE RANA?
Alegerea pansamentul ar trebui sa aiba doua criterii de baza – nu exista un pansament universal pentru orice fel de rana si procesele din rana sa corespunda caracteristicilor pansamentului.
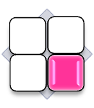
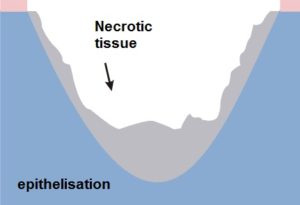
Pentru a facilita alegerea pansamentului corect, se poate folosi matricea de clasificare a culorii ranii, care este bazata pe observatia fenomenului in diferite faze de vindecare.
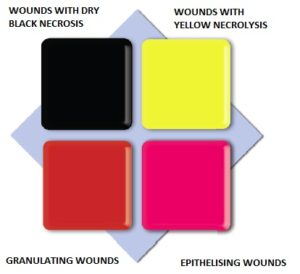
Clasificarea consta in patru culori atribuite stadiilor specifice ale procesului de vindecare.
Selection of the dressing to the given wound while using the wound colour classification system becomes easier, because the wounds of the same type (colour) set similar challenges, and therefore require a similar procedure.
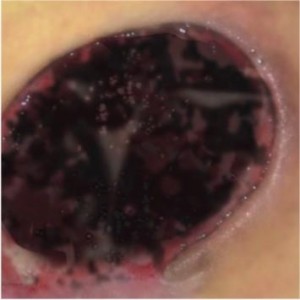
RANA „NEAGRA” – TESUT NECROTIC
OBIECTIVUL TRATAMENTULUI:
- indepartarea tesutului necrotic
CARACTERISTICILE RANII:
- tesut mort deshidratat
- tesutul necrotic acoprea intreaga rana sau este prezent local sub forma de pata
- nivelul de exudat – scazut (pana la punctul unde necroza devine lichida si se separa de tesutul sanatos)
- tesutul necrotic inhiba procesul de vindecare – este o sursa de infectii pentru tesuturile sanatoase, blocheaza formarea noului tesut
METODA DE TRATAMENT:
- este necesara indepartarea necrozei, chirurgical sau prin procesul de autoliza in mediu umed
PANSAMENTE RECOMANDATE:
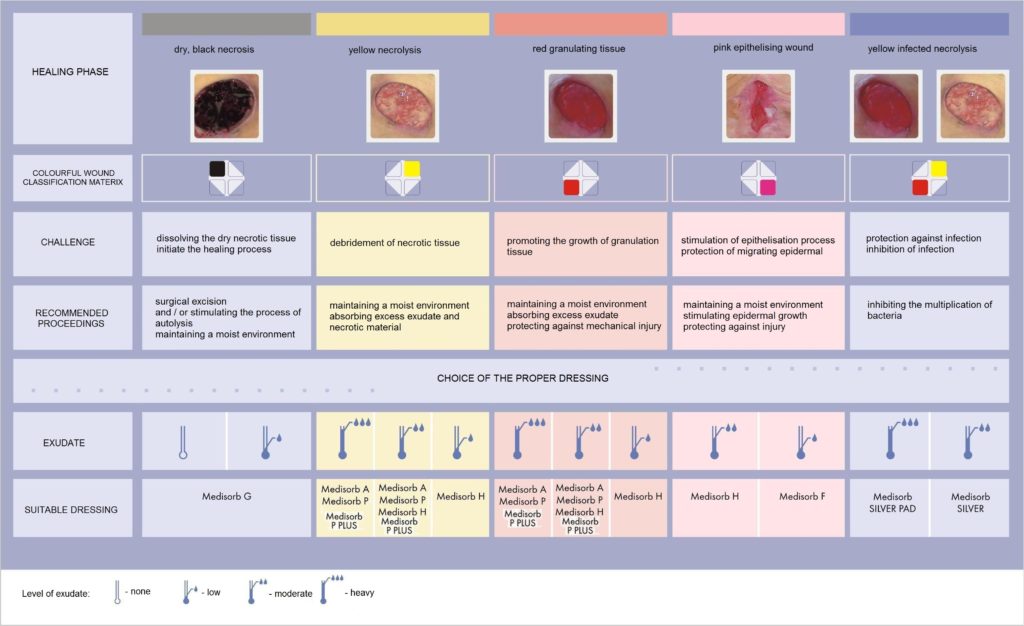
RANA „GALBENA” – NECROLIZA\
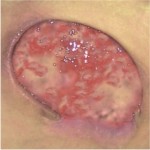
OBIECTIVUL TRATAMENTULUI:
- indepartarea tesutului necrotic si pregatirea ranii pentru granulatie
CARACTERISTICILE RANII:
- culoarea ranii – galbena, fibroasa
- nivelul de exudat – mare, moderat, rar scazut
METODA DE TRATAMENT:
- mentinerea unui mediu umed
- controlul nivelului de exudat
PANSAMENTE RECOMANDATE:
- Medisorb SILVER si SILVER PAD – rani infectate cu nivel mare de exudat
- Medisorb A – rani adanci cu nivel mare sau moderat de exudat
- Medisorb P – rani de suprafata cu nivel moderat de exudat
- Medisorb P PLUS – rani de suprafata cu nivel foarte mare de exudat
- Medisorb H – rani cu exudat moderat sau scazut
- Medisorb G – rani infectate cu nivel scazut de exudat (hidrateaza tesutul necrotic si il acopera cu microorganisme)
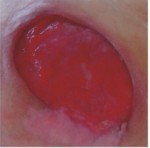
RANA „ROSIE” – TESUT DE GRANULATIE
OBIECTIVUL TRATAMENTULUI:
- mentinerea unui mediu umed necesar granulatiei
- controlul nivelului de exudat
CARACTERISTICILE RANII:
- rana are culoarea rosu aprins, este umeda
- suprafata neregulata a ranii
- tesutul este delicat, sensibil la durere, succeptibil la infectii
PANSAMENTE RECOMANDATE:
- Medisorb A, Medisorb P sau Medisorb P PLUS – rani cu exudat abundent sau moderat
- Medisorb H – rani cu exudat moderat sau scazut
- Medisorb G – rani infectate cu nivel scazut de exudat (hidrateaza tesutul necrotic si il acopera cu microorganisme)
- Medisorb A -rana infectata cu nivel mare de exudat
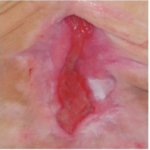
RANA „ROZ” – EPITELIZARE
OBIECTIVUL TRATAMENTULUI:
- protejarea noului tesut
- stimularea formarii pielii
CARACTERISTICILE RANII:
- suprafata ranii este acoperita de tesut roz sau alb
- celulele epiteliale migreaza de la marginile ranii spre centru.
METODA DE TRATAMENT:
- stimularea procesului de formare a pielii
- mentinerea unui mediu umed
- protejarea impotriva ranirii mecanice
PANSAMENTE RECOMANDATE:
- Medisorb H – rani cu exudat moderat
- Medisorb F – rani cu exudat scazut
Elżbieta Szwałkiewicz
Consultant National in Asistenta Medicala a Persoanelor cu boli cronice si dizabilitati
Unul dintre indicatorii folositi pentru a evalua calitatea ingrijirii pe termen lung a unei persoane imobilizate este aspectul pielii in zonele expuse la presiune constanta. S-ar parea ca asistentii medicali stiu totul despre prevenirea ulcerelor de presiune si de aceea ma intreb care este motivul unei incidente atat de mari de ulcere de presiune in randul persoanelor care se afla sub supraveghere medicala constanta.
Scara problemei ma indreptateste sa sustin ca in Polonia avem deficiente comune si foarte grave in ingrijirea bolnavilor si a persoanelor cu dizabilitati, atat in ingrijirea stationara de sanatate si asistenta sociala, precum si in conditiile de acasa. Aceste neglijari sunt cauza suferintelor imense si genereaza costuri substantiale de tratament si ingrijire.
Au existat numeroase articole pe tema ulcerelor de presiune care se refera la numeroase cercetari si statistici medicale. Acestea repeta aceleasi informatii cheie:
- factorul etiologic major este presiunea asupra tesuturilor aflate peste proeminentele osoase, ducand la dezvoltarea necrozei si ulcerare,
- leziunile pielii apar ca urmare a presiunii repetate care depaseste presiunea medie a capilarelor pielii (32 mmHg), deteriorarea simturilor este un factor care contribuie,
- formarea ulcerelor de presiune poate fi accelerata de procesul de deteriorare al pielii, ca o consecinta a umiditatii crescute datorita urinei, a incontinentei fecale sau transpiratiei,
- zonele predispuse la aparitia ulcerelor de presiune sunt zona osului sacru, zona nervului sciatic, zona trohanterilor/ zona soldurilor, glezne si calcaie,
- fiecare pacient imobilizat prezinta riscul formarii ulcerului de presiune,
- tehnologiile moderne ar trebui folosite pentru a reduce presiunea asupra pielii, cum ar fi saltelele special concepute, perne, textile si echipamente pentru miscare de alunecare, pansamente moderne pentru protectie si cu efect terapeutic, pansamente moderne pentru protectie si cu efect terapeutic, si produse ce ajuta la absorbtia urinei,
- tratamentul nu poate fi concentrat doar pe manangementul local al ulcerului de decubit.
Principii de baza pentru preventie:
- alimentatie corecta – aportul adecvat de proteine, calorii si lichide va preveni aparitia unui dezechilibru de azot, slabiciune si deshidratare,
- reducerea sau eliminarea presiunii si a frictiunii asupra pielii – acest efect se realizeaza prin utilizarea saltelelor si a pernelor de reducere a presiunii, schimbarea frecventa a pozitiei corpului, aplicarea unor reguli adecvate pentru ridicarea si deplasarea pacientilor,
- respectati cu strictete principiile de baza in ingrijirea persoanelor cu incontinenta (inclusiv cea fecala), cum ar fi:
- spalarea si curatarea zilnica, dupa fiecare contact cu excretii,
- controlul periodic al starii pielii in zonele expuse la umiditate,
- folosirea produselor absorbante potrivite nivelului de mictiune / gradului de incontinenta,
- prevenirea inflamatiei pielii prin utilizarea pansamentelor speciale de protectie,
- protejarea pielii impotriva uscarii execsive si a iritatiilor (provocate de urina si transpiratie) prin utilizarea produselor de ingrijire a pielii.
Abordarea moderna a tratamentului ulcerelor de presiune si a altor rani cronice favorizeaza vindecarea ranilor intr-un mediu umed prin utilizarea diferitelor pansamente de specialitate, care se aplica in functie de tipul si locul plagii.
Studiile stiintifice si experienta practica au aratat ca mentinerea unui mediu umed in interiorul ranii stimuleaza epidermizarea, si la randul sau, stimuleaza cresterea tesutului conjunctiv care sta la baza pielii.. Pansamentele de specialitate, comparativ cu cele conventionale din tifon influenteaza, de asemenea, rata de vindecare. Acestea previn deteriorarea epidermei tinere in timpul fiecarei schimbari de tratament si contin substante care influenteaza tratamentul si vindecarea ranilor. Nu trebuie subestimat faptul ca este nevoie de o protectie eficienta a interiorului plagii impotriva factorilor externi si efectuarea procedurilor normale de igiena fara schimbarea pansamentului.
Procedurile terapeutice (inclusiv alegerea unui pansament) si costul depind de tipul plagii si de stadiul de vindecare. Unele rani sunt tratate timp de multe luni, uneori peste un an, aparand adesea probleme in procesul de vindecare, iar cele mai periculoase dintre ele pot provoca infectii. O rana neprotejata corespunzator poate fi infectata foarte usor cu bacterii, virusi sau ciuperci. Acestea prolifereaza spontan si otravesc tesuturile cu secretiile lor. Infectia plagii se poate raspandi rapid pana la septicemie, punand in pericol viata pacientului. Costul tratamentului ranilor cronice infectate creste semnificativ, in principal din cauza nevoii de a folosi pansamente mai specializate si a ultilizarii antibioticelor scumpe.
In calitate de consultant national observ cu mare ingrijorare ca numarul persoanelor care sufera de ulcere d epresiune si alte rani cronice nu scade, in ciuda anilor de campanii educational. Responsabilitatea pentru aceasta situatie revinde nu doar asistentilor medicali, ci si celor responsabili de crearea conditiilor de ingrijire a persoanelor bolnave si dependente, precum si a Fondului National de Sanatate ca platitor care finanteaza costurile tratamentului. Izolarea procedulurilor referitoare la tratamentul escarelor si lasarea costului tratamentului in seama institutiei in care apar, ar afecta foarte mult ar afecta foarte mult crearea conditiilor adecvate pentru prevenirea ulcerelor de presiune. Desigur, ar trebui sa se ia in considerare ca unele rani cronice nu sunt rezultatul neglijentei, ci rezulta din starea fizica a pacientului; cel mai adesea se refera la faza finala a bolii neoplazice devastatoarea biologic pe termen lung.
Ca parte a propriei practici profesionale, am putut observa eficacitatea remarcabila a pansamentelor moderne in tratarea ulcerelor de presiune. Desigur, asistentele medicale ar trebui sa fie la current cu toate metodele cunoscute de tratament al ranilor cronice, nu doar ulcere de presiune, ulcere maligne, ulcere ale piciorului diabetic si arsuri. Concluzia este sa fii constient de faptul ca este inacceptabil sa nu respecti principiile de baza in preventie si sa expui pacientul la formarea ulcerelor de presiune sau a altor rani cronice. Atat consecintele asupra sanatatii, cat si cele financiare ale produselor absorbante si pansamentelor de protectie sunt foarte grave, nu numai pentru pacient, ci si pentru asistenti medicali si unitatea pentru care lucreaza.
Elżbieta Szwałkiewicz
Consultant National in Asistenta Medicală a Bolnavilor Cronici si a Persoanelor cu Dizabilitati
Chiar si cel mai modern, potrivit pentru rana pansamet nu va facilita procesul de vindecare a ranilor daca nu vor fi indeplinite conditii suplimentare care sa conduca la regenerarea ulterioara a corpului.
Acestea sunt:
- igiena adecvata a corpului,
- protejarea pielii impotriva efectelor iritante ale urinei,
- pat, saltea, lenjerie de pat si lenjerie de corp adecvate,
- eliminarea presiunii asupra partii corpului afectata de escara,
- miscare si pozitionare sigure a corpului,
- nutritie si hidratare adecvate.
Solutiile tehnice si tehnologiile moderne permit efectuarea in conditii de siguranta a activitatilor igienice, chair si in cazul pacientilor complet imobilizati si cu pielea foarte sensibila, fara riscul si efortul asociat miscarii lor. Pe piata exista o gama larga de dispozitive ce faciliteaza igiena si ingrijirea pielii. Atunci cand aveti de-a face cu o piele uscata (spalata des cu sapun), slabita, macerata, supusa constant actiunii unor factori iritanti, este necesar sa verificati starea pielii zilnic in căutarea semnelor unei reactii alergice. Produsele potrivite pentru curatarea si ingrijirea pielii bolnavilor sunt acelea care pot fi aplicate pe pielea sensibila si iritata si au proprietati de hidratare, catifelare si refacerea elasticitatii pielii. Acestea ar trebui sa reduca inflamatia, sa hidrateze si sa protejeze pielea impotriva factorilor iritanti precum urina. Nu folositi sapun pe pielea iritata si cu mancarimi, ci doar produse de curatare delicata (precum lotiuni, spume). Se recomanda utilizarea produselor cosmetice cat mai putin alergice si folosirea produselor de curatare si ingrijire de la acelasi producator, deoarece acest lucru va impiedica utilizarea produselor cu diferite componente chimice, care prin interactiunea lor pot deveni daunatoare pentru organsim. Se spala doar zona ranii, se verifica starea pansamentului si protectia ranii impotriva contaminarii si umezirii in timpul procedurilor de igiena.
Mirosul de urina, neplacut pentru pacient si mediul sau, poate fi eliminat prin alegerea corecta a produselor absorbante si schimbarea acestora cu o frecventa corespunzatoare – de aproximativ patru ori pe zi. In timpul schimbarii, curatati abdomenul, organele genitale, zona inghinala și fesele.
Un pacient care nu poate schimba pozitia din culcat in sezut poate fi spalat in mod traditional in pat, dar poate fi spalat si intr-o cada mobila speciala. Majoritatea acestor cazi, de asemenea, un dispozitiv de hidromasaj incorporat. Liftul are capacitatea de a ridica tetiera, astfel incat pacientul sa poată fi spalat in pozitie sezand sau culcat. Intr-un set cu cada sunt disponibile si telescaune care ajuta persoanele cu paraplegie sau cu dizabilitati sa intre si sa iasa din cada. Aceste persoane se pot spala si ele la dus folosind liftul sau un scaun sanitar. Toate institutiile in care exista pacienti cu dizabilitati locomotorii ar trebui sa aiba sisteme integrate de igiena personala, adica echipamente mobile integrate cu echipamente de curatare.
Persoanele imobilizate, cu paraplegie, pot folosi toaleta singuri daca sunt create conditii pentru a-i ajuta sa faca trecerea de pe scaunul cu rotile pe toaleta, iar inaltimea scaunului cu rotile si a toaletei trebuie sa fie similare. Peretii laterali ai scaunului si barele ajutatoare ale toaletei ar trebui sa fie reversibile. Fiecare toaleta trebuie sa puna la dispozitia persoanei care o foloseste un dus si hartie igienica, pentru o igiena corecta si o curatare completa, in special in cazul persoanele in varsta, cu pielea imbatranita, sensibila si uscata. In toaleta ar trebui sa existe suficient spatiu pentru ca o persoana cu dizabilitati sa poata intra cu scaunul cu rotile, sa-l poata aseza langa vasul de toaleta, iar dupa ce a ridicat partea laterala a scaunului si bara toaletei sa se poata muta. Toti oamenii, indiferent de starea de sanatate si conditia fizica ar trebui sa poata folosi toaleta. In momentul ridicarii si miscarii pacientului, trebuie evitata presiunea asupra corpului si sunt recomandate metodele de alunecare si rotatie a corpului. Necesitatea de a curata si proteja pielea este deosebit de importanta pentru persoanele cu dizabilitati, care se confrunta cu problema incontinentei urinare.
Este foarte important de retinut ca urina este un factor extern iritant, iar in contact cu pielea poate cauza inflamatii. Pielea inflamata este rosie, iritata si dureroasa. Pot aparea frecvent umflaturi, mancarimi si descuamari ale pielii. Pacientii care incearca sa reduca mancarimea se pot zgaria formand rani ce vor duce la aparitia escarelor infectate sau a infectiilor bacteriene.
Efectul dorit poate fi obtinut prin folosirea produselor absorbante de unica folosinta, seturi pentru colectarea urinei, produse specializate de igiena personala si produse cosmetice si de protectie. Pe piata se gaseste o oferta foarte mare pentru aceasta categorie de produse.
Scutecele, absorbantele cu forma anatomica si absorbantele urologice trebuie alese in functie de capacitatea de absorbtie, continutul de superabsorbant, tipul de protectie impotriva scurgerilor din scutec, capacitatea de a neutraliza mirosurile neplacute si posibilitatea unei ajustari optime pe corp. De asemenea, este foarte important ca miezul absorbant sa fie acoperit cu un strat special din netesut ce protejeaza pielea de contactul cu urina absorbita.
Incontinenta urinara duce la umezeala constanta si macerarea pielii, ceea ce favorizeaza inflamatia si deteriorarea acesteia, rezultand formarea escarelor. Prin urmare este necesar sa verificati constant zonele expuse la umiditate, starea pansamentelor si sa scurtati la maxim timpul de expunere al pielii la contactul cu urina.
In concluzie, alegerea unui produs absorbant trebuie sa fie determinata de gradul de incontinenta urinara, de starea de constiinta a pacientului, de intervalul de timp din zi si de nivelul de activitate. Persoanele cu ulcer de presiune si pielea uscata, foarte sensibila si predispusa la aparitia iritatiilor ar trebui sa foloseasca scutece care permit pielii sa respire. Ele se deosebesc de alte scutece pentru ca, in loc de folia de protectie au un laminat special ce permite aerului sa circule.
In timpul hranirii unei persoane imobilizate la pat, cu incontinenta urinara (IU), se recomanda utilizarea alezelor igienice pentru a proteja lenjeria sau scaunul. Nu utilizati aleze din cauciuc, ci aleze din celuloza, avand o parte acoperita cu un film special ce protejeaza scaunul sau patul impotriva umezelii. In acest caz trebuie folosite si produse absorbante ce permit pielii sa respire. Persoanele cu escare trebuie sa evite supraincalzirea in haine calduroase si incaperi fara aer sau incalzite excesiv si, mai presus de toate, trebuie sa evite presiunea pe termen lung asupra pielii deteriorate si fricțiunea pielii pe sol. Acest efect poate fi realizat prin utilizarea unui sistem de alunecare si a unui echipament special repozitionare, saltelelor si pernelor de reducere a presiunii, schimbarea frecventa a pozitiei corpului, aplicarea regulilor adecvate pentru ridicarea si deplasarea pacientului.
Reducerea semnificativa sau eliminarea presiunii asupra pielii poate fi realizata prin dotarea patului cu o saltea anti-escare:
- saltea antiescare cu presiune alternativa (asa numita saltea dinamica) in care un motor pompeaza aer in camerele individuale ale saltelei, umpland doar unele dintre ele, ceea ce permite eliberarea temporara a unei alte parti a corpului. Utilizarea saltelei nu anuleaza necesitatea de a schimba frecvent si in mod adecvat pozitia corpului.
- saltea antiescare cu presiune constanta, unde aerul este ompat cu ajutorul unei pompe manuale, ce permite obtinerea unei presiuni adecvate si reducerea presiunii pe suprafata corpului. De asemenea, este important ca aceasta sa fie realizata dintr-un material cu o formulă antibacteriana unica care inhiba dezvoltarea bacteriilor si a mirosului neplacut. Utilizarea acestei saltele are un efect de preventie si accelereaza vindecarea ranilor existente. Aceasta saltea este deosebit de utila in cazul pacientilor deranjati de sunetul motorului pompei din salteaua dinamica.
Timpul de vindecare a escarei sau a oricarei alte rani cronice depinde de starea generala de sanatate si de o nutritie buna, cu aport adecvat de proteine, calorii si lichide.
Cauze
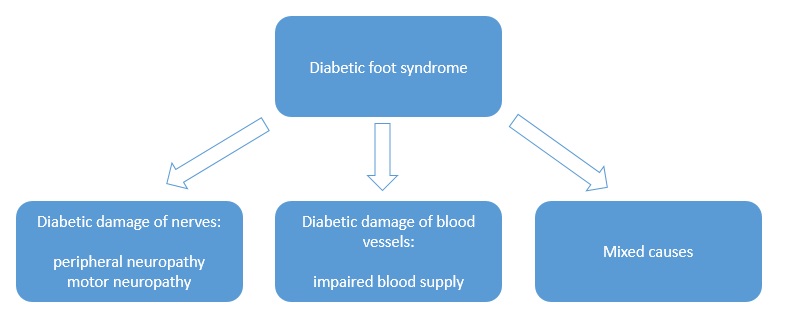
Sindromul piciorului diabetic reprezinta leziunile aparute la extremitatile inferioare, in cazul pacientilor cu diabet.
Cauzele sindromului piciorului diabetic sunt afectiunile vaselor de sange (ischemie) si deteriorarea nervilor(neuropatie). Deteriorarea vascularizarii si inervatiei la pacientii diabetici, de obicei, progreseaza simultan, dar numai una dintre aceste afectiuni este dominanta. Factorul dominant determina tipul sindromului piciorului diabetic si astfel putem distinge: sindromul piciorului diabetic ischemic sau sindromul piciorului diabetic neuropatic
Imagine: sindromul piciorului diabetic – clasificarea dupa factorul dominant
Neuropatia periferica (senzitiva) – este una dintre complicatiile hiperglicemiei prelungite si afecteaza proiectile nervilor somatici si autonomi, din ambele picioare. Pacientul are sensibiliate redusa la durere si la temperatura, nu simte durere in urma ranirii sau compresiei, astfel pielea sufera leziuni si se formeaza ulcere. Acestea, de obicei, nu sunt observate din timp si sunt tratate destul de tarziu. Ulcerele depistate tarziu, sunt deja intr-o faza avansata pentru a fi tratate cu succes.
Neuropatia motorie cauzeaza atrofia musculaturii si tendoanelor piciorului si, inevitabil, deteriorarea articulatiilor. Acestea duc la formarea calusul plantar. Faza finala este deformarea piciorului.
Angiopatia(leziuni ale vaselor de sange) – tulburarile circulatorii reprezinta fluxul anormal de sange din picioare, in special in artera tibiala si artera fibulara. Diabetul netinut sub control favorizeaza dezvoltarea bolilor arteriale. Controlul nivelului de glucoza din sange este una dintre metodele de prevenire, precum si o conditie prestabilita pentru inceperea procesului de vindecare a leziunii.
Astfel, putem distinge:
- ulcere neuropatice, ce constitue doua treimi dintre ulcerele piciorului diabetic
- ulcere angiopate (~ 10%)
- ulcere mixte (~ 25%)
Grupuri de risc
-
- Persoanele cu diabet zaharat.
- Persoanele cu diabet nediagnosticat!
Aceasta boala afectecteaza, in general, persoanele cu diabet de tip 2 (non-insulino-dependent).
Sindromul piciorului diabetic este prezent la aproximativ 20% dintre pacietii spitalizati din cauza diabetului si este cauza a 50% dintre amputarile efectuate in salile de operatii.
Simptome
Piciorul diabetic neuropatic
Simptomele predominante sunt:
- pierderea sensibilitatii tactile, la durere si la temperatura
Pacientul nu mai percepe durerea in urma unei taieturi, arsuri, prezentei unui obiect strain in pantofi si nu il mai deranjeaza pantofii incomozi. Insensibilatatea la durere este cauza formarii ulcerelor pe talpa piciorului. Piciorul diabetic neuropatic este cald, cu flux sangvin scazut in artere, dar articulatiile piciorului si oasele sunt deformate.
La unii pacienti, afectiunile apar in articulatii si se formeaza prin distrugerea graduala a articulatiilor mici ale piciorului, ce duce la deformarea considerabila a piciorului. Atunci este necesara purtarea incaltamintei speciale, facute pe comanda individuala. Purtarea pantofilor nepotriviti duce, frecvent, la formarea ulcerelor.
Sindromul piciorului diabetic ischemic – angiopatic
Simptomele predominante sunt:
- sensibilitate crescuta la durere
Simptomele principale sunt: intensificarea durerii in special pe timpul noptii, acompaniata, de obicei, de crampe musculare, furnicaturi sau amorteala.
In functie de nivelul stenozei si ocluziei arterelor din membrul inferior, necroza poate aparea in diferite zone ale piciorului.
Cea mai severa forma a bolii este inchiderea arterelor mari din membrul inferior, deasupra genunchiului. Acest lucru cauzeaza aparitia tesutul necrotic in picior, si cateodata si in membrul inferior. Necroza afecteaza, in special, degetele de la picior. Piciorul diabetic ischemic este caracterizat prin circulatia sangelui scazuta in membrul inferior.
Sindromul piciorului diabetic netratat duce la amputarea piciorului.
Localizare
La pacientii cu neuropatie diabetica, ulcerele sunt localizate, in special, in zonele cu raniri repetate si, in general, afecteaza suprafata plantara a piciorului din jurul osului metatarsian, calcaiului si degetelor de la picior. De obicei ulcerele neuropatic nu sunt dureroase.
Din cauza neuroartropatiei, piciorul este deformat intr-un mod caracteristic – degete in „gheara”, degete ciocan, schimbarea mersului si formarea in exces a calusului(bataturi), ce duce la rani nevindecabile si ulcere.
In cazul piciorului diabetic ischemic, hipoxia cronica duce la inceperea alterarii piciorului – umflaturi, apar ulcere si crapaturi, unghiile se deformeaza, tesutul moale dispare si intreg piciorul devine albastru.
Tratament
A
Persoana competenta pentru a prescrie tratamentul, trebuie sa fie specialist in diabet, chirurgie (inclusiv chirurgie vasculara) si ortopedie. Asistentele medicale participa activ la tratament, pe durata terapiei. Cel mai important lucru este pastrarea nivelului de zahar din sange in limitele optime fiziologice.
Tratamentul este atat cauzal cat si local.
Ranile sunt debridate chirurgical, vasele de sange ingustate se deblocheaza, grefele vasculare sunt folosite pentru a permite ocolirea arterelor infundate si astfel se imbunatateste circulatia sangvina in picior. Impreuna cu tratamentul chirurgical, este controlat nivelul zaharului din sange si sunt administrate medicamentele necesare. Pe langa insulina si antibiotice, pacientului i se administrarea medicamente ce imbunatatesc circulatia sangelui in membre si reduc vascozitatea sangelui. In acest mod sunt accesate structurile ischemice, ranile se vindeca si se cicatrizeaza mai usor. De asemenea este recomandata o dieta corespunzatoare.
Prevenire
Factorii esentiali in prevenirea dezvoltarii piciorului diabetic sunt tratamentul adecvat pentru diabet, controlul si mentinerea unui nivel normal de zahar in sange.
Dupa diagnosticarea diabetului, pacientul ar trebui:
- sa renunte la fumat
- sa aiba grija de picioare
- sa controleze sistematic circulatia si inervatia de la nivelul picioarelor
Daca exista leziuni la nivelul piciorului, interventia, din timp, a doctorului duce la prevenirea amputarii membrului inferior.
Ingrijirea picioarelor de zi cu zi:
- examinarea zilnica – controlarea fluxului sangvin si a sensibilitatii, spalarea cu apa calda (nu fierbinte), uscarea usoara si delicata – in special in zonele dintre degete
- ingrijirea unghiilor – taierea regulata (dar nu prea scurt)
- alegerea pantofilor adecvati – suficienti de lati, marimea potrivita (pacientii cu neuropatie, din cauza lipsei sensibilitatii au tendinta de a alege pantofi nepotriviti, cu o masura mai mica decat poarta de obicei), cu toc mic si lat, se recomanda pantofii cu siret
- inainte de a se incalta, pacientul ar trebui sa verifice daca in interiorul pantofilor nu sunt obiecte ascutite sau cusaturi in relief
- a se evita sosetele din materiale elastice care strang piciorul sau sintetice (sosetele prea stranse pot afecta circulatia sangelui) – sunt recomandate sosete din bumbac 100%
- protejarea piciorului impotriva: inmuierii, exercitiilor fizice si a incalzirii (de ex. folosirea paturii electrice)
- a se evita folosirea unguentelor pe bataturi – decat daca sunt recomandare de catre medic
In cazul observarii schimbarilor la nivelul picioarelor, cum ar fi umflarea, schimbarea culorii, pierderea sensibilitatii, a se consulta, cat mai curand, medicul.
Chiar si taieturile minore, pielea crapata si ranile trebuie intotdeauna protejate cu pansamente sterile si aratate medicului in timpul vizitelor medicale. Daca nu exista un progres vizibil in procesul de vindecare, este recomandata consultarea de urgenta a medicului.
Cauze
Cauzele ulcerelor piciorului sunt diverse, complexe pe plan intern si aproape exclusiv de origine endogena.
Fara nici o indoiala, cele mai frecvente cauze ale ulcerelor sunt hipertensiunea venoasa si insuficienta arteriala.
Alte posibile cauze ale ulcerelor piciorului:
- hipertensiune: dermatita necrotica vasculara – tromboflebita profunda inalta (sindromul Martorell)
- infectii: osteomeielita, tuberculoza, pyoderma gangrenosum, lepra, muscaturi de insecte
- vasculita: poliarterita nodoasa, artrita reumatoida
- tulburari hematologice: anemie hemolitica, tulburari fibrinolize
- tulburari neurologice: poliomielita, neuropatie periferica (diabet)
- cancer: carcinom bazoscuamos mixt (ulcerul lui Marjolin), melanom, sarcomul Kaposi, limfom
Aparitie
- 75% din toate cazurile de ulcere vasculare sunt rezultatul hipertensiunii – ulcere venoase
- 15% apar in urma aterosclerozei – ulcere mixte
- 10% sunt ulcere arteriale
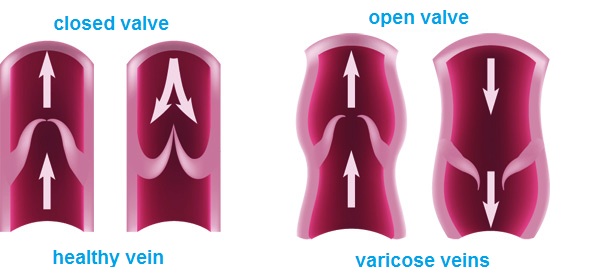
Ulcerele venoase apar ca urmare a tulburarii severe a circulatiei sangvine. In starea avansata a insuficientei venoase, circulatia venoasa din membrele inferioare este afectata si valvalele venelor sunt deteriorate – astfel apare congestionarea si presiunea crescuta in vene. Valvele dirijeaza fluxul sangvin numai in directia inimii, nu si invers. Cand aceste valve sunt distruse, sangele nu mai este directionat spre inima si stagneaza in membrele inferioare. Creste presiunea sangelui in sistemul venos, si daca ramane netratata poate cauza probleme mari valvelor si venelor superficiale. Peretii venelor isi pierd flexibilitatea, elasticitatea si se ingroasa. Pentru a prevenii reaparitia ulcerelor si pentru tratamentul lor, este foarte importanta localizarea insuficientei venoase.
Factori de risc
-
- obezitate
- lucrul in picioare sau stand la birou, duce la stagnarea sangelui in picioare
- factori ereditari – prezenta venelor varicoase la parinti
- varsta, in special la persoanele peste 60 de ani
- sexul, statistic venele varicoase sunt mai frecvente la femei decat la barbati
- numarul de sarcini (mai multe nasteri creste riscul aparitiei varicelor)
- constipatie
- picioare plate
- contraceptive orale
- inaltime
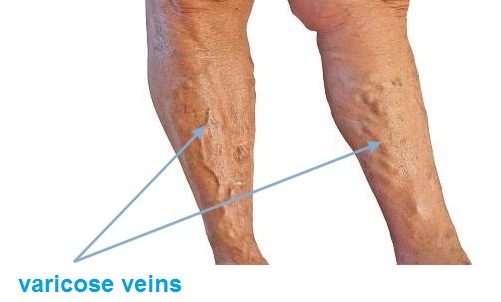
Simptome
Faza initiala a insuficientei venoase: senzatia de greutate in picioare, in special seara, aparitia asa numitelor vene in panza de paianjen si a venelor reticulare. Urmatoarele faze in dezvoltarea bolii sunt: aparitia umflaturilor in jurul gleznelor,si apoi umflarea intregului picior. La inceput umflatura dispare dupa o noapte de odihna, apoi devine constanta. Dupa ceva timp pot aparea varicele (extinderea permanenta a venelor superficiale).
In insuficienta venoasa avansata apar schimbarile trofice ale pielii precum si decolorarea, petele si intarirea pielii. Apoi apar mancarimile, proeminente, crapaturi, pielea acoperita de vene varicoase este distrusa, ceea ce duce inevitabil la formarea ranilor cronice greu de vindecat (ulcerele piciorului).
Localizare
- Ulcerele venoase, de regula, sunt localizate la nivelul maleolei mediale.
- Ulcerele ischemice (arteriale), de regula, sunt localizate in spatele degetelor de la picioare, in zona calcaiului sau pe suprafata anterioara a gambei
- Ulcerele reumatice se gasesc pe lateralele si pe spatele picioarelor, si in zona gleznelor.
Consultarea medicului
In primul rand, trebuie consultat medicul si acesta ar trebui sa va recomande un chirurg specialist. In prezent, cea mai buna metoda de diagnosticare a insuficientei venoase este ecografia Doppler.
Tratament
In cazul ulcerelor rezultate in urma insuficientei venoase avansate, unflarii picioarelor, venelor varicoase netratate metoda de tratament include:
- tratamentul local al ranii – cu pansamente moderne,
- terapia prin compresie – cu echipamente speciale de compresie (bandaje, sosete, etc),
- terapia medicamentoasa – prin administratea medicamentelor,
- si in final eliminarea refluxului venos – prin metoda chirurgicala.
Tratamentul local presupune curatarea ranii de tesut necrotic si stimularea procesului de vindecare. Scopul tratamentului conservator este anularea efectelor hipertensiunii venoase, prin imbunatatirea circulatiei venoase si reducerea umflaturii. Baza tratamentului conservator este terapia prin compresie. Aceasta creste presiunea locala hidrostatica si atenueaza presiunea din venele superficiale. Compresia graduala accelereaza circulatia sangvina din venele sistemului profund. Un element important al tratamentului conservator este farmacoterapia.
Tratamentul ulcerelor este dificil si de lunga durata. Pentru a reduce costurile si pentru a fi eficient, tratamentul trebuie bazat pe cooperarea sistematica si foarte buna intre pacient si personalul medical.
Prevenire
O persoana poate controla urmatorii factori GREUTATEA si STILUL DE VIATA.
GREUTATEA:
- pierderea greutatii in exces
STILUL DE VIATA:
- cresterea activitatilor fizice in special mersul pe jos, ciclismul, inotul. Contractiile musculare stimuleaza circulatia venoasa, impingand sangele spre inima – astfel sangele nu stagneaza in vene
- avand grija de tine la serviciu, in special in pozitia stand la birou – folosirea suportului pentru picioare, evitarea statului intr-o singura pozitie fara a te misca sau a te ridica. Efectuarea exercitiilor pentru stimularea gambei la serviciu – de exemplu, a marsalui in pozitie dreapta intr-un loc, a se apleca catre picior in pozitia stand jos.
Din momentul aparitiei tulburarilor microcirculatorii, ele pot fi corectate prin utilizarea echipamentelor de compresie:
- sosete pana la genunchi
- ciorapi
- colanti anti-varice
si prin tratament medical – a se consulta intotdeauna medicul sau farmacistul.
Maria T. Szewczyk, Ph. D.
Departamentul Ingrijire Chirurgicala, Ludwik Rydygier Collegium Medicum in Bydgoszcz, Nicolaus Copernicus Universitatea din Toruń
In tratarea ulcerelor, in special in stare avansata, este necesara ingrijirea omnidirectionala si interdisciplinara a pacientului. Ulcerele venoase sunt rani cronice, al caror proces de vindecare este dificil si de durata, si necesita efort sporit. (…)
Insuficienta cronica venoasa si ulcerele venoase
ILa aproximativ 80% din cazurile de ulcerele la picior, cauza este insuficienta cronica venoasa. Ulcerele venoase sunt complicatiile finale si cele mai severe. In tratarea ulcerelor, in special in stare avansata, este necesara ingrijirea omnidirectionala si interdisciplinara a pacientului. Ulcerele venoase sunt rani cronice, al caror proces de vindecare este dificil si de durata, si necesita efort sporit. Ranile extinse si existente de mai multi ani, cauzeaza de obicei limitarea miscarii la nivelul gleznei, deformarea piciorului si dizabilitati permanente. (Imaginea 1, 2, 3, 4).
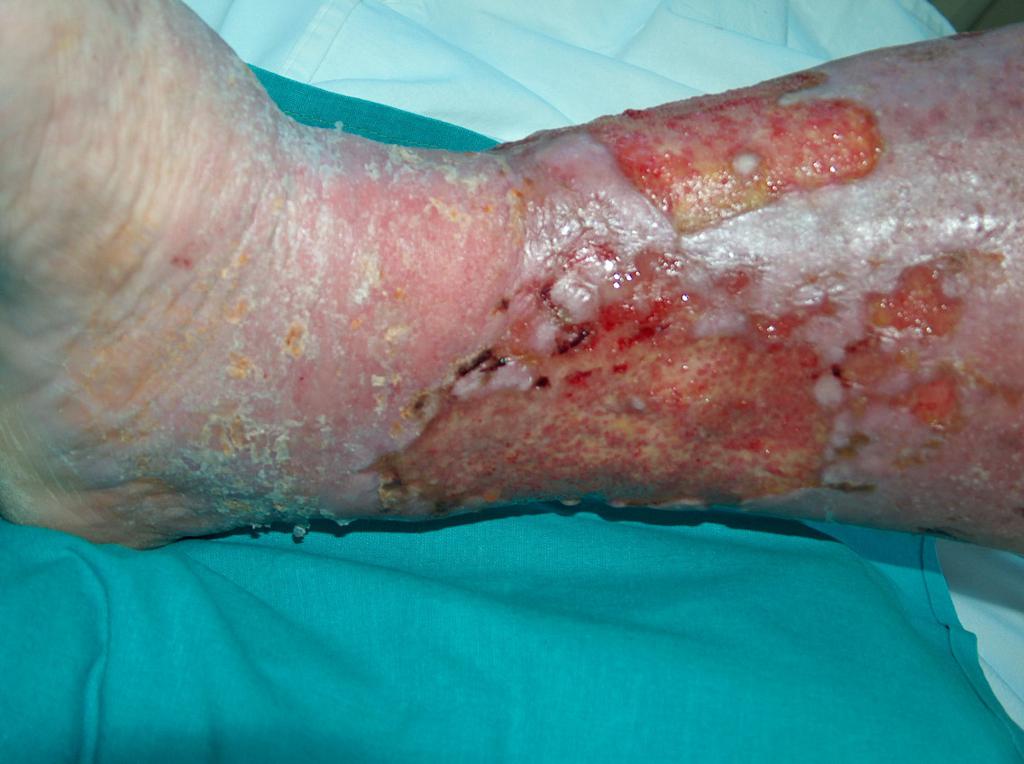
(din arhiva autorului)
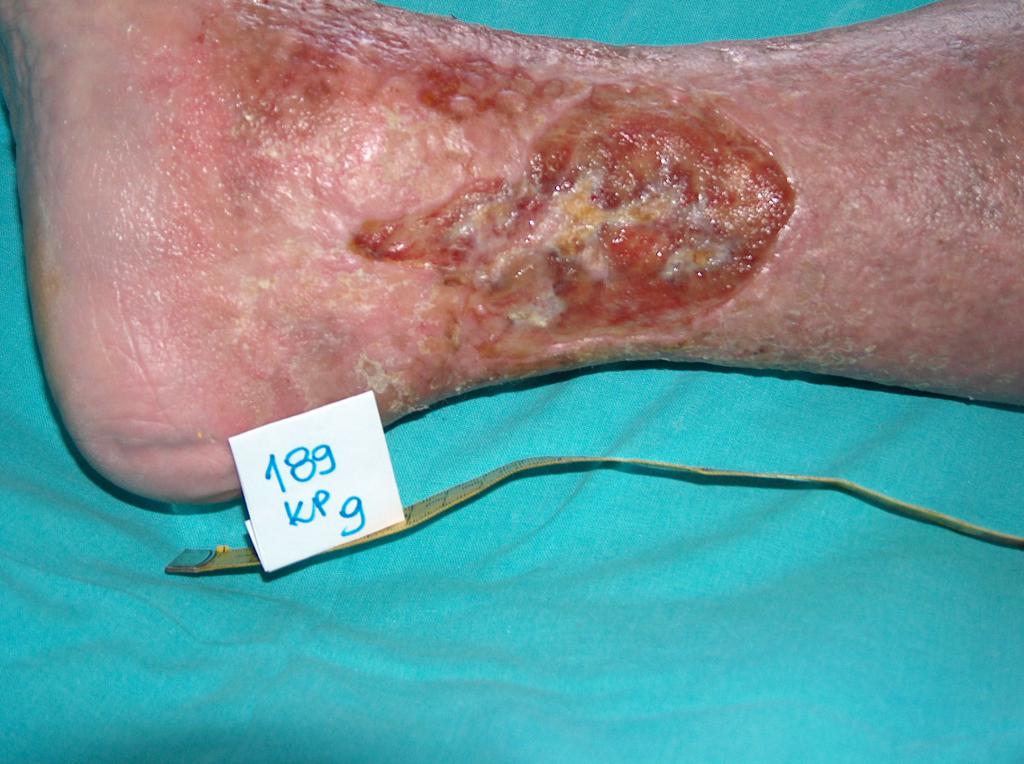
(din arhiva autorului)
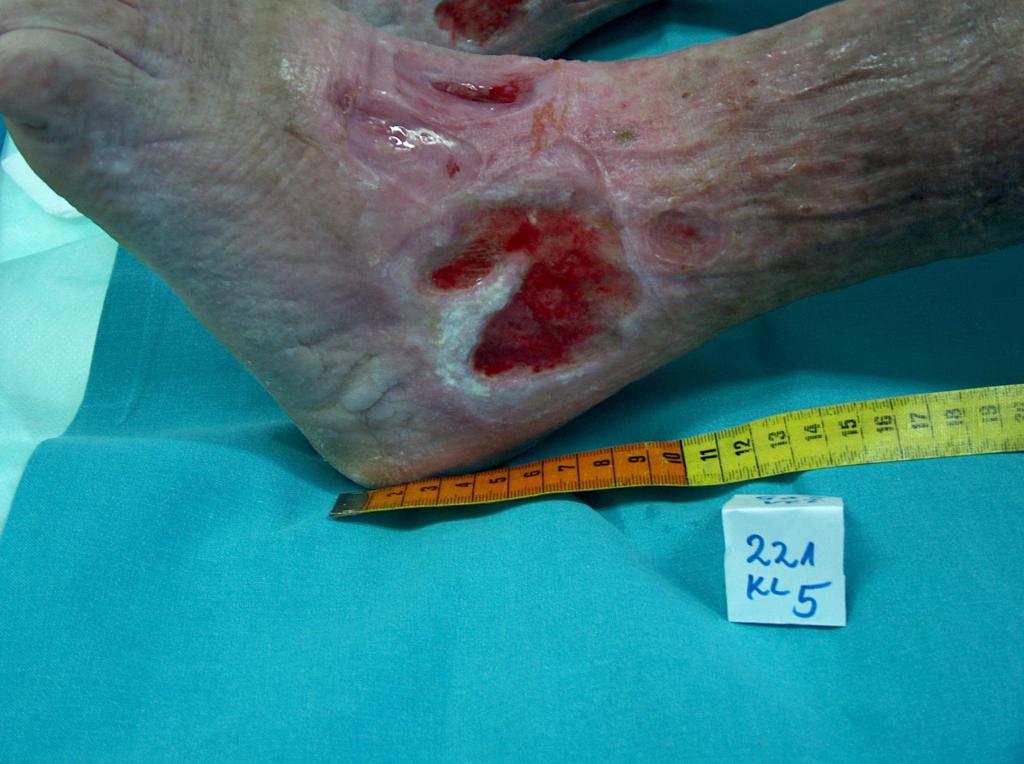
(din arhiva autorului)
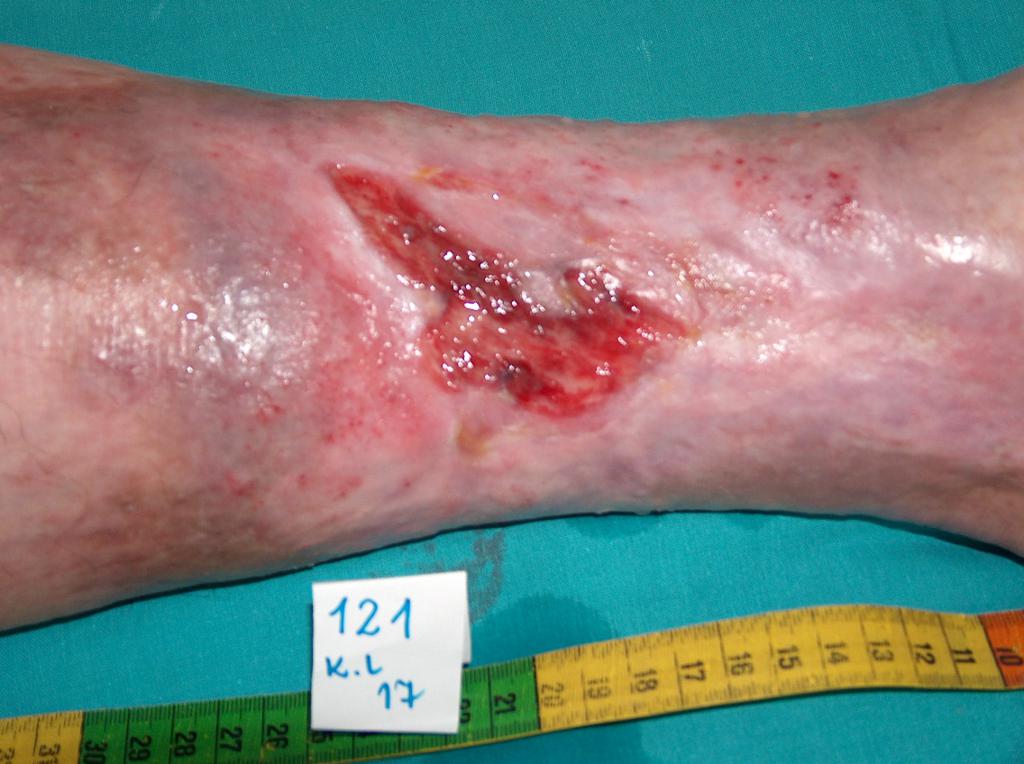
(din arhiva autorului)
Primul pas este diagnosticarea si examinarea cu ultrasunete a venelor, si apoi tratarea locala si cauzala. Etiopatogeneza, in care hipertensiunea venelor are un rolul principal, necesita in primul rand eliminarea sau reducerea factorilor cauzali. Cauza ulcerelor o reprezinta, de fapt, tulburarile circulatorii ce duc la hipertensiune venoasa in membrele inferioare. Acestea au legatura cu schimbarile anatomice patologice si psihologice ce apar in cateva stadii succesive. Incepe cu largirea excesiva si fusiforma a sistemului vascular sub forma de vene varicoase. Modificarile sunt insotite de: scaderea flexibilitatii si permeabilitatii peretilor vaselor de sange, si regurgitarea valvulara, refluxul sangvin si (sau) ocluzia sistemului venos profund(tromboza venoasa profunda). Presiunea hidrostatica mare si de durata intr-un final duce la cresterea permeabilitatii vasculare. Apar schimbari trofice in zona de deasupra si din jurul gleznei, initial sub forma de hiperpigmetarea sau decolorarea pielii. Mai tarziu apare inflamarea, fibroza si subtierea pielii. Pe suprafata acestor modificari pot aparea ulceratii. Cauza imediata a ranirii poate fi si ruperea spontana a venelor varicoase sau chiar un usor soc mecanic, nu doar schimbarile de la nivelul pielii.
Tratamentul conservator al ulcerelor venoase este terapia prin compresie, urmata de curatarea ranii si pansamente active umede sau biologice.
Terapia prin compresie
O parte importanta a tratamentului conservator este terapia prin compresie, ce implica echipamente de compresie alese individual. Acestea pot fi bandaje cu grade de compresie compatibile si imbracaminte cum ar fi sosetele si colantii lungi, scurti sau pana la nivelul genunchilor. Terapia prin compresie cu ajutorul bandajelor depinde, printre altele, de materialul din care sunt facute si de metoda de bandajare a membrului. Folosirea compresiei reduce foarte mult hipertensiunea din sistemul superficial, imbunatateste musculatura, reduce staza venoasa si restabileste conditiile hidrostatice corespunzatoare pentru scurgerea sangelui din vene catre inima. Compresia va fi eficienta daca gradul de compresie este aplicat in functie de severitatea insuficientei cronice venoase, adica va depinde de sistemul venos superficial, perforant si profund. Pentru a masura presiunea interfaciala a compresiei se foloseste un dispozitiv Kikuhime. Cu ajutorul acestui dispozitiv se asigura presiunea necesara. (Imaginea 5)
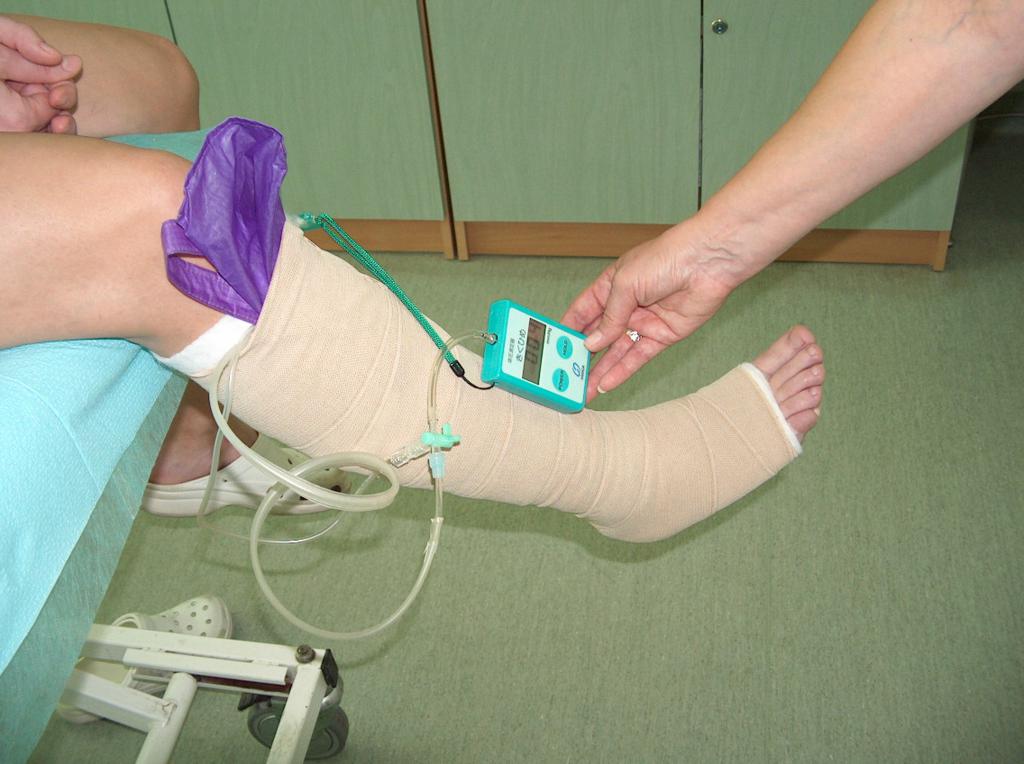
(din arhiva autorului)
Efecte similiare pot fi produse prin masaj – prin masaj pneumatic secvential (Imaginea 6) si prin masaj manual se reduce edemul si se imbunatateste reintoarcerea sangelui din vene catre inima.
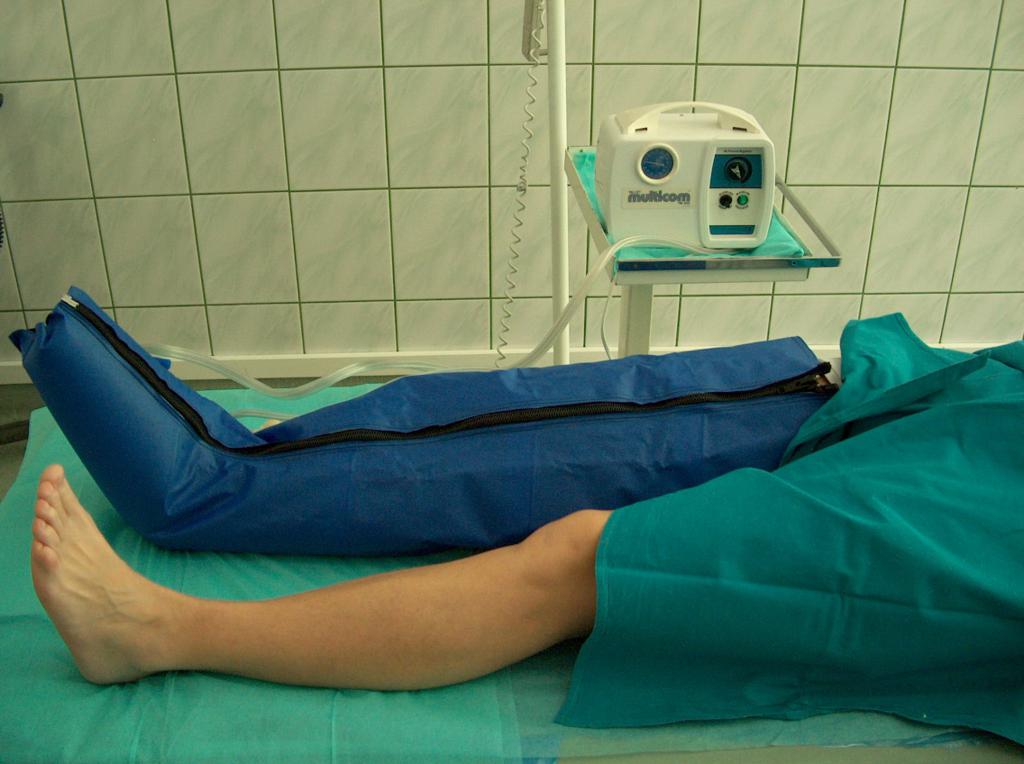
(din arhiva autorului)
Inaintea folosirii compresiei trebuie verificata starea circulatiei periferice. Terapia prin compresie, in cazul unui pacient cu circulatie deficitara, poate duce la ischemie severa, necroza pielii si chiar la amputarea membrului. Prin urmare, inaintea aplicarii compresiei este necesara efectuarea unei ecografii Doppler si a unui test Ankle Brachial Index (Imaginea 7).
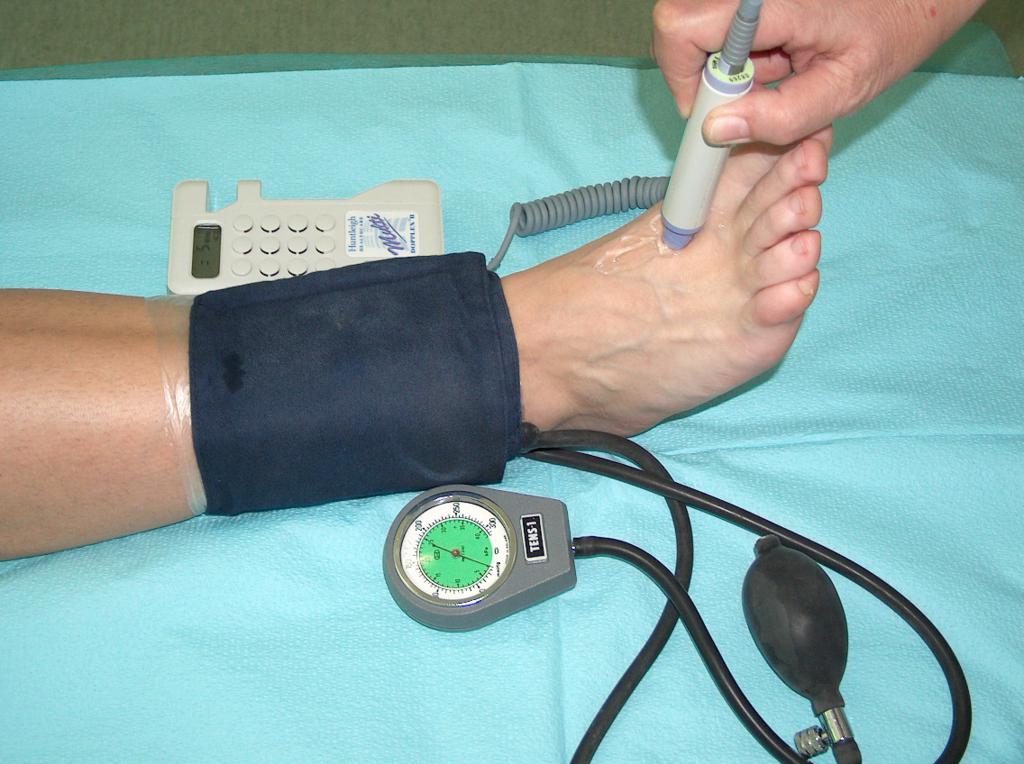
(din arhiva autorului)
Proceduri locale
Procedurile locale se efectueaza in paralel cu terapia prin compresie si includ: indepartarea necrozei, debridarea ranii, mediu umed de vindecare si ingrijirea pielii din jurul ranii.
Contaminarile, necroza superficiala ce afecteaza dermul pot fi indepartate prin metode conservatoare cum ar fi metoda mecanica, enzimatica, autolitica si chirurgicala. Insa, tesutul necrotic, inclusiv straturile subcutanate necesita interventie chirurgicala (indepartarea tesutului cu bisturiul si foarfecele). Se poate utiliza si sistemul VAC (inchiderea asistata a ranii in vacuum) ca terapie activa neinvaziva pentru a ajuta procesul de vindecare al ranilor dificile, ce nu mai raspund la modalitatile stabilite de tratament. Metoda de indepartare a necrozei este determinata de locatia si profunzimea ulcerului, de cantitatea de exudat din rana si de starea generala a pacientului. Un aspect important in alegerea metodei de tratament il reprezinta natura si extinderea structurii necrozei. Debridarea mecanica, cat si debridarea chirurgicala a marginilor ranii au ca efect imediat indepartarea elementelor necrotice. Debridarea autolitica este un proces natural ce apare spontan intr-un mediu adecvat de vindecare. Aceasta reprezinta efectul enzimelor proteolitice si activitatii fagocitelor, ambele pot fi initiate si intretinute prin mentinerea unui mediu umed la baza ranii. Aceste procese sunt indelungate, necesita supraveghere si au grad de severitate scazut in faza de debridare si pot necesita enzime proteolitice gata preparate si astfel se introduce debridarea enzimatica. Curatarea ranii si indepartarea necrozei reduce riscul de dezlvoltare a unei infectii locale. Scopul acestui tratament este pregatirea ranii pentru procesele proliferative ulterioare si stimularea acestor procese pentru mentinerea conditiilor optime de vindecare. De retinut faptul ca aceste ulcere sunt foarte expuse riscului de infectie. Aceste infectii pot fi cauzate de diferite tipuri de microorganisme (virusuri, bacterii si fungus), dar cei mai comuni agenti etiologici sunt bacteriile, inclusiv stafilococii, streptococii, Escherichia coli si Pseudomonas. Bacteria prolifereaza in rana, secreta proprii metaboliti si toxine, distrugand fibroblastele migratoare si vasele de sange, si limiteaza procesul de vindecare. O infectie necontrolata se poate raspandi adanc in rana si infiltra in tesuturile adiacente, ducand chiar la dezvoltarea septicemiei.
Riscul de infectie poate fi redus si prin tratarea ranii cu solutie antiseptica. Concentratia solutiei ar trebui sa aiba un efect bactericid sau bacteriostatic, sa nu afecteze tesuturile sanatoase si sa nu aiba efecte citotoxice sau sa inhibe vindecarea. Numai solutia care indeplineste criteriile de mai sus poate fi aplicata direct pe suprafata ranii( Octenisept contine o mixtura de dihidroclorid de octenidina si fenoxietanol, este sigur pentru piele si membranele mucoase). In cazurile justificate antibioticele sunt utilizate, dar nu local. Pentru sustinerea proceselor naturale de debridare si recuperare, pe o rana curata ar trebui aplicat un pansament activ special ce mentine un mediu umed de vindecare.
Mediu umed de vindecare
https://matopat.ro/category/product/wound-care/specialist-dressings/
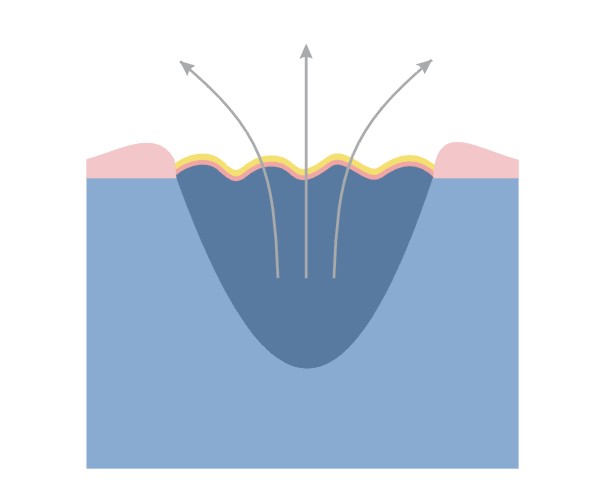
Caracteristicile unui pansament „ideal”, dezvoltate pe baza cercetarilor lui Winter (1962) si ale predecesorilor sai, sunt indeplinite de catre asa numitele pansamente de ultima generatie. Acestea mentin un mediu umed de vindecare, ce previne formarea scabului si uscarea suprafetei ulcerului. O rana umeda se vindeca de doua ori mai repede si intr-un mod mai structurat, deoarece mediul umed stimuleaza atat proliferarea celulara cat si migrarea noilor celule, asigurandu-le diferentierea optima si neovascularizarea.
Caracteristicele unui pansament ce sustine procesele naturale de vindecare au fost definite in 1991, de catre Turner si altii:
- mentine un mediu umed la baza ranii,
- are capacitate mare de absorbtie, regleaza nivelul de exudat,
- nu se lipeste de suprafata ranii, se schimba fara durere si fara a cauza leziuni
- protejeaza rana impotriva bacteriilor si contaminarilor,
- nu este toxic si nu cauzeaza alergii,
- mentine temperatura ranii similara cu cea a corpului,
- faciliteaza procesul de vindecare in toate stadiile.
Pansamentele moderne, ce indeplinesc criteriile listate, sunt produse in grupuri diferite ca metoda de aplicare si constructie. Sunt concepute pentru tipuri diferite de rani, in functie de etiologia lor, de faza de vindecare, de profunzimea distrugerii tesutului, de natura exudatului si de prezenta unei infectii.
Pansamentele au propietati diferite de pastrare a exudatului, ale carui secretii variaza in timpul unei anumite faze a vindecarii. Pe langa protectia exterioara si controlul umiditatii, pansamentul trebuie sa indeplineasca si alte sarcini importante la fiecare etapa a procesului de vindecare a ulcelor venoase.
Ingrijirea pielii
Tratarea insuficientei venoase in starile cu structura pielii slabita necesita ingrijire speciala. Eforturile ar trebui concentrate spre conditionarea si regenerarea barierei naturale protective a epidermei. Una dintre masurile importante privind integritatea pielii este mentinerea curateniei corpului, inclusiv a membrelor. Agentii de curatare folositi in igiena personala ar trebui sa fie atent selectionati si corect utilizati, in special in cazul acestor pacienti. Aceste produse sunt concepute pentru indepartarea si reducerea numarului de contaminari si microorganisme de pe suprafata corpului, fara a distruge bariera protectiva a pielii. Din moment ce stratul lipidic are propietatea de a „strange” impuritati, si doar apa nu le poate indeparta, produsul trebuie sa contina agenti activi de suprafata. Este recomandata utilizarea agentilor ce sunt delicati cu pielea, au un pH de 5.5 sau agenti lichizi ce contin substante care modifica aciditatea produsului (de exempul: acid fosforic, acid citric, hidroxid de sodiu, trietanolamina), si imbogatiti cu lipide fiziologice, ceramide si agent de hidratare, ce vor compensa lipsa lipidelor cauzata de actiunea produsului de curatare.
(din arhiva autorului)
Dupa spalarea pielii este recomandata aplicarea agentilor emolienti ce regenereaza si hidrateaza pielea. Datorita propietatilor hidratante, acestia ajuta la cresterea cantitatii de apa din stratul cornos si la imbunatatirea propietatilor biofizice ale epidermei (Imaginea 8). Emolienti sunt disponibili sub forma de creme, lotiuni, unguienti si emulsii de diferite consistente. Toate au acelasi scop – hidratarea si / sau lubrifierea pielii uscate. Cremele si unguientii se aplica intr-un strat mai gros. Produsele de o consistenta mai usoara, cum ar fi lotiunile, se aplica intr-un strat mai subtire. Produsele nu ar trebui sa contina alcool, metale, parfum sau talc. In situatii speciale, produsele ar trebui sa contina numai ingrediente pe baza de apa, cu propietati hidrofile. Sunt absorbite usor de catre piele si dupa spalare nu raman reziduuri neplacute.
Bibliografie:
- Benbow M, Burg G, Comacho Martinez F, et al. Guidelines for the outpatient treatment of chronic wound and burn. Blackwell Science, Berlin-Vienna 1999, 12-21.
- Szewczyk MT, Jawień A.: Chosen aspects of conservative treatment of venous ulcers. Part I: Compression therapy. Progress Dermatol. Alergol. 2005, XXII, 3: 133-140.
- Blair S, Wright D, Blachkouse C, et al. Sustained compression and healing of chronic venous Ulcers. Br Med J 1998, 298: 1159-1161.
- Ciecierski M, Jawień A. Clinical picture of chronic venous insufficiency. Medical guide 2004, 8 (68): 36-48.
- Hess CT. When to use hydrocolloid dressing. Nursing 1999; 29.11: 20-23.
- Szewczyk MT, Jawień A, Piotrowicz R. Treatment of venous ulcers. Medical guide 2004, 8 (68): 66-71.
- Szewczyk MT, Jawień A, Piotrowicz R. The use of compression therapy in venous diseases. Medical guide 2004, 8 (68): 58-64.
- Jawień A. Szewczyk MT. (red) Venous leg ulcers. Ed. Your Health. 2005.
- Jawień A. Szewczyk MT. (red) Clinical and nursing aspects of care for patients with venous ulcers. Termedia 2008.
- Szewczyk MT., Mościcka P., Cwajda J. et al Evaluation of the effectiveness of new polyurethane foam dressing in the treatment of heavily exudative venous Ulcers. Acta Angiol. 2007 T.13, 2: 85-93.
- Placek W. Role of substrates and emollients in the prevention and restoration of the epidermal barrier. Aesthetic Dermatology 1999, 4: 174-178.
- Korinko A. Yurick A. Maintaining skin integrity Am J Nurs 1997 (2): 40-44.
- Wojnowska D., Chodorowska G., Juszkiewicz-Borowiec M. Dry skin – pathogenesis, clinic and treatment. Advances in Dermatology and Allergology, 2003, XX, 2: 98-105.
- Szewczyk MT, Jawień A. Recommendations of specialised nursing care of patients with venous leg ulcers. Surgical and Vascular Nursing 2007, 3 (1): 95-129.
Cauze
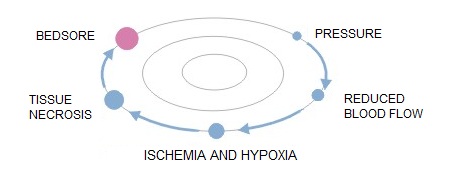
Cauza aparitiei ulcerelor de presiune (escare, ulcere de decubit) este ischemia tesutului provocata de presiunea prelungita asupra venelor si arterelor.
Riscul aparitiei escarelor depinde de durata presiunii – cu cat presiunea este de durata indelungata cu atat creste posibiliatea dezvoltarii escarelor.
La persoanele sanatoase, presiunea prelungita cauzeaza durere fortand schimbarea pozitiei.
Persoanele imobilizate sau inconstiente nu sunt capabile se elibereze presiunea in mod automat si sa imbunatateasca circulatia sangelui. Ei fac parte din grupul de persoane cu risc ridicat de apariatia escarelor.
Mecanismul patologic al dezvoltarii escarelor.:
- presiunea exercitata pe tesutul moale, o data din partea osului si de cealalta parte de o suprafata dura
- frecarea corpului pacientului de lenjeriile de pat cand se folosesc tehnici impropii de schimbare a pozitiei pacientului
- forte laterale de intindere, ce actioneaza direct asupra corpului pacientului
Grup de risc
Persoanele cu reducerea capacitatii de miscare pe termen lung, care isi petrec majoritatea timpului in pat sau in caruciurul cu rotile, au un risc ridicat de dezvolare a ulcerelor de presiune.
Factori de risc:
- varsta
- greutatea
- status nutritional
- functionarea sfincterului uretei si anusului
- starea de constienta
- diabet, ateroscleroza
- terapia cu steroizi
Simptome
Escarele sunt clasificate in functie de gravitatea simptomelor:
- Stadiul I: pielea intacta, inrosita care nu isi modifica culoarea localizata peste o proeminenta osoasa.Zona poate fi dureroasa, ferma, moale, mai calda sau mai rece fata de tesutului adiacent. Microcirculatia nu este, inca, afectata.
- Stadiul II: pierderea grosimii partiale a dermului. Arata ca un ulcer superficial lucios sau uscat fara coaja sau zgarieturi.
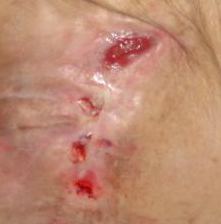
- Stadiul III: abraziuni, piele crapata si afectarea grosimii totale a pielii pana la granita cu tesutul subcutanat, vezicule, marginile ranii sunt bine definite, inconjurate de edem si eritem
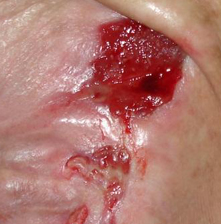
- Stadiul IV: rana se extinde spre de tesutul gras subcutanat; ulceratia poate fi neinfectata, necrozata si acoperita cu tesut de granulatie, dar necroza poate afecta tesutul gras si straturile pielii incojuratoare. Baza poate fi acoperita cu necroza.
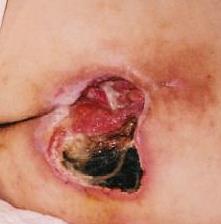
- Stadiul V: prezenta necrozei avansate se extinde spre fascie si muschi; poate afecta incheieturile si oaselei – miros neplacut si elimanare abudenta de puroi; in interiorul ranii sunt bucati de testut negru
Localizare
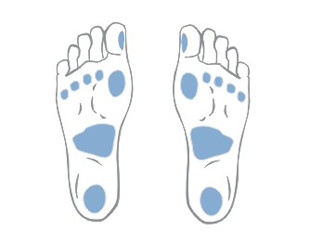
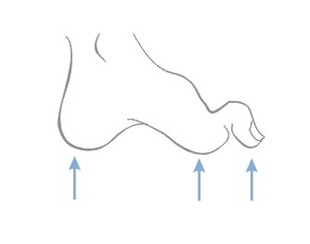
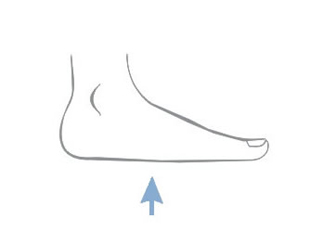
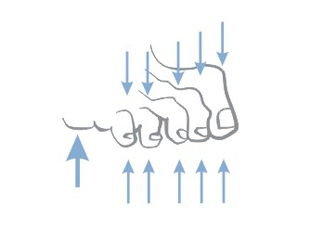
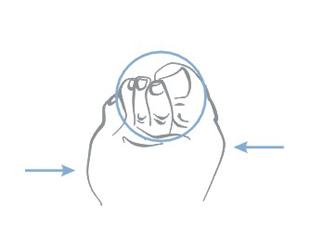
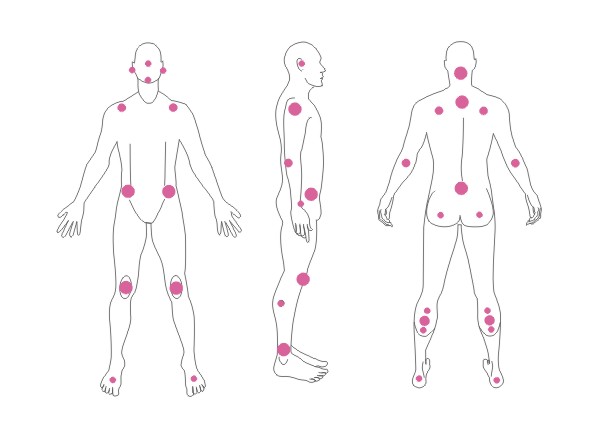
Escarele apar in locurile unde distanta dintre oase si suprafata pielii este cea mai scurta, adica in punctul de contact dintre piele si suprafata dura, unde presiunea este cea mai mare. Majoritatea escarelor se formeaza in jurul osului sacru, coccisului, feselor, calcaielor sau soldurilor.
Poza de mai sus arata punctele de contact dintre piele si pat, in pozitii diferite.
Consultarea medicului
In primul rand trebuie consultat medicul generalist.
Tratamentul escarelor trebuie facut de un medic sau de o asistenta medicala, care au terminat un curs de specialitate despre tratamentul ranilor cronice. Competentele asistentelor medicale sunt limitate la tratamentul escarelor de stadiul 1 – 3.
Cateodata starea ranii necesita debridare chirugicala si atunci medicul generalist ne recomanda un chirurg.
Tratamentul escarelor este dificil si de lunga durata. Pentru a-l face mai eficient si mai avantajos, din punct de vedere al pretului, trebuie sa existe o cooperare reala si sistematica intre doctor si pacient impreuna cu o ingrijire profesionala intensiva.
Tratament
Tratamentul trebuie urmat sub supravegherea unui medic sau a unei asistente medicale.
Escarele sunt tratate local, adica rana este bandajata cu pansamentele corespunzatoare.
O parte foarte importanta a tratamentului este si ingrijirea adecvata a pacientului, ceea ce include:
- schimbarea pozitiei – pacientul nu ar trebui sa stea pe escara
- punerea pacientului pe o saltea antiescara (cu sistem de reglare a presiunii)
- protejarea escarelor cu ajutorul dispozitivelor speciale
- nutritie adecvata si hidratarea pacientului
- controlarea comorbitatilor
Cel mai eficient tratament este utilizarea pansamentelor speciale pentru acest tip de rana, asa numitele pansamente moderne care creaza un mediu umed de vindecare.
Alegerea pansamentului corespunzator se face in functie de diagnosticarea corecta a stadiului in care se afla rana. Se poate folosi matricea de clasificare a culorii ranii, care este bazata pe observatia fenomenului in diferite faze de vindecare.
Matricea de clasificare a culorii ranii:
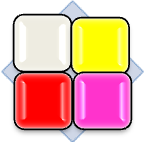
Rani negre
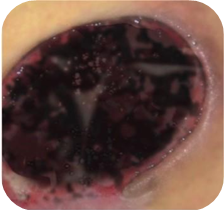
Ranile cu necroza necesita:
- mentinerea unui mediu umed
- indepartarea tesutul necrotic pentru a se initia procesul de vindecare
Procesul de vindecare nu va avea loc sub straturile groase de tesut necrotic; pentru a incepe, necroza trebuie indepartata. Avem la dispozitie doua metode de indepartare a necrozei:
- debridare chirurgicala – indepartarea mecanica a tesutului necrotic pentru a expune structura sanatoasa a pielii si a incepe procesul de vindecare
- aplicarea pansamentelor interactive – implica aplicarea unui pasament pe rana, care stimuleaza procesul de autoliza (corpul curata rana in mod natural). In acest caz necroza este descompusa de enzimele produse de celulele deterioarate ale ranii.
Pansamente recomandate pentru ranile negre:
- Medisorb G – pansament de tip hidrogel
Rani galbene
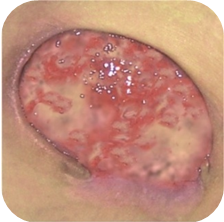
Ranile cu necroza de colicvatie, galbena necesita:
- mentinerea unui mediu umed
- absorbtia excesului de exudat, impreuna cu resturile necrozei
Ranile cu necroza de colicvatie au un nivel crescut de exudat. Necroza de la baza ranii este lichida. Asemenea rani sunt un mediu ideal pentru dezvoltarea microorganismelor, de aceea se infecteaza foarte des. Pansamentul, in acest caz, trebuie sa absoarba excesul de exudat si tesut necrotic, sa lichefieze necroza prea uscata sau prea densa si sa protejeze impotriva uscarii si ranirii secundare.
Pansamente recomandate pentru ranile galbene(in functie de nivelul de exudat si adancimea ranii):
Medisorb A – pansament cu alginat de calciu – rani cu exudat moderat si abundent; rani superficiale si adanci
Medisorb P – pansament absorbant – rani cu exudat moderat si abundent; rani superficiale
Medisorb H – pansament cu hidrocoloid – rani cu exudat moderat si scazut; rani superficiale
Rani rosii
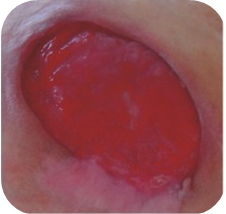
Ranile de culoare rosie cu tesut de granulatie vizibil necesita:
- mentinerea unui mediu umed
- protejarea impotriva infectiilor secundare
- controlul nivelului de exudat
Pe langa mentinerea unui mediu umed, este necesara si protejarea lor impotriva ranirilor mecanice. Acesta este un aspect important deoarece tesutul de granulatie bine vascularizat este susceptibil la ranire, si astfel se poate intarzia procesul de vindecare si poate fi o sursa de infectie. De asemenea trebuie mentinuta o temperatura apropiata de cea a corpului, in asa fel celulele se pot dezvolta mai usor.
Pansamente recomandate pentru ranile rosii(in functie de nivelul de exudat si adancimea ranii):
- Medisorb A – pansament cu alginat de calciu – rani cu exudat moderat si abundent; rani superficiale si adanci
- Medisorb P – pansament absorbant – rani cu exudat moderat si abundent; rani superficiale
- Medisorb H – pansament cu hidrocoloid – rani cu exudat moderat si scazut; rani superficiale
Rani roz
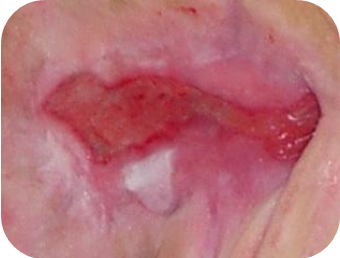
Ranile cu epitelizare roz necesita:
- mentinerea unui mediu umed
- protejarea tesutului sensibil
Cand epidermul incepe sa acopere rana, trebuie portejata impotriva uscarii, frictiunii si a altor factori care pot deteriora tesutul nou format.
Pansamente recomandate pentru ranile roz(in functie de nivelul de exudat si adancimea ranii):
- Medisorb H – pansament cu hidrocoloid – rani cu exudat moderat si scazut; rani superficiale
- Medisorb F – pansament din folie transparenta – rani cu exudat scazut
Analiza fazelor de vindecare demonstreaza ca ranile aflate in stadii diferite de vindecare, necesita alte conditii pentru ca procesul sa se desfasoare fara complicatii. Este important de retinut faptul ca pe langa stadiile diferite de vindecare, ranile variaza in functie de marime, adancime, prezenta tesutului necrotic si nivelul de exudat. Prin urmare fiecare rana are nevoie de un anumit tip de pansament, cateodata chiar mai multe pansamente care se schimba pe durata vindecarii.
In tabelul urmator sunt prezentati factorii care pot incetini procesul de vindecare.
Tabel: Factori care pot incetini procesul de vindecare.
| factori ce incetinesc procesul de vindecare | de ce | conditii optime | cum functioneaza in conditii optime |
| mediu uscat | mediu umed | nivelul corespunzator de exudat: permite activarea procesului natural de debridare; accelereaza granulatia; asigura epitelizarea rapida a ranii | |
| tesut necrotic | vindecarea ranii este posibila doar dupa indepartarea necrozei; necroza poate fi un mediu propice pentru devzoltarea infectiilor | curatarea ranii chirurgical / autolitic | curatarea ranii chirurgical / autolitic |
| infectie | toate mecanismele din rana incearca sa lupte contra infectiei; procesul de vindecare este ingreunat | lupta contra infectiei | prin curatarea ranii incepe procesul de vindecare |
Prevenire
Reguli de baza:
- schimbarea sistematica a pozitiei corpului la fiecare doua ore si reducerea presiunii in locurile cu risc crescut, prin folosirea saltelelor si dispozitivelor speciale antiescare
- hidratare si nutritie adecvata
- protejarea pielii prin folosirea produselor aditionale ce permit pielii sa respire – scutece, pansamente speciale de protectie – pansamente din folie poliuretana si produse adecvate de ingrijire a pielii
- documentarea asupra simptomelor si schimbarii pozitiei corpului
Renata Kobierska
Director Camin de batrani in Kalisz
TIPURI DE DIABET
Diabetul este rezultatul lipsei de insulina (hormon produs de pancreas) din corp. Insulina mentine nivelul de glucoza (zahar) din sange in limite normale. Prin intermediul sangelui, glucoza este transportata catre celulele corpului unde este transformata in energie. Daca organismul nu mai produce suficienta insulina, creste nivelul de glucoza in sange si aceasta nu mai ajunge in celule.
In prezent exista doua tipuri de diabet: tip 1 si tip 2. Cauzele bolii sunt diferite si depind de tipul de diabet.
Diabetul de tip 1, denumit in trecut diabetul insulino-dependent sau diabetul juvenil, apare atunci cand organismul nu mai produce insulina din cauza distrugerii celulelor( responsabile cu producerea insulinei) din pancreas. Sunt afectati in special copii si adolescentii, drept urmare a fost denumit juvenil, dar poate aparea la orice varsta. Manifestarea bolii nu este de deplin cunoscuta. Se stie doar ca este exista o predispozitie genetica la boala sau influenta unor factori de mediu, ce afecteaza sistemul imunitar si astfel acesta incepe sa atace si sa distruga celulele beta din pancreas.
Diabetul de tip 2, denumit in trecut diabetul non-insulino-dependent, este cea mai frecventa forma de diabet. Apare cand, desi, pancreasul produce suficienta insulina, dar din cauze inca necunoscute, organismul nu poate folosi eficient insulina. Diabetul de tipul 2 afecteaza, in general, persoanele in varsta, obeze sau cu dereglari metabolice. In fazele initiale ale bolii, cantitatea de insulina produsa creste, dar in acelasi timp este insuficienta si astfel se dezvolta rezistenta la insulina.
In literatura de specialitate exista mai multe definitii ale diabetului, una dintre ele prezinta diabetul ca fiind un grup de diferite dereglari metabolice determinate genetic sau dobandite, ce au in comun intoleranta la glucoza si hiperglicemia, si cu timpul afecteaza sistemul vascular, nervos si alte organe. Aceste afectiuni sunt numite complicatiile cronice ale diabetului. Cauza intolerantei la glucoza este lipsa insulinei sau folosirea necorespunzatoare a acesteia. Numele de „diabet”, conform noii clasificari, inseamna o boala cu un tablou clinic complet, si tulburarile usoare ale metabolismului glucidic se numesc diminuari ale tolerantei la glucoza. 1
Insa, potrivit lui J. Tatoń diabetul este ” un grup mare de boli si tulburari metabolice de diferite etiologii, caracterizate prin hiperglicemie constanta si patologicica, intre mese sau doar dupa o masa, ce rezulta din lipsa secretiei de insulina de catre celulele pancreatice beta sau raspunsului defectuos al celulelor, tesuturilor si organelor periferice”. 2
In 1997 Asociatia Americana pentru Diabet a creat o noua categorizare a diabetului, care a fost modificata in 2003. Asa arata in prezent:
- diabet de tip 1 – distrugerea celulelor beta duce la lipsa completa de insulina
- diabet de tip 2 – o tulburare progresiva a secretiei de insulina si rezistenta la insulina
- alte tipuri specifice de diabet – cauzate de defectele genetice ale functionarii celulelor beta si ale utilizarii insulinei, aparute in urma bolilor exocrine ale pancreasului, anumitor droguri sau chimicalelor
- diabet gestational – diagnosticat in timpul sarcinii
Clasificarea diabetului de tip 2 de catre Tatoń:
1. Conditii genetice:
- aparitia in familie
- cu aparitia eritemului dupa consumul de clorpropamida si alcool
- asociat cu sindromuri cauzate de boli genetice
- sindromul diabet de tip 2 la adolescenti
2. Conditii nutritionale:

- obezitate hiperplazica
- obezitate hipertrofica
- fara obezitate
3. Factorii determinanti ai reactivitatii celulelor defecte la insulina :
- cu un exces de factori hormonali „anti-insulina”
- cu functionarea defecta a receptorilor de insulina
Fiecare dintre aceste subgrupe pot fi impartite in diabet de tip 2 tratat cu:
- doar dieta
- medicamente orale hipoglicemice
- insulina 3
SIMPTOME
Diabetul de tip 2 are, de obicei, o evolutie latenta asimptomatica, drept urmare nu are simptome specifice. Aceasta boala este ca o „masca” si este frecvent diagnosticata doar cand simptomele se agraveaza sau apare o alta boala. Simptomele „masca” specifice diabetului de tip 2 includ:
- simptome la nivelul pielii – senzatia de mancarime, in special in zona genitala, vezicule, arsuri, infectii ale unghiilor, vindecarea necorespunzatoare a ranilor, xantome, caderea parului
- simptome ginecologice – infectie vaginala bacteriana, vezicule, dereglari menstruale, impotenta
- simptome ale sistemul nervos – amorteala, intepaturi, arsuri, pierderea sensibilitati tactile – in special in degete, crampe nocturne la picioare
- extenuare, slabiciune
- vedere incetosata
- pierderi de sarcina

Simptomele tipice diabetului de tip 2 includ:
- oboseala generala
- senzatie marita de sete
- cresterea apetitului
- scaderea in greutate
- poliurie
- infectii
- imflamarea pielii si senzatia de mancarime 4
Fiecare celula din corp are nevoie de glucoza (zahar). Glucoza este principala sursa de energie a corpului si afecteaza functionarea normala a creierului, a muschiilor, a ficatului, a rinichilor si a inimii. Pentru a ajunge la celule, glucoza are nevoie de insulina. Cand celulele devin rezistente la acest hormon, zaharul nu mai ajunge la ele si ramane in fluxul sangvin. Astfel se aculumeaza o cantitate in exces de glucoza in sange(hipeglicemia). Corpul uman, in incercarea de a se apara impotriva lipsei de zahar, declanseaza senzatia de apetit crescut, dar din cauza lipsei de insulina glucoza din mancare nu poate ajunge la celule – este eliminata prin urina. Diabetul de tip 2, nediagnosticat, poate duce la complicatii grave. Poate cauza ateroscleroza, infarct sau atac cerebral, asociate cu afectiuni la nivelul vaselor mari de sange. Afectiunile la nivelul vaselor mici de sange cauzeaza un alt tip de complicatii. Acestea includ, printre altele, retinopatia (boala ochilor), ce poate duce la orbire. Pacientii mai pot suferi de infusicienta renala, tulburari circulatorii si afectiuni la membrele inferioare. Acestea duc la formarea ranilor si ulcerelor pe picior, asa numitul picior diabetic. Daca nu este tratat la timp, se poate ajunge la amputare.
CUM SA TRAIESTI CU DIABET
Este posibil pentru pacientii cu diabet sa duca o viata normala, daca respecta cateva reguli de baza:
- informare – pacientii sunt responsabili pentru starea lor de sanatate
- nutritie – terapia medicamentoasa cu dieta corespunzatoare nu difera, foarte mult, fata de cele recomandate persoanelor sanatoase
- exercitii fizice – mersul pe jos, practirea sporturilor ar trebui sa devina un obicei
- medicamente – tratamentele moderne permit refacerea proceselor similare celor din corpul unei persoane sanatoase
Bibliografie:
1. A. Czyżyk, Encyklopedia chorego na cukrzycę, PWN, Warszawa 1992.
2. J. Tatoń, Poradnik dla osób z cukrzycą typu 2, PZWL, Warszawa 2002.
3. J. Tatoń, Diabetologia kliniczna, PZWL , Warszawa 1986.
4. P. Hien, Cukrzyca, krótki kurs diabetologii, Sprinter, PWN, Warszawa, 1997.
Jolanta Machańska
Profesor in Diabet
Diabetul este o problema majora de sanatate, ce afecteaza tot mai multe persoane, indiferent de varsta, din toata lumea.
Este una dintre cauzele principale directe si indirecte ale dizabilitatilor – orbire, insuficienta renala, cangrena si amputarea membrelor inferioare, agravarea bolilor de inima coronariene, atac cerebral si mortalitate prematura.

Complicatiile diabetului pot fi acute, de exemplu stari unde deodata apar tulburari metabolice, de obicei in combinatie cu alte tulburari ale echilibrului electrolitic si echilibrului acid-alcalin, provocand afectiuni semnificative conditiei generale, pierderea cunostintei si cateodata moartea.
Alte complicatiile ale diabetului sunt bolile cronice, cum ar fi grupurile specifice de tulburari si simptomele schimbarilor semnificative la nivelul vaselor de sange, nervilor si altor organe care, apar impreuna cu diabetul si contribuie la aparitia dizabilitatilor si mortalitatii premature.
COMPLICATII ACUTE
ulburari metabolice acute – comele diabetice, care de fapt, nu sunt complicatii ale diabetului, ci consecinte ale deficientei de insulina. In perioada dinaintea descoperirii insulinei, aceste come erau considerate faza finala a bolii. In prezent apar doar daca nu se urmeaza nici un tratament sau tratamentul este necorespunzator. Coma diabetica poate avea o evolutie diferita, ca urmare a mecanismelor patogenice diferite ce duc spre aceasta stare.
In prezent, se disting urmatoarele tipuri:
- cetoacidoza diabetica
- hipoglicemia severa diabetica
- coma hiperosmolara necetozica
Cetoacidoza diabetica
Este cea mai cunoscuta si apare destul de des(in special la pacientii cu diabet de tip 1 – diabetul juvenil, si dificienta completa de insulina). Coma se dezvolta pe parcursul cetoacidozei diabetice, si afecteaza in special persoanele lipsite de celule pancreatice beta, responsabile cu producerea insulinei.
Cauze:
- infectiile, in special cele purulente unde cresterea rapida a rezistentei la insulina are ca rezultat cererea tot mai mare de insulina
- bolile sistemice severe cum ar fi infarctul miocardic, atacul cerebral, pneumonia, si operatiile majore
- sarcina cu rezistenta la insulina si cresterea cererii de insulina
- lipsa informarii pacientului – in mod frecvent, pacientii ignoranti renunta la insulina din cauza pierderii apetitului(febra) si fricii de hipoglicemie
Tabloul clinic de amsamblu este foarte divers, intensitatea si tipul tulburarilor comune si simptomelor nu sunt intotdeauna in concordanta cu rezulatele analizelor de laborator.
Simptomele pot fi prezentate in cateva grupuri:
Consecintele deshidratarii: sete foarte intensa, poliuria ajunge la cativa litri pe zi, membranele mucoase si limba uscate, piele uscata, ochi obositi. Initial se observa o crestere a temperaturii corpului, care, daca nu exista nici o infectie, se transforma in hipotermie, scade presiunea sangelui, in special la persoanele in varsta, in cazuri extreme se ajunge la pierderea pulsului si vanatai in extremitatile corpului.
Boli gastrointestinale: stare de voma, durere abdominala, – in cazuri extreme, simptome false peritoneale (contractura abdominala), marirea ficatului
Boli respiratorii: respiratie Kussmaul (respiratie in patru timpi) – profunda si greoaie are patru faze: inspiratie – pauza – expiratie – pauza, si un miros specific al aerului expirat, asemanator acetonei – mirosul merelor putrede.
Tulburari de constienta: in dezvoltarea cetoacidozei putem distinge patru stadii:
- oboseala, afectarea echilibrului si vederii
- stare de somnolenta, gandire incoerenta
- somn adanc cu reactii rezervate la stimuli durerosi: slabirea reflexelor fiziologice
- coma neurologica profunda cu reducerea reactiilor la stimuli durerosi si reflexelor fiziologice
Tratament
Imediat ce s-a stabilit diagnosticul de coma diabetica sau cu risc de coma, pacientul trebuie trimis spre cel mai apropiat spital. Prezenta unui salon pentru diabetici in spital, ar fi un plus.
Tratamentul cetoacidozei diabetice include:
- insulina – de preferat o administrare continua cu ajutorul unei pompe
- corectarea insuficientelor hidroelectrolitice
- uitlizarea medicamentelor alcanizate
- tratarea complicatiilor
Hipoglicemia
Hipoglicemia nu este o complicatie a diabetului in sine, ci o consecinta a tratamentului. Hipoglicemia sangelui este cea mai comuna complicatie ce apare la persoanele tratate cu insulina; prin urmare, orice persoana ce are contact cu diabeticii, ar trebui sa aiba cunostinte de hipoglicemie.
Causes:
-
Cauze:
- erori in tratamentul cu insulina: adminstrarea de prea multa insulina, o greseala in masurarea dozei de insulina, reducerea dosajului prea tarziu, cand greutatea pacientului a inceput sa scada; o dieta adecvata s-a dovedit a fi mai eficienta, infectia a fost indepartata
- urmarirea restabilirii rapide a echilibrului metabolic prin marirea considerabila a dozei de insulina cu actiune rapida, sau in pofida necesitatii acestui lucru
- erori in nutritie: pauze prea mari intre mese, mese cu continut slab de carbohidrati, alcool
- dereglerari ale tractului gastrointestinal: voma, diaree, golire gastrica anormala
- schimbari in asimilarea insulinei: schimbarea locului injectiei, muschii coapsei, unde este administrata insulina (dupa injectie se recomanda miscare imediata), incalzirea locului injectiei (dus dupa injectie), schimbare in adancimea punctiei, injectarea accidentala intramusculara sau intravenoasa
- inceperea unei fiole noi de insulina: insulina noua poate fi mai activa decat precedenta, pastrata la temperatura camerei
- nevoie redusa de insulina din cauza hiperactivitatii emotionale, menstruatei, dereglarilor hormonale
- administrarea medicamentelor ce reduc nivelul de glucoza: acid acetilsalicilic, beta-blocante
- efort fizic sporit
- remisia naturala a diabetului
Semne si simptome:
Nu exista semne sau simptome specifice, adica sa apara numai atunci cand pacientul sufera de hipoglicemie. Timpul si rata de crestere a simptomelor depind de tipul insulinei, de cantitatea dozei injectate si de programul de dozare zilnic.
In hipoglicemia sangelui putem distinge:
Simptome neurovegetative (catecolamine): stare de agitatie, oboseala, paloarea pielii, pupile dilatate, tahicardie, cresterea moderata a presiunii. Aceste simptome apar la o concentratie de glucoza de 65-55 mg/dl.
Simptomele neuroglicopenice sunt cauzate de lipsa glucozei la nivelul creierului. Se pot imparti in simptome mentale: anxietate, gandire incoerenta, tulburari cognitive, dificultati de concentrare, schimbari de personalitate, amnezie, comportament inadecvat, stari de delir, si simptome neurologice: dificultati de vorbire, vedere incetosata, convulsii clonice si tonice, reflexe hiperactive, semne Babinski, pierderea constientei. Aceste simptome apar la o concentratie de glucoza de 45 mg/dl.
Simptomele neurovegetative sunt un avertisment, pentru pacient, impotriva amenintarii neuroglicopeniei si o indicatie pentru profilaxia acuta – consumarea unei mese bogate in carbohidrati complecsi sau a zaharului. Cu timpul aceste simptome ale diabetului se reduc sau chiar dispar.
Tratament
Tratamentul este administrarea imediata unei cantitati de carbohidrati necesare pentru cresterea concetratiei de glucoza in sange. Starile usoare are hipoglicemiei se pot trata prin consumarea alimentelor suplimentare, daca este necesar, a catorva cubulete de zahar pe care un pacient diabetic ar trebui sa le poarte asupra sa.
In stari de inconstienta trebuie administrata o injectie cu glucagon(1 mg). Pe masura ce isi recapata constienta, pacientul trebuie hranit si hidratat cu lichid dulce pana ce nivelul de glucoza revine la normal. Daca putem administra medicamente intravenos, pacientul ar trebui sa primeasca subcutanat 1 mg de glucagon, apoi glucoza cam 5 sau 10% pana glicemia se stabilizeaza. In cazul supradozei de insulina, dupa o imbunatatire trecatoare hipoglimcemia poate reaparea. In acest caz este necesara spitalizarea. Prognoza, in majoritatea cazurilor de hipoglicemie, este buna. Poate fi rapid si usor controlata. Insa, starile hipoglicemice repetate pot fi o amenintare cronica din cauza disparitiei semnelor de alarma si reglarea anormala neurohormonala a homeostaziei glicemice.
Socul higlocemic foarte grav poate duce la deces sau poate cauza deteriorari permanente la nivelul sistemului nervos central si mentinerea permanenta a simptomelor mentale si neurologice. La pacientii diabetici tratati cu insulina, aparitia hipoglicemiei este o stare alarmanta si necesita clarificarea prompta a cauzelor acestei complicatii, si daca este necesar modificarea tratamentului. Programele terapeutice corespunzatoare ar trebui sa tina cont de implicarea pacientului, cu scopul de a minimaliza riscurile acestor complicatii.
COMPLICATIILE CRONICE ALE DIABETULUI
Trasatura caracteristica afectiunilor la nivelul organelor, respectiv complicatiile cronice ale diabetului, este dezvoltarea lenta si indelungata. Prin urmare, simptomele acestor complicatii apar in fazele avansate, si abia atunci pot cauza dizabilitati sau deces. Din aceste motive se numesc complicatiile tarzii ale diabetului. Evolutia asimpomatica indelungata a acestor afectiuni duce la subestimarea impactului negativ asupra prognozei diabetului.
Complicatiile cronice majore ale diabetului includ:
- afectiuni la nivelul vaselor de sange – angiopatia diabetica, aceste deteriorari afecteaza atat vasele mari – macroangiopatie, cat si vasele mici si capilarele – microangiopatie
- afectiuni la nivelul nervilor periferici – neuropatie
- afectiuni in afara sistemului de circulatie si sistemului nervos: tract gastrointestinal, piele, retina
Microangiopatia
Boala vaselor de sange mici reprezinta afectiuni specifice diabetului la nivelul capilarelor, ce sunt prezente in toate organele, in care vasele au o membrana bazala(afectiunile la nivelul capilarelor din ochi si rinichi cauzeaza pagube asa de semnificative organelor incat sunt dezvaluite sub forma sindromurilor clinice caracteristice). Aceste sindromuri cauzeaza dizabilitati si chiar moarte prematura.
Tratament
Tratamentul ar trebui initiat prin corectarea si oferirea celor mai buni posibili indicatori clinici si biochimici. Incercarile prea bruste de stabilizare a diabetului pot accelerarea progresul afectiunilor.
Prevenirea se refera la tratamentul optim pentru diabet, de la inceputul bolii cu ajutorul terapiilor contemporane. Sunt recomandate masuri timpurii de preventie, cum ar fi evaluarea regulara al fundului de ochi si ale functiilor renale.
Macroangiopatia
Boala vaselor mari de sange al carei substrat anatomic este ateroscleroza, si intr-o masura mai mica – intarirea arteriorelor. Afectiunile la nivelul arterelor si arteriolelor sunt foarte intalnite la diabet, apar devreme, sunt mai intense si pot cauza moartea prematura sau dizabilitati. Sunt intalnite, mai ales, la pacientii cu diabet de tip 2, in special la persoanele varstnice.
Caracteristicile bolii vaselor mari de sange la persoanele cu diabet:
Boala coronariana este cea mai frecventa si principala cauza a mortalitatii in randul pacientilor cu diabet. O consecinta caracteristica bolii este infarctul miocardic asimptomatic si nedureros. La aproximativ 8% dintre pacientii diabetici, atat la femei cat la barbati, testul ECG indica anormalitati ce pot fi dovezi ale necrozei cardiace anterioare. Acest lucru este intalnit la pacientii ce sufera de diabet de mult timp, la care boala arterelor coronare coexista cu alte complicatii tarzii ale diabetului, in special nefropatia diabetica.
Boala cerebrovasculara este o colectie de sindromuri neurologice nespecifice diabetului, ce reprezinta termenul clinic pentru ischemie cerebrala o consecinta a aterosclerozei si a intaririi arteriolelor. Heromagiile cerebrale sunt rare la pacientii diabetici. Schimbarile tromboembolice pot cauza infarct cerebral si paralizie cerebrala. Dupa un atac cerebral apar schimbari microangiopatice, retinopatice si nefropatice, la aproximativ jumatate dintre pacientii diabetici.
Boala arteriala periferica cunoscuta drept ateroscleroza arterelor periferice. Numele de „boala arteriala periferica” a fost introdus de catre WHO Expert Committee on Diabetes pentru a evidentia urmatoarele:
- afectiunile la nivelul vaselor de sange la pacientii diabetici sunt mai variate si diferite fata de ateroscleroza vaselor mari de sange incluzand si scleroza arteriolelor si boala vaselor mici de sange, si de aceea sunt mai extinse si ajung pana la capatul membrului inferior
- in cazul diabetului afectiunile se concentreaza intr-un mod specific in membrele inferioare; aici sunt in stare mai avansata decat in alte zone ale sistemului vascular.
Ocluzia arterelor mari sau arteriolelor din cauza formarii subite sau lente a cheagurilor de sange, duce la formarea necrozei in zona piciorului sau gangrena piciorului – gangrene pedis diabetica care datorita complexitatii patogenezei, ar trebui tratata ca un sindrom clinic separat. Boala arteriala periferica poate duce la dizabilitati severe.
Neuropatia diabetica
Deteriorarile de feluri diferite ale sistemul nervos periferic, si formele lor clinice sunt:
Neuropatia periferica simetrica senzitivo-motorie se manifesta prin dereglari la nivelul structurilor nervoase; membrele inferioare sunt cele mai predispuse acestor afectiuni, si mai rar membrele superioare.

Tabloul clinic
In faza de inceput: furnicaturi, intepaturi, dureri sub forma de arsura la nivelul picioarelor. Simptomele se intensifica pe timpul noptii, sub influenta caldurii. Cateodata pot aparea parestezii termice si senzatia de rece, chiar daca picioarele sunt calde. De obicei apare sindromul „picoarelor nelinistite”, ce provoaca nevoia constanta de miscare si schimbarea pozitiei.
Neuropatia usoara, simptomele se intensifica. Deosibit de neplacuta, este senzatia de arsura in picioare. In acelasi timp se distribuie „in soseta” sau „in manusa” catre partile distale ale membrelor(extremitati), unde suprafata senzitiva este redusa.
Neuropatia severa cauzeaza disfunctii senzitive si tulburari ale perceptiei vibratorii. Tulburarea senzoriala este insotita de reflexe fiziologice. Astfel apare absenta durerii la traumatisme din cauza hipoesteziei cutanate. Mai tarziu apare pareza si atrofia musculara, care in mod obisnuit afecteaza muschii extensori ai piciorului, in timp ce la nivelul membrelor superioare afecteaza muschii invertati de catre nervul ulnar. Aceste afectiuni musculare sunt insotite de schimbari neurotrofice in osteoartrita.
Neuropatie focala (mononeuropatie) – afecteaza un singur nerv senzitiv sau motor, sau cativa de nervi simultan, dar aceste deteriorari nu sunt simetrice si afecteaza nervi din zone diferite ale corpului. Ischemia subita, rezultata prin inchiderea unui vas de sange, se presupune ca este cauza imediata a neuropatiei focale. Simptomele principale ale mononeuropatiei sunt durerea atroce din cauza nervului afectat si pareza. In general este afectat nervul femural, sciatic, peronier, median sau ulnar. Recupararea completa este posibila in cateva saptamani sau luni, in pofida progresului dramatic.
Neuropatia autonoma reprezinta un grup de simptome ce afecteaza atat sistemul nervos parasimpatic si simpatic.
Tabloul clinic consta in sindromuri diferite ce reflecta disfunctii ale organelor individuale si ale sistemelor.
Sindromul picior diabetic este un termen colectiv pentru afectiunile care apar la nivelul picioarelor la pacientii diabetici. Motivul principal este deteriorarea specifica diabetelui la nervii picioarelor – neuropatia diabetica. Este insotit de afectiuni ale incheieturilor, ale ligamentelor si ale oaselor piciorului precum si de afectiuni vasculare, ce cauzeaza micsoarearea si latirea piciorului, si adancirea arcului longitudinal. Pressure places appear on the sole, and the reaction of the skin to them is the creation of calluses and cracks in the skin, which are the starting point for infection and foot ulcers.
Schimbarile patologice si simptomele clinice ale membrelor inferioare si ale picioarelor:
- Afectiuni vasculare: ateroscleroza, intarirea arteriorelor, microangiopatia tesutului piciorului, ischemia tesuturilor moi si oaselor, formarea necrozei cu infectie sau fara.
- Afectiuni ale inervatiei: pierderea sau afectarea inervatiei senzoriale(diminuarea sau pierderea senzatiei de durere, de temperatura, tactila), activitatii motorie(afectarea tensiunii musculare si miscarii piciorului, atrofia musculara), activitatii automone (afectarea circulatiei sangelui prin picior); tulburari trofice in articulatii(formarea deformatiilor, transpiratie excesiza).
- Afectiuni ale pielii: piele palida sau gri-albastra, ca de hartie, uscata, crapata, fara elasticitate, caderea parului, cresterea anormala a unghiilor, calus, necroza si ulceratie.
- Afectiuni musculare: slabiciune musculara, tulburari in tensiune, atrofie musculara, contractura.
- Anomalii osoase: pierderea osului, necroza, deformari.
Tratamentul depinde de gravitatea deteriorarii piciorului. Diagnosticul de diabet incepe cu un tratament precaut. Scopul este stabilizarea metabolica a bolii, evitarea si renuntarea completa la fumat si la consumul de alcool, implementarea unui program intensiv general de exercitii fizice, in special pentru picioare si ingrijirea picioarelor.
Tratamentul unei arsuri de gradul II A/B
data accidentului: 12/09/2012
sfarsitul tratamentului: 11/10/2012
- Pacientul, din cauze necunoscute, nu a solicitat ajutor imediat dupa accident. Asa arata rana la 3 zile dupa accident – 15/09/2012 – marimea ranii este de 65mm x 50mm.
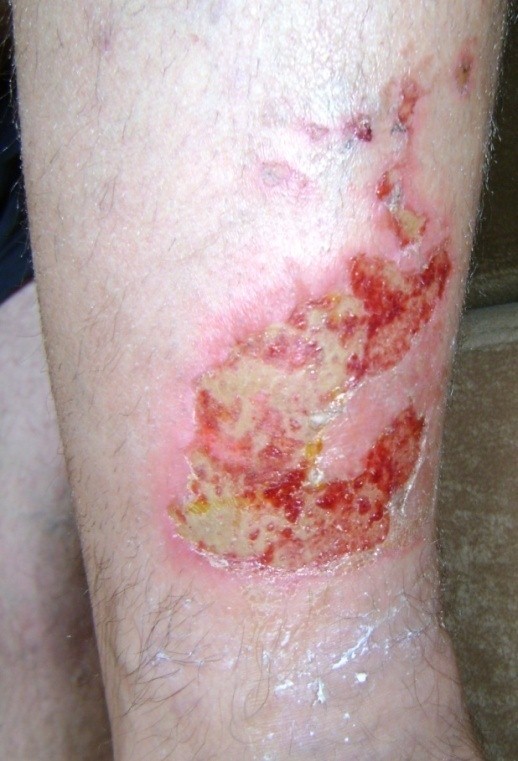
- La 4 zile dupa accident pacientul s-a dus la doctor (16/09/2012), care aplicat un unguient antibiotic pe rana, si a pansat rana cu bandajul din vascoza Matovis. Pansamentul a fost tinut timp de 12 ore. In urmatoarele 8 zile rana a fost lasata fara nici o protectie.
- Asa arata rana dupa 12 zile de la accident – 24/09/2012.
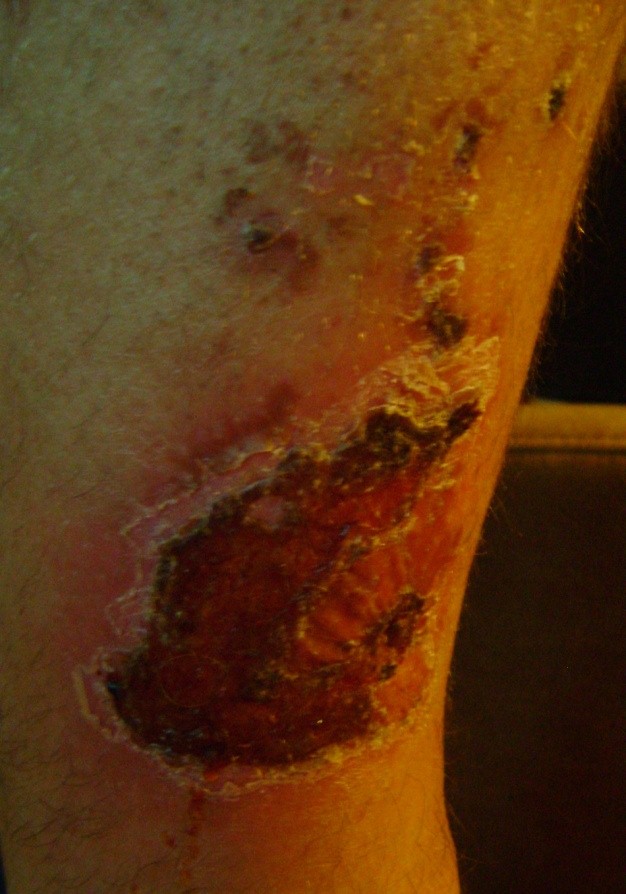
- La 13 zile dupa accident, in urma consultarii unui specialist, tratamentul cu pansamentele moderne Mediorb a fost initiat. In seara zilei de 25/09/2012 un tub de Medisorb G a fost aplicat pe rana si apoi pansamentul secundar Medisorb F. Pansamentul a fost tinut 48 de ore. Necroza a fost hidratata si pacientul a inceput sa simta furnicaturi in rana.
- La 15 zile dupa accident – pe 27/09/2012 pansamentul a fost scos, si s-a aplicat Medisorb P pe rana. Marginile au fost acoperite cu pansamentul suplimentar Medisorb F, astfel pacientul a putut face dus.
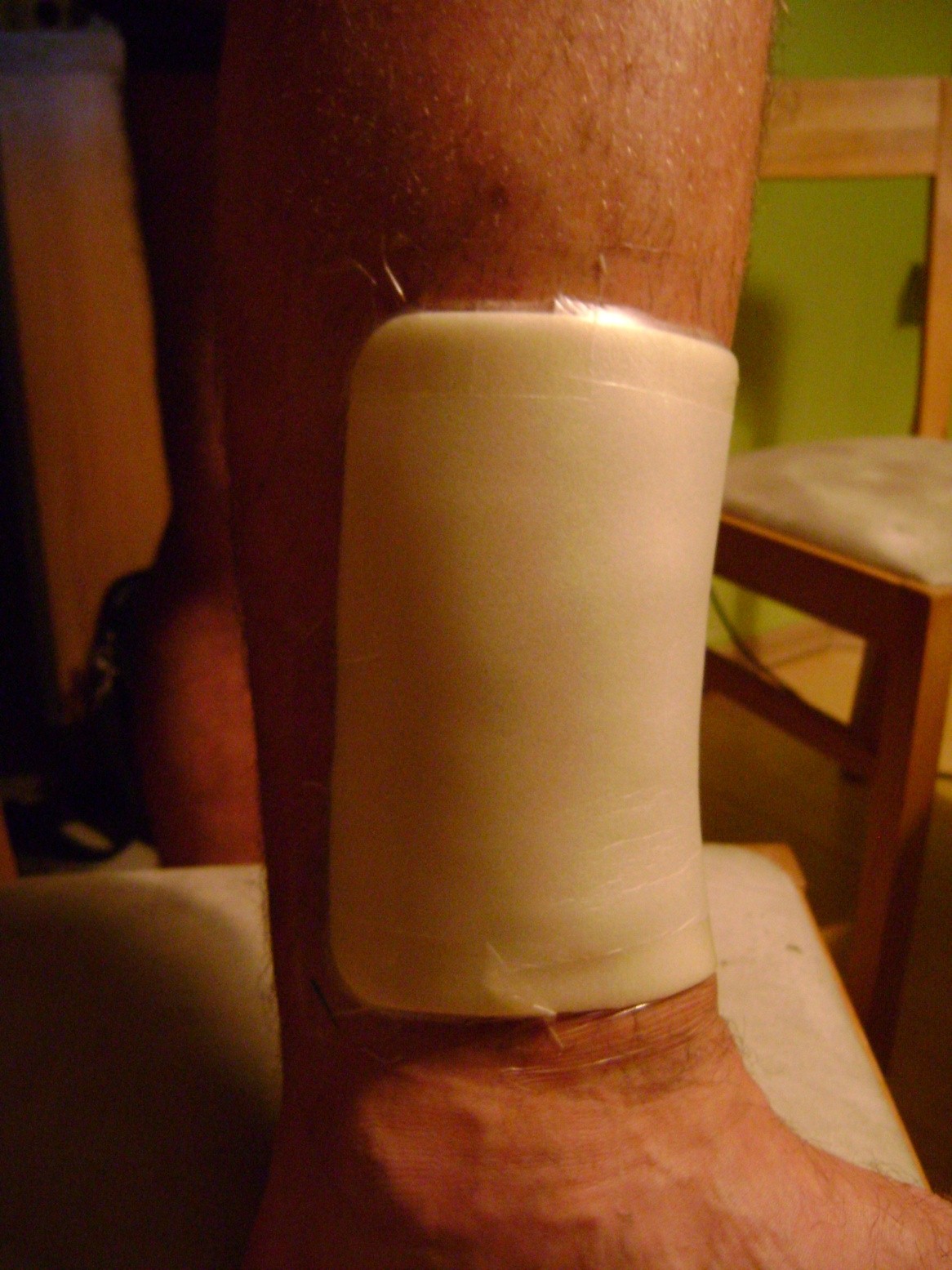
- Dupa 7 zile de la aplicare -04/10/2012 – pansamentul Medisorb P a fost scos. Asa arata rana.
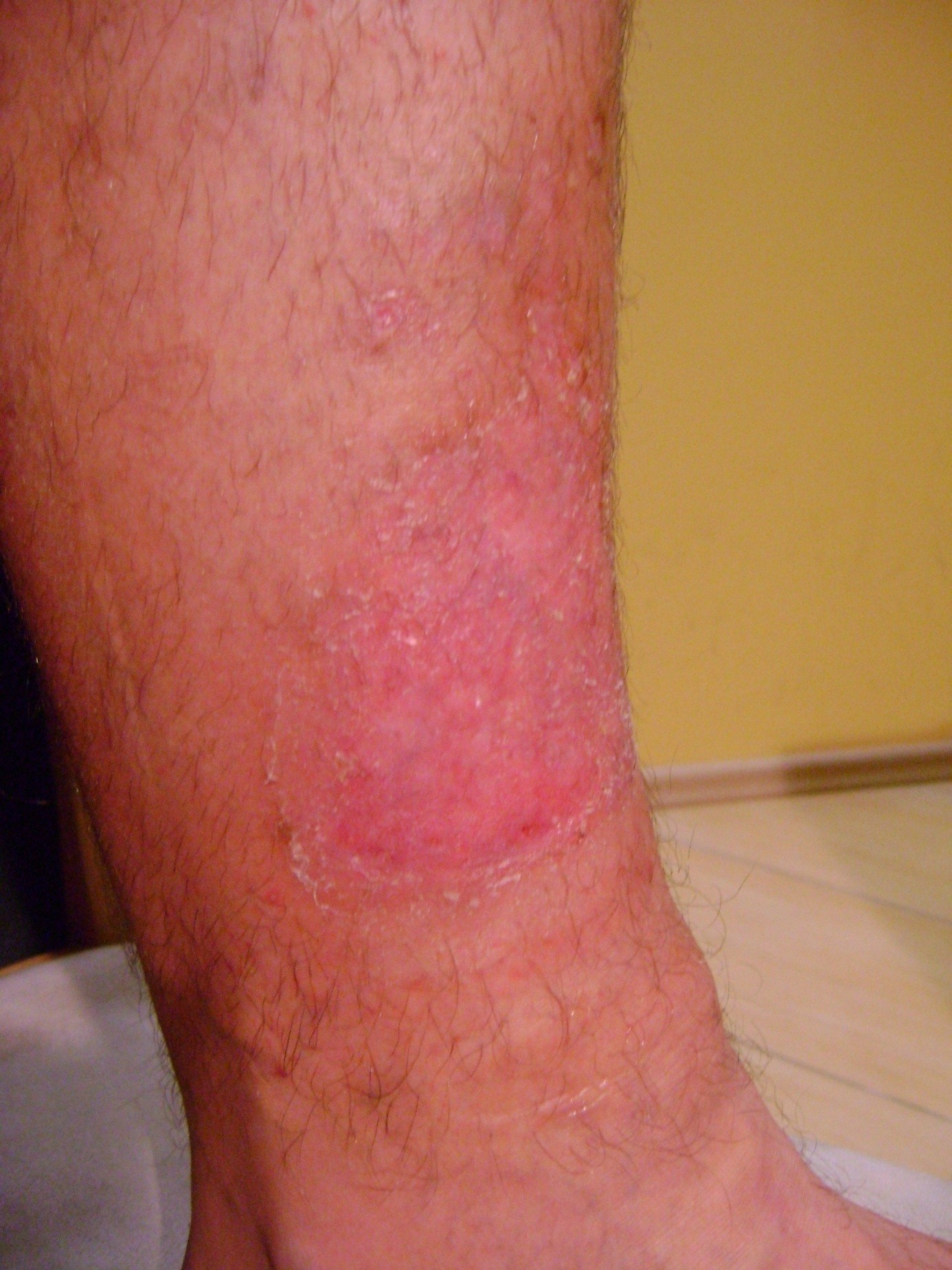
- 04/10/2012 – pacientul a aplicat, din nou, Medisorb P pe rana, pentru urmatoarele 7 zile. Observatii: In acest caz un pansament Medisorb F ar fi fost suficient.
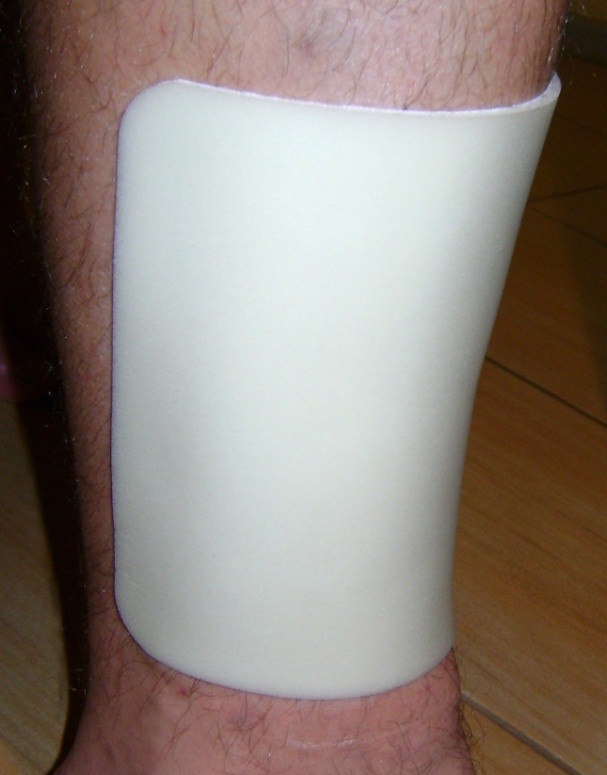
- 11/10/2012 – scoaterea pansamentului Medisorb P.
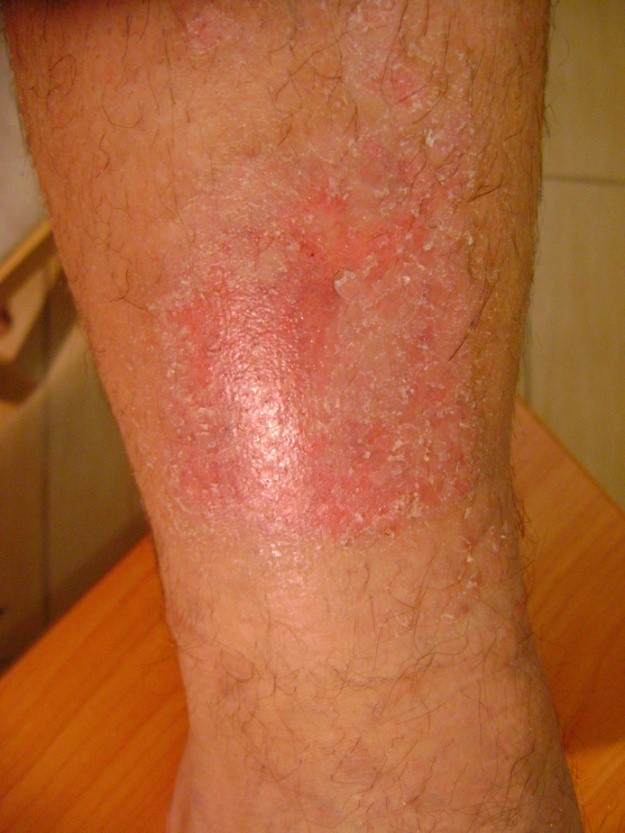
- 11/10/2012 – un pansament Medisorb F a fost aplicat pe rana, pentru a proteja tesutul delicat impotriva frictiunii. Pansamentul a fost scos dupa 7 zile si nu s-a mai folosit nici un alt pansament.
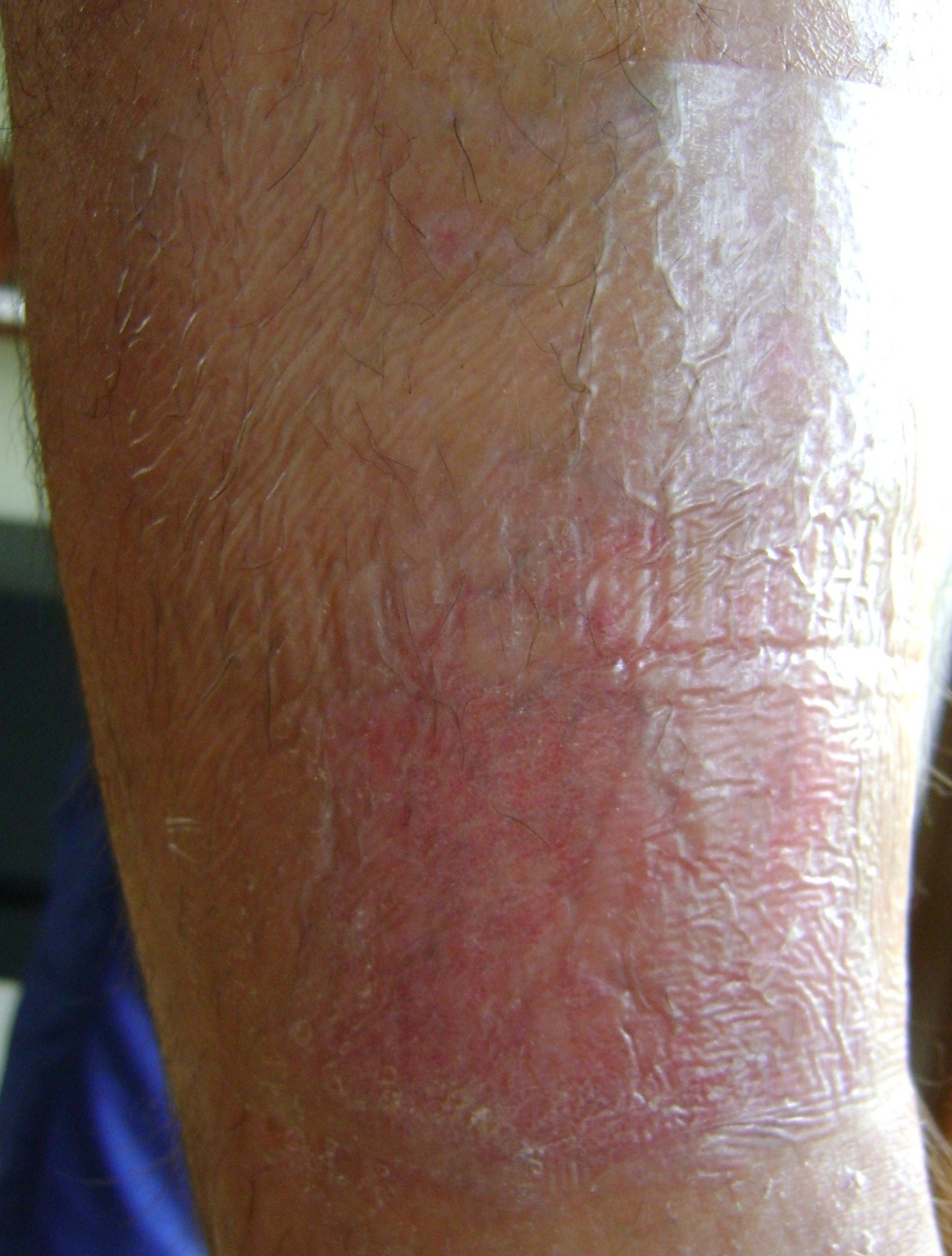
- 17/12/2012 –asa arata locul unde a fost arsura.
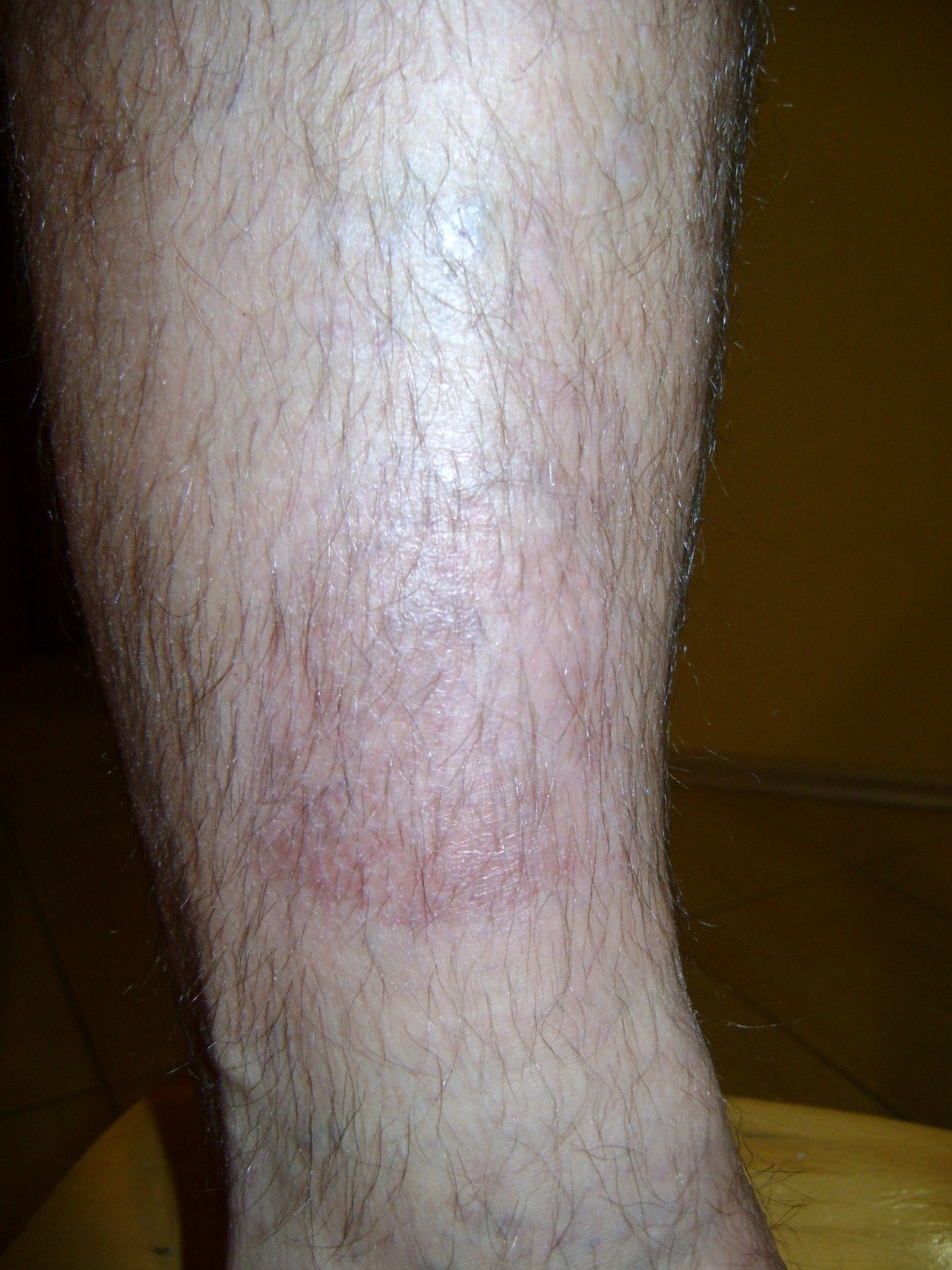
Concluzii:
Arsura de gradul IIa / b – marimea ranii de 65mmx50mm. In primele 12 zile dupa accident a fost bandajata, dupa aplicarea unguientului cu antibiotic. In urmatoarele 12 zile, tratamentul nu a avut efect.
Tratamentul cu pansamente a inceput la 13 zile dupa accident. Pentru inceput s-a folosit pansamentul de tip hidrogel Medisorb G si folia transparenta Medisorb F. Medisorb G a fost folosit pentru a dizolva necroza si a incepe procesul de vindecare. Medisorb F a fost folosit ca pansament pentru hidrogel. Apoi pe rana cu tesutul necrotic hidratat, a fost aplicat un panasament Medisorb P, pentru a absorbtia tesutului necrotic dizolvat. Dupa 7 zile de tratament cu Medisorb P rana era deja in stadiu de epitelizare. La sfarsit Medisorb F a fost aplicat pentru protejarea tesutului delicat.
Durata tratamentului cu pansamente moderne a fost de 23 de zile – dar progresul major in vindecarea ranii a fost evident dupa numai 9 zile.
Pentru tratament au fost folosite urmatoarele pansamente moderne:
- 1 x Medisorb G pansament de tip hidrogel 15g
- 3 x Medisorb F pansament din folie transparenta 10cmx12cm
- 2 x Medisorb P pansament din poliuretan 10cmx10cm
Efectele tratamentului cu pansamentele moderne au fost vizibile dupa 9 zile de la aplicare. Dupa 3 luni de la accident nu mai erau semne ale ranii. Pacientul deja uitase de accident.
Definitia „ranii”
O rana este deteriorarea pielii si cateodata a tesutului adanc si chiar a organelor, ca rezultat a ranirii mecanice, termice sau chimice.
Ranile, cauzate de ranirea mecanica, includ: abraziuni, taieturi, rupturi, rani prin injunghiere, muscaturi si rani chirurgicale.
Ranile, cauzate de ranirea termica sau chimica, includ: toate tipurile de arsuri termice, chimice, electrice si radiatii.
Exista anumite tipuri de rani – rani cronice (nevindecabile), care au alte cauze – cum ar fi bolile. Ranile cronice includ: ulcerele de presiune (escare), ulcerele venoase, ulcere neuropatice(picior diabetic) si alte ulcere cauzate de infectii sau ca rezultat al radioterapiei sau neoplaziei.
Tipuri de vindecare
1. Rani cu vindecare indelungata – vindecare prin granulare
- pierdere semnificativa de tesut
- rana nu poate fi inchisa prin metode fizice
- timp indelungat de vindecare
- tratamentul este bazat pe reconstructia tesutului – rana se umple cu tesut de granulatie, ce este acoperit de epiderma si se formeaza cicatricea
2. Rani acute – vindecare primara (de prima intentie)
- rani chirurgicale sau tramatice noi
- pierdere minima de tesut
- rana poate fi inchisa prin suturare sau folosind plasturi
Fazele vindecarii
Nu exista pansament universal, ce poate fi folosit in fiecare caz.
Pansamentele au functii diferite: curatare, absorbtie si protectie. Se complementeaza unul pe celalalt si un singur pansament nu poate indeplini toate nevoile unei rani, care trece prin fazele de vindecare:
- faza imflamatorie (exudat)
- faza de granulatie si epitalizare (regenerare)
- faza de maturare (remodelare)
Faza imflamatorie (exudat)
Aceasta faza reprezinta reactia corpului la ranire. Din cauza dereglarilor de circulatie, marimii si cresterii permeabilitatii capilare apare edemul, acompaniat de exudat.
Rolul pansamentelor in faza imflatorie:
- oprirea sangerarii
- facilitarea debridarii naturale
- absorbtia excesului de exudat
- prevenirea re-infectarii
Faza de granulatie si epitelizare (regenerare)
Granulatie – trecerea de la faza imflamatorie la faza proliferativa, ce este controlata de macrofage si alte celule. Macrofagele stimuleaza cresterea fibroblastelor.
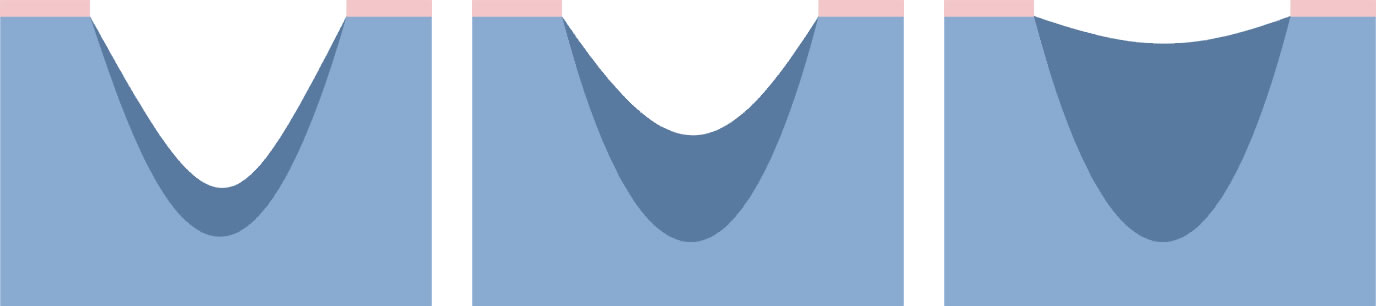
Ingustarea ranii – multe dintre fibroblaste sunt transformate in miofibroblaste. Reteaua de miofibroblaste inchide rana (0.6 – 0.7 mm/pe zi).
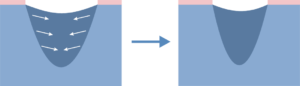
Epitelizarea – epiderm nou format, necesar pentru inchiderea ranii. Celulele epidermul migreaza de la mariginile ranii spre centrul ranii, acopera testul de granulatie si creaza piele noua.
Rolul pansamentelor in faza de regenerare:
granulatie
- mentinerea unui mediu umed
- absorbtia excesului de exudat
- protejarea impotriva raninii mecanice
- prevenirea re-infectarii
epitelizare
- mentinerea unui mediu umed
- protejarea epidermei delicate in timpul schimarii pansamentelor
Faza de maturare
Maturare – reorganizarea lenta a structurii microscopice a cicatricei; rezultatele remodelarii sunt reducerea si netezirea cicatricei; acestea ajuta la rezistenta cicatricei.
Aceasta faza poate dura luni sau chiar ani. In tratamentul cicatricilor anormale sunt utilizate urmatoarele:
- panasamente locale din silicon
- bandaje sau echipamente speciale de compresie
- operatie, terapia cu corticosteroizi, laser sau crio-operatie.
Rolul pansamentelor in faza de maturare:
- netezirea cicatricei
- albirea cicatricei
- reducerea cicatricei
Ce este exudatul?
Exudatul este un fluid special, numit in trecut „balsam natural”, ce apare in prima faza de vindecare a ranii, imediat dupa ranire.
Exudatul contine ingrediente variate inclusiv nutrienti pentru metabolismul celular:
- foarte putine hematii
- pana la de 6 ori mai multe leucocite decat sangele
- mai putina glucoza, insa aceleasi minerale ca si sangele
- proteine – printre care se afla enzimele necesare procesului de vindecare; enzimele curata rana si indeparteaza tesutul deteriorat
Intr-o rana care se vindeca normal, cantitatea se exudat scade treptat. Intr-o rana, in care procesul de vindecare este tulburat, cantitatea de exudat nu se reduce treptat si poate fi o provocare mare pentru pansamente.
OBSERVATIE: pentru mentinerea conditiilor adecvate procesului de vindecare, este nevoie de o cantitate optima de exudat sau asa numitul mediu umed de vindecare.
Prea mult exudat sau absenta lui poate incetini procesul de vindecare. De aceea, pansamentul trebuie ales in functie de cantitatea de exudat. In ranile uscate, fara exudat, pansamentul trebuie sa mentina mediu umed, iar in ranile cu prea mult exudat pansamentul trebuie sa fie absorbant.
OBSERVATIE: Schimbarea culorii, mirosului sau a densitatii exudatului poate indica o modificare a ranii sau aparitia imflamatiei / infectiei – in acest caz rana trebuie examinata de un medic specialist.
Tip pansament vs. indicatii de utilizare
| Tip pansamen | Nivel de exudat | |||
| fara | putin | moderat | mare | |
| functiile pansamentului | hidratarea ranii | mentinerea unui mediu umed | absorbtia excesului de exudat | absorbtia excesului de exudat |
| hidrogel | √ | √ | ||
| film-poliuretan | √ | |||
| hidrocoloid | √ | √ | ||
| spuma poliuretana | √ | √ | ||
| alginat | √ | √ | ||
Metode de tratament
Metoda traditionala de tratament
De-a lungul secolelor, ranile cronice erau tratate folosind diverse materiale pentru a usca rana.
Metoda tratidionala de tratament bazata pe utilizarea pansamentelor absorbante fabricate din tifon:
- asigura absorbtia excesului de exudat
DAR
- nu proteja rana impotriva uscarii si racirii, incetinind procesul de vindecare
- nu asigura protectie impotrica factorilor externi, ducand la infectii frecvente
- se lipea de rana, tesutul nou format se deteriora si cauza dureri pacientului in timpul schimbarii pansamentului
- din cauza capacitatii limitate de absorbtie pansamentul trebuia schimbat des
Vindecare prin uscarea ranii este de preferat in cazul ranilor acute.
Metoda moderna de tratament
De la publicarea cercetarilor lui George Winter, a devenit clar ca ranile se vindeca mult mai repede in conditii umede, in care este mentinuta cantitatea optima de exudat, pe suprafata ranii. Aceste concept a fost numit MEDIU UMED DE VINDECARE.
Conform acestui concept, tratamentul consta in inchiderea ranii cu ajutorul unui pansament special ce:
- mentine nivelul necesar de umiditate pe suprafata pielii pentru a crea un mediu optim de vindecare
- initiaza debridarea autolitica, ce duce la inceperea procesului de vindecare
- izoleaza termic rana, mentinand o temperatura constanta, si accelereaza vindecarea
- asigura absorbtia pe termen lung a excesului de exudat, ceea ce reduce numarul de schimburi ale pansamentului
- nu se lipeste de rana
- este rezistent la apa si protejeaza rana impotriva mediului exterior, diminuand riscul infectiilor
Caracteristicile unui pansament perfect
Vindecarea in mediu umed este potrivita pentru ranile ce necesita un timp indelungat de vindecare, dar poate fi folosita si pentru tratarea taiaturilor obisnuite, abraziunilor sau zgarieturilor.