Nu a fost gasit niciun rezultat
Elżbieta Szwałkiewicz
Consultant National in Asistenta Medicala a Persoanelor cu boli cronice si dizabilitati
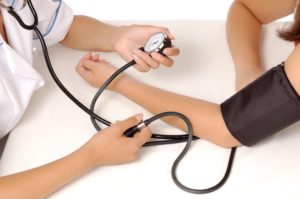
Unul dintre indicatorii folositi pentru a evalua calitatea ingrijirii pe termen lung a unei persoane imobilizate este aspectul pielii in zonele expuse la presiune constanta. S-ar parea ca asistentii medicali stiu totul despre prevenirea ulcerelor de presiune si de aceea ma intreb care este motivul unei incidente atat de mari de ulcere de presiune in randul persoanelor care se afla sub supraveghere medicala constanta.
Scara problemei ma indreptateste sa sustin ca in Polonia avem deficiente comune si foarte grave in ingrijirea bolnavilor si a persoanelor cu dizabilitati, atat in ingrijirea stationara de sanatate si asistenta sociala, precum si in conditiile de acasa. Aceste neglijari sunt cauza suferintelor imense si genereaza costuri substantiale de tratament si ingrijire.
Au existat numeroase articole pe tema ulcerelor de presiune care se refera la numeroase cercetari si statistici medicale. Acestea repeta aceleasi informatii cheie:
- factorul etiologic major este presiunea asupra tesuturilor aflate peste proeminentele osoase, ducand la dezvoltarea necrozei si ulcerare,
- leziunile pielii apar ca urmare a presiunii repetate care depaseste presiunea medie a capilarelor pielii (32 mmHg), deteriorarea simturilor este un factor care contribuie,
- formarea ulcerelor de presiune poate fi accelerata de procesul de deteriorare al pielii, ca o consecinta a umiditatii crescute datorita urinei, a incontinentei fecale sau transpiratiei,
- zonele predispuse la aparitia ulcerelor de presiune sunt zona osului sacru, zona nervului sciatic, zona trohanterilor/ zona soldurilor, glezne si calcaie,
- fiecare pacient imobilizat prezinta riscul formarii ulcerului de presiune,
- tehnologiile moderne ar trebui folosite pentru a reduce presiunea asupra pielii, cum ar fi saltelele special concepute, perne, textile si echipamente pentru miscare de alunecare, pansamente moderne pentru protectie si cu efect terapeutic, pansamente moderne pentru protectie si cu efect terapeutic, si produse ce ajuta la absorbtia urinei,
- tratamentul nu poate fi concentrat doar pe manangementul local al ulcerului de decubit.
Principii de baza pentru preventie:
- alimentatie corecta – aportul adecvat de proteine, calorii si lichide va preveni aparitia unui dezechilibru de azot, slabiciune si deshidratare,
- reducerea sau eliminarea presiunii si a frictiunii asupra pielii – acest efect se realizeaza prin utilizarea saltelelor si a pernelor de reducere a presiunii, schimbarea frecventa a pozitiei corpului, aplicarea unor reguli adecvate pentru ridicarea si deplasarea pacientilor,
- respectati cu strictete principiile de baza in ingrijirea persoanelor cu incontinenta (inclusiv cea fecala), cum ar fi:
- spalarea si curatarea zilnica, dupa fiecare contact cu excretii,
- controlul periodic al starii pielii in zonele expuse la umiditate,
- folosirea produselor absorbante potrivite nivelului de mictiune / gradului de incontinenta,
- prevenirea inflamatiei pielii prin utilizarea pansamentelor speciale de protectie,
- protejarea pielii impotriva uscarii execsive si a iritatiilor (provocate de urina si transpiratie) prin utilizarea produselor de ingrijire a pielii.
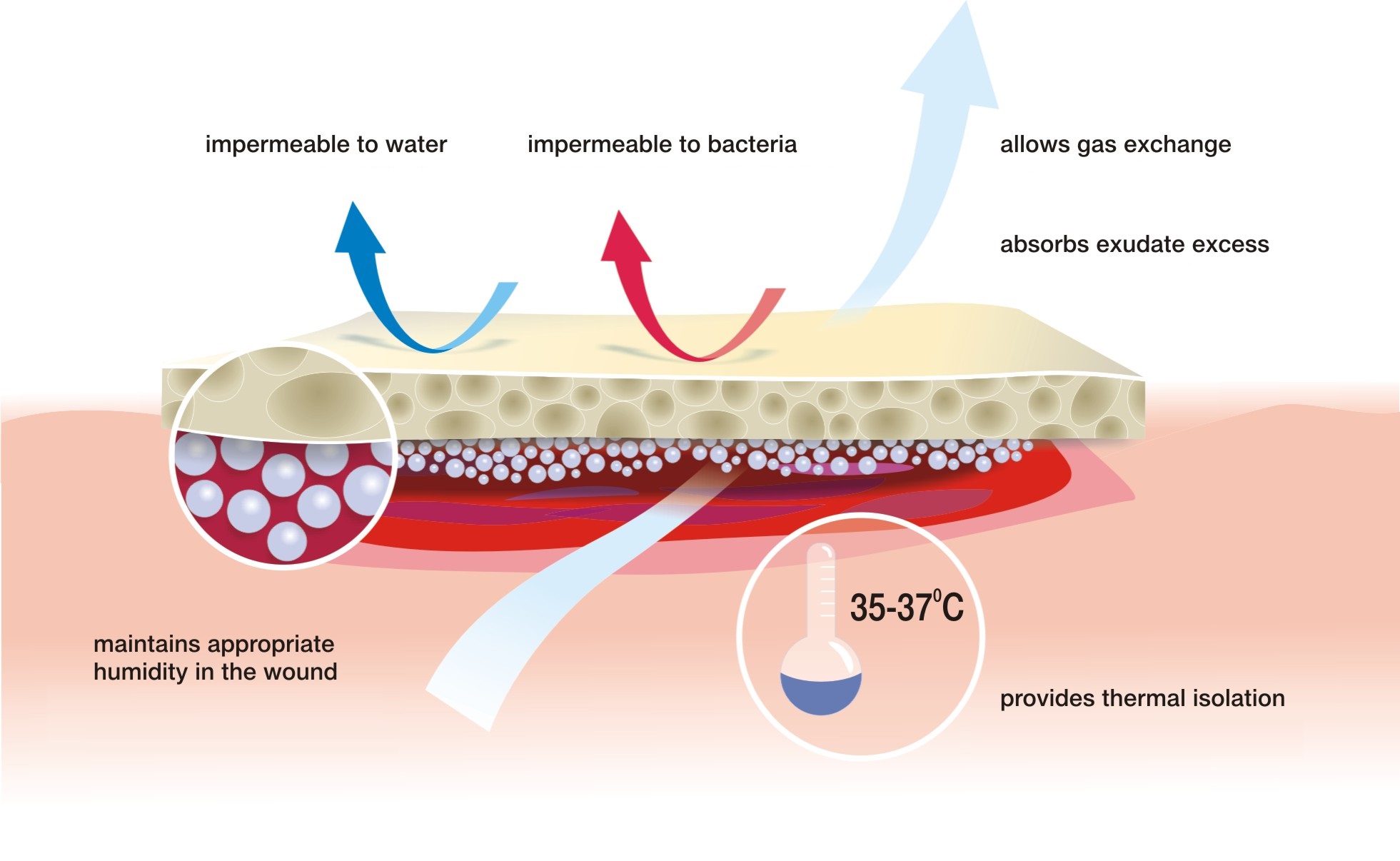
Abordarea moderna a tratamentului ulcerelor de presiune si a altor rani cronice favorizeaza vindecarea ranilor intr-un mediu umed prin utilizarea diferitelor pansamente de specialitate, care se aplica in functie de tipul si locul plagii.
Studiile stiintifice si experienta practica au aratat ca mentinerea unui mediu umed in interiorul ranii stimuleaza epidermizarea, si la randul sau, stimuleaza cresterea tesutului conjunctiv care sta la baza pielii.. Pansamentele de specialitate, comparativ cu cele conventionale din tifon influenteaza, de asemenea, rata de vindecare. Acestea previn deteriorarea epidermei tinere in timpul fiecarei schimbari de tratament si contin substante care influenteaza tratamentul si vindecarea ranilor. Nu trebuie subestimat faptul ca este nevoie de o protectie eficienta a interiorului plagii impotriva factorilor externi si efectuarea procedurilor normale de igiena fara schimbarea pansamentului.
Procedurile terapeutice (inclusiv alegerea unui pansament) si costul depind de tipul plagii si de stadiul de vindecare. Unele rani sunt tratate timp de multe luni, uneori peste un an, aparand adesea probleme in procesul de vindecare, iar cele mai periculoase dintre ele pot provoca infectii. O rana neprotejata corespunzator poate fi infectata foarte usor cu bacterii, virusi sau ciuperci. Acestea prolifereaza spontan si otravesc tesuturile cu secretiile lor. Infectia plagii se poate raspandi rapid pana la septicemie, punand in pericol viata pacientului. Costul tratamentului ranilor cronice infectate creste semnificativ, in principal din cauza nevoii de a folosi pansamente mai specializate si a ultilizarii antibioticelor scumpe.
In calitate de consultant national observ cu mare ingrijorare ca numarul persoanelor care sufera de ulcere d epresiune si alte rani cronice nu scade, in ciuda anilor de campanii educational. Responsabilitatea pentru aceasta situatie revinde nu doar asistentilor medicali, ci si celor responsabili de crearea conditiilor de ingrijire a persoanelor bolnave si dependente, precum si a Fondului National de Sanatate ca platitor care finanteaza costurile tratamentului. Izolarea procedulurilor referitoare la tratamentul escarelor si lasarea costului tratamentului in seama institutiei in care apar, ar afecta foarte mult ar afecta foarte mult crearea conditiilor adecvate pentru prevenirea ulcerelor de presiune. Desigur, ar trebui sa se ia in considerare ca unele rani cronice nu sunt rezultatul neglijentei, ci rezulta din starea fizica a pacientului; cel mai adesea se refera la faza finala a bolii neoplazice devastatoarea biologic pe termen lung.
Ca parte a propriei practici profesionale, am putut observa eficacitatea remarcabila a pansamentelor moderne in tratarea ulcerelor de presiune. Desigur, asistentele medicale ar trebui sa fie la current cu toate metodele cunoscute de tratament al ranilor cronice, nu doar ulcere de presiune, ulcere maligne, ulcere ale piciorului diabetic si arsuri. Concluzia este sa fii constient de faptul ca este inacceptabil sa nu respecti principiile de baza in preventie si sa expui pacientul la formarea ulcerelor de presiune sau a altor rani cronice. Atat consecintele asupra sanatatii, cat si cele financiare ale produselor absorbante si pansamentelor de protectie sunt foarte grave, nu numai pentru pacient, ci si pentru asistenti medicali si unitatea pentru care lucreaza.
Cauze
Arsurile sunt rezultatul actiunilor cu temperatura ridicata, a substantelor chimice sau a curentului electric. Cea mai comuna cauza a arsurilor este caldura, ce poate proveni de la apa fiarta, abur, lichide fierbinti sau semi-lichide ca grasimea si parafina, de asemenea, arsurile, pot fi cauzate de aparatele casnice.

In cazul arsurilor electrice, principalul pericol este voltajul mare care trece prin tesuturi, incalzindu-le. Arsurile chimice sunt, in general, cauzate de acizi sau substante alcaline. Indiferent de origine, arsurile sunt tipuri specifice de rani care pot cauza complicatii grave pentru pacient.
Grup de risc
Riscul arsurilor trebuie luat in considerare pentru toate persoanele, dar in special pentru:
- copii cu varsta intre 2 si 4 ani
- adulti care lucreaza in conditii riscante (mineri, otelari, pompieri, sudori, etc)
Simptome
In functie de profunzimea leziunii, arsurile sunt clasificate astfel:
- Gradul I (superficiale) – afecteaza straturile superficiale al epidermului. Simptomele principale sunt roseata, sensibilitatea si durerea. Rana se vindeca fara complicatii si nu raman cicatrici.
- Gradul II A (superficiale de grosime partiala) – afecteaza intregul strat epidermic si dermul superficial(papilar). Produc vezicule cu lichid, rosii si foarte dureroase. In urma arsurilor de gradul II raman urme de roseata si cateodata cicatrici.
- Gradul II B (profunde de grosime partiala) – epidermul si dermul adanc(reticular) sunt distruse. In acest tip de arsura se observa formarea necrozei. Ranile sunt foarte dureroase, fara vezicule, de culoare roz, gri, rosu caramiziu sau chiar negre. Pot cauza cicatrici hipertrofice.
- Gradul III (grosime totala) – se extinde pe intreg dermul. Ranile sunt, in mod obisnuit, de culoare maro, galben deschis sau rosii. Raman cicatrici si pot cauza chiar si amputarea.
- Gardul IV – se extinde pe toata pielea, in grasimea de sub ea, mușchi, tendoane, oase si incheieturi.
Localizare
Arsurile se produc in locurile unde corpul intra in contact cu factorii termali.
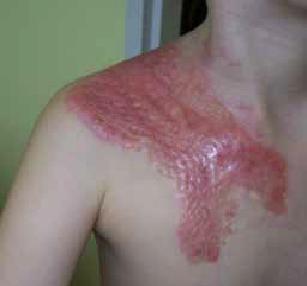
De obicei zonele afectate sunt:
- trunchiul
- membrele superioare
- membrele inferioare
Acordarea primului ajutor si sfaturi
Arsurile de gradul I
pot fi tratate acasa, dar daca apar complicatii este necesara consultarea medicului
Arsurile de gradul II si III
un pansament de tip hidrogel (Medisorb G) ar trebui aplicat imediat si este absolut necesara, contactarea asistentei medicale de urgenta
Arsurile de gradul IV
contactati imediat asistenta medicala de urgenta
Tratament
Depinde de gradul arsurii.
Arsurile de gradul I – afecteaza epiteliul. Locul arsurii este rosu, usor umflat si uscat. Victima simte o senzatie puternica de arsura. Aplicarea rapida a unui pansament de tip hidrogel, ca Medisorb G, permite vindecarea rapida a ranii.
Arsurile de gradul II – afecteaza dermul. Se formeaza vezicule rosii, pline cu lichid. Arsurile de gradul II sunt foarte dureroase. La fel ca si in cazul arsurilor de gradul I, aplicarea rapida a unui pansament de tip hidrogel, ca Medisorb G, permite vindecarea rapida a ranii. Daca arsura este extinsa, este necesara spitalizarea.
Arsurile de gradul III si IV – afecteaza tesutul de sub piele. De asemenea, sunt afectate tesuturile conective, vasele de sange, muschii si nervii. Pielea poate avea un aspect ca de ceara, albicios sau carbonizat. Este posibil ca victima sa nu simta nici un fel de durere, deoarece teminatiile nervoase au fost distruse. Acest tip de arsura necesita asistenta medicala de urgenta, grefe de piele sau recuperare in camera hiperbara.
Complicatiile obisnuite, care apar dupa arsuri, sunt cicatricile hipertrofice si contracturile articulare. Recuperea ar trebui facuta prin presoterapie sau realibilitarea cicatricilor cu ajutorul produselor de compresie, cum ar fi Codopress® in combinatie cu pansamentul din silicon Codosil® ADHESIVE.
Preventie
Statisticile anterioare arata ca in fiecare an diferite tipuri de arsuri afecteaza aproximativ 1% din populatia Poloniei. Conform acestor date, numarul polonezilor afectati de diferite tipuri de arsuri este de pana la 400 000 de pacienti pe an. Arsurile sunt foarte des asociate cu tipul de activitate al pacientilor, precum si cu varsta. Aproximativ 50-80% dintre victimele arsurilor sunt in principal copii cu varsta cuprinsa intre 2 si 4 ani.
Prevenirea arsurilor ar trebui sa se concentreze in primul rand pe pregatirea casei in care micutul om se va simti in siguranta:
- Nu lasati niciodata un copil mic nesupravegheat.
- Evitati sa lasati pe masa bauturi fierbinti, supe sau preparate scoase direct din cuptor.
- In casele cu copii mici – in special cei care inca nu merg in picioare- nu ar trebui sa existe fete de masa – tragand de fata de masa un copil da jos tot ce sta pe masa.
- Nu lasati un fier de calcat pornit in camera in care de afla un copil; un fier de calcat oprit trebuie sa se raceasca si sa nu fie la indemana copiilor.
- Atunci cand gatiti incercati sa folositi ochiurile aflate la perete, cele care sunt cat mai departe de copilul dvs; puteti folosi protectii speciale care sa impiedice copilul sa atinga o oala fierbinte sau sa traga de ea.
- Detinatorii de plite de gatit din ceramica ar trebui sa fie constienti ca o plita oprita nu permite copilului sa observe pericolul, iar atingerea acesteia inainte de racire poate provoca arsuri grave.
Pe scurt, parintii nu ar trebui sa-si lase copiii nesupavegheati!
Hanna Szymkiewicz
Centrul european de ingrijire pe termen lung
O rana este o ruptura a pielii, ce se poate extinde la tesuturi si organe. Cauzele unei rani, pot fi factorii interni sau externi asociati cu tulburari fiziologice. Intinderea si adancimea ranii depinde de agentul cauzator, de puterea lui si de zonele afectate
Impartirea ranilor pe baza agentilor cauzatori:
>> factori exogeni:
- mecanice (taieturi, injunghiere, rani de glont)
- termale (arsuri, degetaturi)
- chimice (arsuri chimice)
- electrice (arsuri)
>> factori endogeni:
- ulcere (picior ulceros, escare, picior diabetic) – circulatie slaba
Impartirea ranilor pe baza timpului de vindecare:
- acute – mai putin de 8 saptamani
- cronice – mai mult de 8 saptamani
Impartirea ranilor pe baza felului de vindecare:
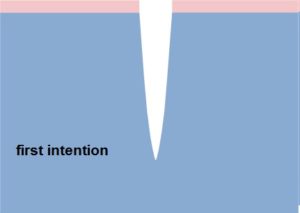
- rani acute – taieturi, rani chirurgicale cu margini uniforme care nu au pierderi substantiale de tesut. Asemenea rani sunt inchise prin sutura, cu capse sau pansament, si rana se vindeca de prima data si dureaza intre 6 si 7 zile. Este cel mai preferat mod de vindecare si se numeste vindecare primara.
- rani cronice – rani cu o pierdere substantiala de tesut si/sau cu infectie. In acest caz, rana nu se poate inchide. Acest tip de vindecare se face prin granulatie (intentie secundara) – faza imflamatorie este urmata de faza proliferativa(tesutul pierdut este inlocuit cu tesutul de granulatie). Acest proces de numeste vindecare secundara.
Vindecarea secundara
Vindecarea secundara apare in cazul ranilor cronice – cum ar fi escarele, ulcerele, si rani complicate cauzate de factori exogeni(rani chirurgicale complexe). Acest tip de vindecare are trei faze:
- imflamatia (purificare)
- proliferare (granulatia)
- maturarea
Faza imflamatorie are urmatoarele caracteristici: reactie imflamatorie si durere. Corpul incearca sa distruga bacteriile ce intra in contact cu rana. Apare exudatul. Tesutul mort este excretat afara sau absorbit de organism. Rana este acoperita de un cheag de sange, care o protejeaza impotriva germenilor.
In faza proliferativa exudatul este redus, vasele de sange se ingusteaza si urmeaza granulatia – se inlocuieste tesutul pierdut si incepe procesul de epitelizare – in final rana este acoperita cu un nou strat epidermic.
In faza de maturare incepe procesul de remodelare al ranii proaspat vindecate(tesutul nou format isi fortifica rezistenta precum pielea inconjuratoare).
Procesul si durata de vindecare depinde de mai multi factori: conditia generala a pacientului, varsta, statutul nutritional si existenta altor boli; tipul ranii, localizarea, modul de inchidere, timpul trecut de la ranire pana la pansare.
Jolanta Machańska
Profesor in Diabet
Diabetul este o problema majora de sanatate, ce afecteaza tot mai multe persoane, indiferent de varsta, din toata lumea.
Este una dintre cauzele principale directe si indirecte ale dizabilitatilor – orbire, insuficienta renala, cangrena si amputarea membrelor inferioare, agravarea bolilor de inima coronariene, atac cerebral si mortalitate prematura.

Complicatiile diabetului pot fi acute, de exemplu stari unde deodata apar tulburari metabolice, de obicei in combinatie cu alte tulburari ale echilibrului electrolitic si echilibrului acid-alcalin, provocand afectiuni semnificative conditiei generale, pierderea cunostintei si cateodata moartea.
Alte complicatiile ale diabetului sunt bolile cronice, cum ar fi grupurile specifice de tulburari si simptomele schimbarilor semnificative la nivelul vaselor de sange, nervilor si altor organe care, apar impreuna cu diabetul si contribuie la aparitia dizabilitatilor si mortalitatii premature.
COMPLICATII ACUTE
ulburari metabolice acute – comele diabetice, care de fapt, nu sunt complicatii ale diabetului, ci consecinte ale deficientei de insulina. In perioada dinaintea descoperirii insulinei, aceste come erau considerate faza finala a bolii. In prezent apar doar daca nu se urmeaza nici un tratament sau tratamentul este necorespunzator. Coma diabetica poate avea o evolutie diferita, ca urmare a mecanismelor patogenice diferite ce duc spre aceasta stare.
In prezent, se disting urmatoarele tipuri:
- cetoacidoza diabetica
- hipoglicemia severa diabetica
- coma hiperosmolara necetozica
Cetoacidoza diabetica
Este cea mai cunoscuta si apare destul de des(in special la pacientii cu diabet de tip 1 – diabetul juvenil, si dificienta completa de insulina). Coma se dezvolta pe parcursul cetoacidozei diabetice, si afecteaza in special persoanele lipsite de celule pancreatice beta, responsabile cu producerea insulinei.
Cauze:
- infectiile, in special cele purulente unde cresterea rapida a rezistentei la insulina are ca rezultat cererea tot mai mare de insulina
- bolile sistemice severe cum ar fi infarctul miocardic, atacul cerebral, pneumonia, si operatiile majore
- sarcina cu rezistenta la insulina si cresterea cererii de insulina
- lipsa informarii pacientului – in mod frecvent, pacientii ignoranti renunta la insulina din cauza pierderii apetitului(febra) si fricii de hipoglicemie
Tabloul clinic de amsamblu este foarte divers, intensitatea si tipul tulburarilor comune si simptomelor nu sunt intotdeauna in concordanta cu rezulatele analizelor de laborator.
Simptomele pot fi prezentate in cateva grupuri:
Consecintele deshidratarii: sete foarte intensa, poliuria ajunge la cativa litri pe zi, membranele mucoase si limba uscate, piele uscata, ochi obositi. Initial se observa o crestere a temperaturii corpului, care, daca nu exista nici o infectie, se transforma in hipotermie, scade presiunea sangelui, in special la persoanele in varsta, in cazuri extreme se ajunge la pierderea pulsului si vanatai in extremitatile corpului.
Boli gastrointestinale: stare de voma, durere abdominala, – in cazuri extreme, simptome false peritoneale (contractura abdominala), marirea ficatului
Boli respiratorii: respiratie Kussmaul (respiratie in patru timpi) – profunda si greoaie are patru faze: inspiratie – pauza – expiratie – pauza, si un miros specific al aerului expirat, asemanator acetonei – mirosul merelor putrede.
Tulburari de constienta: in dezvoltarea cetoacidozei putem distinge patru stadii:
- oboseala, afectarea echilibrului si vederii
- stare de somnolenta, gandire incoerenta
- somn adanc cu reactii rezervate la stimuli durerosi: slabirea reflexelor fiziologice
- coma neurologica profunda cu reducerea reactiilor la stimuli durerosi si reflexelor fiziologice
Tratament
Imediat ce s-a stabilit diagnosticul de coma diabetica sau cu risc de coma, pacientul trebuie trimis spre cel mai apropiat spital. Prezenta unui salon pentru diabetici in spital, ar fi un plus.
Tratamentul cetoacidozei diabetice include:
- insulina – de preferat o administrare continua cu ajutorul unei pompe
- corectarea insuficientelor hidroelectrolitice
- uitlizarea medicamentelor alcanizate
- tratarea complicatiilor
Hipoglicemia
Hipoglicemia nu este o complicatie a diabetului in sine, ci o consecinta a tratamentului. Hipoglicemia sangelui este cea mai comuna complicatie ce apare la persoanele tratate cu insulina; prin urmare, orice persoana ce are contact cu diabeticii, ar trebui sa aiba cunostinte de hipoglicemie.
Causes:
-
Cauze:
- erori in tratamentul cu insulina: adminstrarea de prea multa insulina, o greseala in masurarea dozei de insulina, reducerea dosajului prea tarziu, cand greutatea pacientului a inceput sa scada; o dieta adecvata s-a dovedit a fi mai eficienta, infectia a fost indepartata
- urmarirea restabilirii rapide a echilibrului metabolic prin marirea considerabila a dozei de insulina cu actiune rapida, sau in pofida necesitatii acestui lucru
- erori in nutritie: pauze prea mari intre mese, mese cu continut slab de carbohidrati, alcool
- dereglerari ale tractului gastrointestinal: voma, diaree, golire gastrica anormala
- schimbari in asimilarea insulinei: schimbarea locului injectiei, muschii coapsei, unde este administrata insulina (dupa injectie se recomanda miscare imediata), incalzirea locului injectiei (dus dupa injectie), schimbare in adancimea punctiei, injectarea accidentala intramusculara sau intravenoasa
- inceperea unei fiole noi de insulina: insulina noua poate fi mai activa decat precedenta, pastrata la temperatura camerei
- nevoie redusa de insulina din cauza hiperactivitatii emotionale, menstruatei, dereglarilor hormonale
- administrarea medicamentelor ce reduc nivelul de glucoza: acid acetilsalicilic, beta-blocante
- efort fizic sporit
- remisia naturala a diabetului
Semne si simptome:
Nu exista semne sau simptome specifice, adica sa apara numai atunci cand pacientul sufera de hipoglicemie. Timpul si rata de crestere a simptomelor depind de tipul insulinei, de cantitatea dozei injectate si de programul de dozare zilnic.
In hipoglicemia sangelui putem distinge:
Simptome neurovegetative (catecolamine): stare de agitatie, oboseala, paloarea pielii, pupile dilatate, tahicardie, cresterea moderata a presiunii. Aceste simptome apar la o concentratie de glucoza de 65-55 mg/dl.
Simptomele neuroglicopenice sunt cauzate de lipsa glucozei la nivelul creierului. Se pot imparti in simptome mentale: anxietate, gandire incoerenta, tulburari cognitive, dificultati de concentrare, schimbari de personalitate, amnezie, comportament inadecvat, stari de delir, si simptome neurologice: dificultati de vorbire, vedere incetosata, convulsii clonice si tonice, reflexe hiperactive, semne Babinski, pierderea constientei. Aceste simptome apar la o concentratie de glucoza de 45 mg/dl.
Simptomele neurovegetative sunt un avertisment, pentru pacient, impotriva amenintarii neuroglicopeniei si o indicatie pentru profilaxia acuta – consumarea unei mese bogate in carbohidrati complecsi sau a zaharului. Cu timpul aceste simptome ale diabetului se reduc sau chiar dispar.
Tratament
Tratamentul este administrarea imediata unei cantitati de carbohidrati necesare pentru cresterea concetratiei de glucoza in sange. Starile usoare are hipoglicemiei se pot trata prin consumarea alimentelor suplimentare, daca este necesar, a catorva cubulete de zahar pe care un pacient diabetic ar trebui sa le poarte asupra sa.
In stari de inconstienta trebuie administrata o injectie cu glucagon(1 mg). Pe masura ce isi recapata constienta, pacientul trebuie hranit si hidratat cu lichid dulce pana ce nivelul de glucoza revine la normal. Daca putem administra medicamente intravenos, pacientul ar trebui sa primeasca subcutanat 1 mg de glucagon, apoi glucoza cam 5 sau 10% pana glicemia se stabilizeaza. In cazul supradozei de insulina, dupa o imbunatatire trecatoare hipoglimcemia poate reaparea. In acest caz este necesara spitalizarea. Prognoza, in majoritatea cazurilor de hipoglicemie, este buna. Poate fi rapid si usor controlata. Insa, starile hipoglicemice repetate pot fi o amenintare cronica din cauza disparitiei semnelor de alarma si reglarea anormala neurohormonala a homeostaziei glicemice.
Socul higlocemic foarte grav poate duce la deces sau poate cauza deteriorari permanente la nivelul sistemului nervos central si mentinerea permanenta a simptomelor mentale si neurologice. La pacientii diabetici tratati cu insulina, aparitia hipoglicemiei este o stare alarmanta si necesita clarificarea prompta a cauzelor acestei complicatii, si daca este necesar modificarea tratamentului. Programele terapeutice corespunzatoare ar trebui sa tina cont de implicarea pacientului, cu scopul de a minimaliza riscurile acestor complicatii.
COMPLICATIILE CRONICE ALE DIABETULUI
Trasatura caracteristica afectiunilor la nivelul organelor, respectiv complicatiile cronice ale diabetului, este dezvoltarea lenta si indelungata. Prin urmare, simptomele acestor complicatii apar in fazele avansate, si abia atunci pot cauza dizabilitati sau deces. Din aceste motive se numesc complicatiile tarzii ale diabetului. Evolutia asimpomatica indelungata a acestor afectiuni duce la subestimarea impactului negativ asupra prognozei diabetului.
Complicatiile cronice majore ale diabetului includ:
- afectiuni la nivelul vaselor de sange – angiopatia diabetica, aceste deteriorari afecteaza atat vasele mari – macroangiopatie, cat si vasele mici si capilarele – microangiopatie
- afectiuni la nivelul nervilor periferici – neuropatie
- afectiuni in afara sistemului de circulatie si sistemului nervos: tract gastrointestinal, piele, retina
Microangiopatia
Boala vaselor de sange mici reprezinta afectiuni specifice diabetului la nivelul capilarelor, ce sunt prezente in toate organele, in care vasele au o membrana bazala(afectiunile la nivelul capilarelor din ochi si rinichi cauzeaza pagube asa de semnificative organelor incat sunt dezvaluite sub forma sindromurilor clinice caracteristice). Aceste sindromuri cauzeaza dizabilitati si chiar moarte prematura.
Tratament
Tratamentul ar trebui initiat prin corectarea si oferirea celor mai buni posibili indicatori clinici si biochimici. Incercarile prea bruste de stabilizare a diabetului pot accelerarea progresul afectiunilor.
Prevenirea se refera la tratamentul optim pentru diabet, de la inceputul bolii cu ajutorul terapiilor contemporane. Sunt recomandate masuri timpurii de preventie, cum ar fi evaluarea regulara al fundului de ochi si ale functiilor renale.
Macroangiopatia
Boala vaselor mari de sange al carei substrat anatomic este ateroscleroza, si intr-o masura mai mica – intarirea arteriorelor. Afectiunile la nivelul arterelor si arteriolelor sunt foarte intalnite la diabet, apar devreme, sunt mai intense si pot cauza moartea prematura sau dizabilitati. Sunt intalnite, mai ales, la pacientii cu diabet de tip 2, in special la persoanele varstnice.
Caracteristicile bolii vaselor mari de sange la persoanele cu diabet:
Boala coronariana este cea mai frecventa si principala cauza a mortalitatii in randul pacientilor cu diabet. O consecinta caracteristica bolii este infarctul miocardic asimptomatic si nedureros. La aproximativ 8% dintre pacientii diabetici, atat la femei cat la barbati, testul ECG indica anormalitati ce pot fi dovezi ale necrozei cardiace anterioare. Acest lucru este intalnit la pacientii ce sufera de diabet de mult timp, la care boala arterelor coronare coexista cu alte complicatii tarzii ale diabetului, in special nefropatia diabetica.
Boala cerebrovasculara este o colectie de sindromuri neurologice nespecifice diabetului, ce reprezinta termenul clinic pentru ischemie cerebrala o consecinta a aterosclerozei si a intaririi arteriolelor. Heromagiile cerebrale sunt rare la pacientii diabetici. Schimbarile tromboembolice pot cauza infarct cerebral si paralizie cerebrala. Dupa un atac cerebral apar schimbari microangiopatice, retinopatice si nefropatice, la aproximativ jumatate dintre pacientii diabetici.
Boala arteriala periferica cunoscuta drept ateroscleroza arterelor periferice. Numele de „boala arteriala periferica” a fost introdus de catre WHO Expert Committee on Diabetes pentru a evidentia urmatoarele:
- afectiunile la nivelul vaselor de sange la pacientii diabetici sunt mai variate si diferite fata de ateroscleroza vaselor mari de sange incluzand si scleroza arteriolelor si boala vaselor mici de sange, si de aceea sunt mai extinse si ajung pana la capatul membrului inferior
- in cazul diabetului afectiunile se concentreaza intr-un mod specific in membrele inferioare; aici sunt in stare mai avansata decat in alte zone ale sistemului vascular.
Ocluzia arterelor mari sau arteriolelor din cauza formarii subite sau lente a cheagurilor de sange, duce la formarea necrozei in zona piciorului sau gangrena piciorului – gangrene pedis diabetica care datorita complexitatii patogenezei, ar trebui tratata ca un sindrom clinic separat. Boala arteriala periferica poate duce la dizabilitati severe.
Neuropatia diabetica
Deteriorarile de feluri diferite ale sistemul nervos periferic, si formele lor clinice sunt:
Neuropatia periferica simetrica senzitivo-motorie se manifesta prin dereglari la nivelul structurilor nervoase; membrele inferioare sunt cele mai predispuse acestor afectiuni, si mai rar membrele superioare.

Tabloul clinic
In faza de inceput: furnicaturi, intepaturi, dureri sub forma de arsura la nivelul picioarelor. Simptomele se intensifica pe timpul noptii, sub influenta caldurii. Cateodata pot aparea parestezii termice si senzatia de rece, chiar daca picioarele sunt calde. De obicei apare sindromul „picoarelor nelinistite”, ce provoaca nevoia constanta de miscare si schimbarea pozitiei.
Neuropatia usoara, simptomele se intensifica. Deosibit de neplacuta, este senzatia de arsura in picioare. In acelasi timp se distribuie „in soseta” sau „in manusa” catre partile distale ale membrelor(extremitati), unde suprafata senzitiva este redusa.
Neuropatia severa cauzeaza disfunctii senzitive si tulburari ale perceptiei vibratorii. Tulburarea senzoriala este insotita de reflexe fiziologice. Astfel apare absenta durerii la traumatisme din cauza hipoesteziei cutanate. Mai tarziu apare pareza si atrofia musculara, care in mod obisnuit afecteaza muschii extensori ai piciorului, in timp ce la nivelul membrelor superioare afecteaza muschii invertati de catre nervul ulnar. Aceste afectiuni musculare sunt insotite de schimbari neurotrofice in osteoartrita.
Neuropatie focala (mononeuropatie) – afecteaza un singur nerv senzitiv sau motor, sau cativa de nervi simultan, dar aceste deteriorari nu sunt simetrice si afecteaza nervi din zone diferite ale corpului. Ischemia subita, rezultata prin inchiderea unui vas de sange, se presupune ca este cauza imediata a neuropatiei focale. Simptomele principale ale mononeuropatiei sunt durerea atroce din cauza nervului afectat si pareza. In general este afectat nervul femural, sciatic, peronier, median sau ulnar. Recupararea completa este posibila in cateva saptamani sau luni, in pofida progresului dramatic.
Neuropatia autonoma reprezinta un grup de simptome ce afecteaza atat sistemul nervos parasimpatic si simpatic.
Tabloul clinic consta in sindromuri diferite ce reflecta disfunctii ale organelor individuale si ale sistemelor.
Sindromul picior diabetic este un termen colectiv pentru afectiunile care apar la nivelul picioarelor la pacientii diabetici. Motivul principal este deteriorarea specifica diabetelui la nervii picioarelor – neuropatia diabetica. Este insotit de afectiuni ale incheieturilor, ale ligamentelor si ale oaselor piciorului precum si de afectiuni vasculare, ce cauzeaza micsoarearea si latirea piciorului, si adancirea arcului longitudinal. Pressure places appear on the sole, and the reaction of the skin to them is the creation of calluses and cracks in the skin, which are the starting point for infection and foot ulcers.
Schimbarile patologice si simptomele clinice ale membrelor inferioare si ale picioarelor:
- Afectiuni vasculare: ateroscleroza, intarirea arteriorelor, microangiopatia tesutului piciorului, ischemia tesuturilor moi si oaselor, formarea necrozei cu infectie sau fara.
- Afectiuni ale inervatiei: pierderea sau afectarea inervatiei senzoriale(diminuarea sau pierderea senzatiei de durere, de temperatura, tactila), activitatii motorie(afectarea tensiunii musculare si miscarii piciorului, atrofia musculara), activitatii automone (afectarea circulatiei sangelui prin picior); tulburari trofice in articulatii(formarea deformatiilor, transpiratie excesiza).
- Afectiuni ale pielii: piele palida sau gri-albastra, ca de hartie, uscata, crapata, fara elasticitate, caderea parului, cresterea anormala a unghiilor, calus, necroza si ulceratie.
- Afectiuni musculare: slabiciune musculara, tulburari in tensiune, atrofie musculara, contractura.
- Anomalii osoase: pierderea osului, necroza, deformari.
Tratamentul depinde de gravitatea deteriorarii piciorului. Diagnosticul de diabet incepe cu un tratament precaut. Scopul este stabilizarea metabolica a bolii, evitarea si renuntarea completa la fumat si la consumul de alcool, implementarea unui program intensiv general de exercitii fizice, in special pentru picioare si ingrijirea picioarelor.
Renata Kobierska
Director Camin de batrani in Kalisz
TIPURI DE DIABET
Diabetul este rezultatul lipsei de insulina (hormon produs de pancreas) din corp. Insulina mentine nivelul de glucoza (zahar) din sange in limite normale. Prin intermediul sangelui, glucoza este transportata catre celulele corpului unde este transformata in energie. Daca organismul nu mai produce suficienta insulina, creste nivelul de glucoza in sange si aceasta nu mai ajunge in celule.
In prezent exista doua tipuri de diabet: tip 1 si tip 2. Cauzele bolii sunt diferite si depind de tipul de diabet.
Diabetul de tip 1, denumit in trecut diabetul insulino-dependent sau diabetul juvenil, apare atunci cand organismul nu mai produce insulina din cauza distrugerii celulelor( responsabile cu producerea insulinei) din pancreas. Sunt afectati in special copii si adolescentii, drept urmare a fost denumit juvenil, dar poate aparea la orice varsta. Manifestarea bolii nu este de deplin cunoscuta. Se stie doar ca este exista o predispozitie genetica la boala sau influenta unor factori de mediu, ce afecteaza sistemul imunitar si astfel acesta incepe sa atace si sa distruga celulele beta din pancreas.
Diabetul de tip 2, denumit in trecut diabetul non-insulino-dependent, este cea mai frecventa forma de diabet. Apare cand, desi, pancreasul produce suficienta insulina, dar din cauze inca necunoscute, organismul nu poate folosi eficient insulina. Diabetul de tipul 2 afecteaza, in general, persoanele in varsta, obeze sau cu dereglari metabolice. In fazele initiale ale bolii, cantitatea de insulina produsa creste, dar in acelasi timp este insuficienta si astfel se dezvolta rezistenta la insulina.
In literatura de specialitate exista mai multe definitii ale diabetului, una dintre ele prezinta diabetul ca fiind un grup de diferite dereglari metabolice determinate genetic sau dobandite, ce au in comun intoleranta la glucoza si hiperglicemia, si cu timpul afecteaza sistemul vascular, nervos si alte organe. Aceste afectiuni sunt numite complicatiile cronice ale diabetului. Cauza intolerantei la glucoza este lipsa insulinei sau folosirea necorespunzatoare a acesteia. Numele de „diabet”, conform noii clasificari, inseamna o boala cu un tablou clinic complet, si tulburarile usoare ale metabolismului glucidic se numesc diminuari ale tolerantei la glucoza. 1
Insa, potrivit lui J. Tatoń diabetul este ” un grup mare de boli si tulburari metabolice de diferite etiologii, caracterizate prin hiperglicemie constanta si patologicica, intre mese sau doar dupa o masa, ce rezulta din lipsa secretiei de insulina de catre celulele pancreatice beta sau raspunsului defectuos al celulelor, tesuturilor si organelor periferice”. 2
In 1997 Asociatia Americana pentru Diabet a creat o noua categorizare a diabetului, care a fost modificata in 2003. Asa arata in prezent:
- diabet de tip 1 – distrugerea celulelor beta duce la lipsa completa de insulina
- diabet de tip 2 – o tulburare progresiva a secretiei de insulina si rezistenta la insulina
- alte tipuri specifice de diabet – cauzate de defectele genetice ale functionarii celulelor beta si ale utilizarii insulinei, aparute in urma bolilor exocrine ale pancreasului, anumitor droguri sau chimicalelor
- diabet gestational – diagnosticat in timpul sarcinii
Clasificarea diabetului de tip 2 de catre Tatoń:
1. Conditii genetice:
- aparitia in familie
- cu aparitia eritemului dupa consumul de clorpropamida si alcool
- asociat cu sindromuri cauzate de boli genetice
- sindromul diabet de tip 2 la adolescenti
2. Conditii nutritionale:

- obezitate hiperplazica
- obezitate hipertrofica
- fara obezitate
3. Factorii determinanti ai reactivitatii celulelor defecte la insulina :
- cu un exces de factori hormonali „anti-insulina”
- cu functionarea defecta a receptorilor de insulina
Fiecare dintre aceste subgrupe pot fi impartite in diabet de tip 2 tratat cu:
- doar dieta
- medicamente orale hipoglicemice
- insulina 3
SIMPTOME
Diabetul de tip 2 are, de obicei, o evolutie latenta asimptomatica, drept urmare nu are simptome specifice. Aceasta boala este ca o „masca” si este frecvent diagnosticata doar cand simptomele se agraveaza sau apare o alta boala. Simptomele „masca” specifice diabetului de tip 2 includ:
- simptome la nivelul pielii – senzatia de mancarime, in special in zona genitala, vezicule, arsuri, infectii ale unghiilor, vindecarea necorespunzatoare a ranilor, xantome, caderea parului
- simptome ginecologice – infectie vaginala bacteriana, vezicule, dereglari menstruale, impotenta
- simptome ale sistemul nervos – amorteala, intepaturi, arsuri, pierderea sensibilitati tactile – in special in degete, crampe nocturne la picioare
- extenuare, slabiciune
- vedere incetosata
- pierderi de sarcina

Simptomele tipice diabetului de tip 2 includ:
- oboseala generala
- senzatie marita de sete
- cresterea apetitului
- scaderea in greutate
- poliurie
- infectii
- imflamarea pielii si senzatia de mancarime 4
Fiecare celula din corp are nevoie de glucoza (zahar). Glucoza este principala sursa de energie a corpului si afecteaza functionarea normala a creierului, a muschiilor, a ficatului, a rinichilor si a inimii. Pentru a ajunge la celule, glucoza are nevoie de insulina. Cand celulele devin rezistente la acest hormon, zaharul nu mai ajunge la ele si ramane in fluxul sangvin. Astfel se aculumeaza o cantitate in exces de glucoza in sange(hipeglicemia). Corpul uman, in incercarea de a se apara impotriva lipsei de zahar, declanseaza senzatia de apetit crescut, dar din cauza lipsei de insulina glucoza din mancare nu poate ajunge la celule – este eliminata prin urina. Diabetul de tip 2, nediagnosticat, poate duce la complicatii grave. Poate cauza ateroscleroza, infarct sau atac cerebral, asociate cu afectiuni la nivelul vaselor mari de sange. Afectiunile la nivelul vaselor mici de sange cauzeaza un alt tip de complicatii. Acestea includ, printre altele, retinopatia (boala ochilor), ce poate duce la orbire. Pacientii mai pot suferi de infusicienta renala, tulburari circulatorii si afectiuni la membrele inferioare. Acestea duc la formarea ranilor si ulcerelor pe picior, asa numitul picior diabetic. Daca nu este tratat la timp, se poate ajunge la amputare.
CUM SA TRAIESTI CU DIABET
Este posibil pentru pacientii cu diabet sa duca o viata normala, daca respecta cateva reguli de baza:
- informare – pacientii sunt responsabili pentru starea lor de sanatate
- nutritie – terapia medicamentoasa cu dieta corespunzatoare nu difera, foarte mult, fata de cele recomandate persoanelor sanatoase
- exercitii fizice – mersul pe jos, practirea sporturilor ar trebui sa devina un obicei
- medicamente – tratamentele moderne permit refacerea proceselor similare celor din corpul unei persoane sanatoase
Bibliografie:
1. A. Czyżyk, Encyklopedia chorego na cukrzycę, PWN, Warszawa 1992.
2. J. Tatoń, Poradnik dla osób z cukrzycą typu 2, PZWL, Warszawa 2002.
3. J. Tatoń, Diabetologia kliniczna, PZWL , Warszawa 1986.
4. P. Hien, Cukrzyca, krótki kurs diabetologii, Sprinter, PWN, Warszawa, 1997.
Cauze
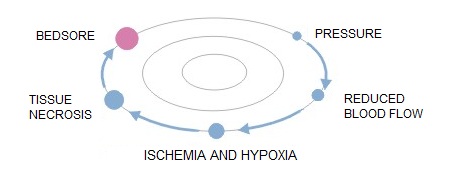
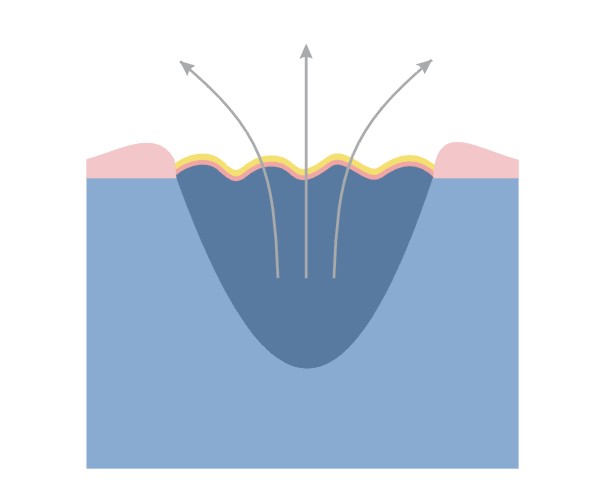
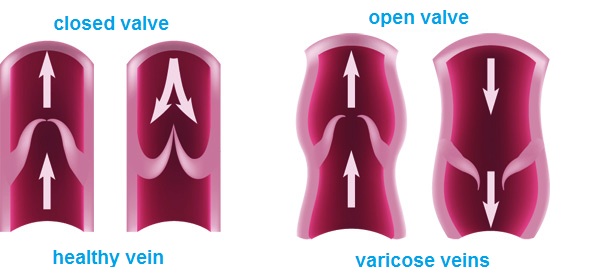
Cauza aparitiei ulcerelor de presiune (escare, ulcere de decubit) este ischemia tesutului provocata de presiunea prelungita asupra venelor si arterelor.
Riscul aparitiei escarelor depinde de durata presiunii – cu cat presiunea este de durata indelungata cu atat creste posibiliatea dezvoltarii escarelor.
La persoanele sanatoase, presiunea prelungita cauzeaza durere fortand schimbarea pozitiei.
Persoanele imobilizate sau inconstiente nu sunt capabile se elibereze presiunea in mod automat si sa imbunatateasca circulatia sangelui. Ei fac parte din grupul de persoane cu risc ridicat de apariatia escarelor.
Mecanismul patologic al dezvoltarii escarelor.:
- presiunea exercitata pe tesutul moale, o data din partea osului si de cealalta parte de o suprafata dura
- frecarea corpului pacientului de lenjeriile de pat cand se folosesc tehnici impropii de schimbare a pozitiei pacientului
- forte laterale de intindere, ce actioneaza direct asupra corpului pacientului
Grup de risc
Persoanele cu reducerea capacitatii de miscare pe termen lung, care isi petrec majoritatea timpului in pat sau in caruciurul cu rotile, au un risc ridicat de dezvolare a ulcerelor de presiune.
Factori de risc:
- varsta
- greutatea
- status nutritional
- functionarea sfincterului uretei si anusului
- starea de constienta
- diabet, ateroscleroza
- terapia cu steroizi
Simptome
Escarele sunt clasificate in functie de gravitatea simptomelor:
- Stadiul I: pielea intacta, inrosita care nu isi modifica culoarea localizata peste o proeminenta osoasa.Zona poate fi dureroasa, ferma, moale, mai calda sau mai rece fata de tesutului adiacent. Microcirculatia nu este, inca, afectata.
- Stadiul II: pierderea grosimii partiale a dermului. Arata ca un ulcer superficial lucios sau uscat fara coaja sau zgarieturi.
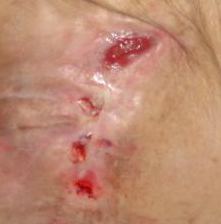
- Stadiul III: abraziuni, piele crapata si afectarea grosimii totale a pielii pana la granita cu tesutul subcutanat, vezicule, marginile ranii sunt bine definite, inconjurate de edem si eritem
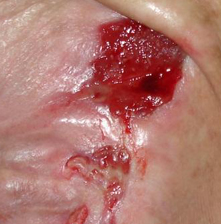
- Stadiul IV: rana se extinde spre de tesutul gras subcutanat; ulceratia poate fi neinfectata, necrozata si acoperita cu tesut de granulatie, dar necroza poate afecta tesutul gras si straturile pielii incojuratoare. Baza poate fi acoperita cu necroza.
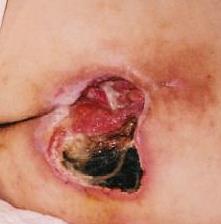
- Stadiul V: prezenta necrozei avansate se extinde spre fascie si muschi; poate afecta incheieturile si oaselei – miros neplacut si elimanare abudenta de puroi; in interiorul ranii sunt bucati de testut negru
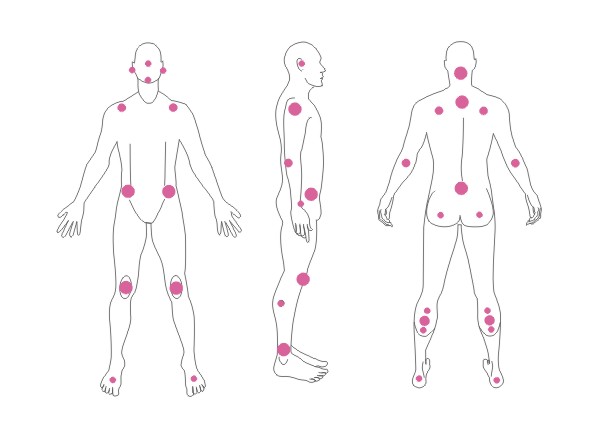
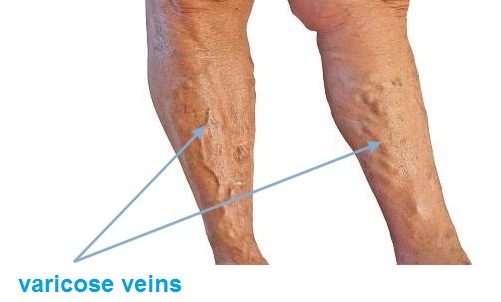
Localizare
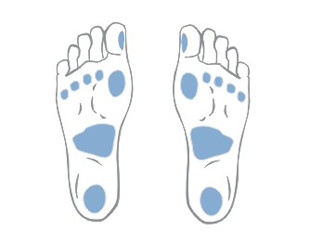
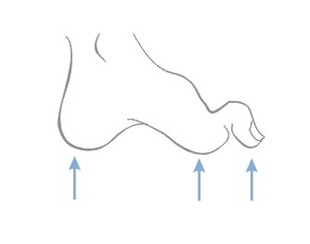
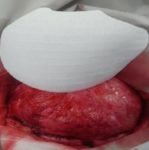
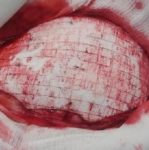
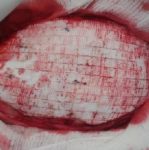
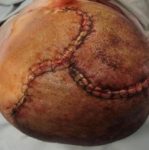
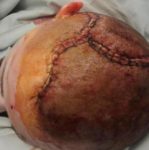
Escarele apar in locurile unde distanta dintre oase si suprafata pielii este cea mai scurta, adica in punctul de contact dintre piele si suprafata dura, unde presiunea este cea mai mare. Majoritatea escarelor se formeaza in jurul osului sacru, coccisului, feselor, calcaielor sau soldurilor.
Poza de mai sus arata punctele de contact dintre piele si pat, in pozitii diferite.
Consultarea medicului
In primul rand trebuie consultat medicul generalist.
Tratamentul escarelor trebuie facut de un medic sau de o asistenta medicala, care au terminat un curs de specialitate despre tratamentul ranilor cronice. Competentele asistentelor medicale sunt limitate la tratamentul escarelor de stadiul 1 – 3.
Cateodata starea ranii necesita debridare chirugicala si atunci medicul generalist ne recomanda un chirurg.
Tratamentul escarelor este dificil si de lunga durata. Pentru a-l face mai eficient si mai avantajos, din punct de vedere al pretului, trebuie sa existe o cooperare reala si sistematica intre doctor si pacient impreuna cu o ingrijire profesionala intensiva.
Tratament
Tratamentul trebuie urmat sub supravegherea unui medic sau a unei asistente medicale.
Escarele sunt tratate local, adica rana este bandajata cu pansamentele corespunzatoare.
O parte foarte importanta a tratamentului este si ingrijirea adecvata a pacientului, ceea ce include:
- schimbarea pozitiei – pacientul nu ar trebui sa stea pe escara
- punerea pacientului pe o saltea antiescara (cu sistem de reglare a presiunii)
- protejarea escarelor cu ajutorul dispozitivelor speciale
- nutritie adecvata si hidratarea pacientului
- controlarea comorbitatilor
Cel mai eficient tratament este utilizarea pansamentelor speciale pentru acest tip de rana, asa numitele pansamente moderne care creaza un mediu umed de vindecare.
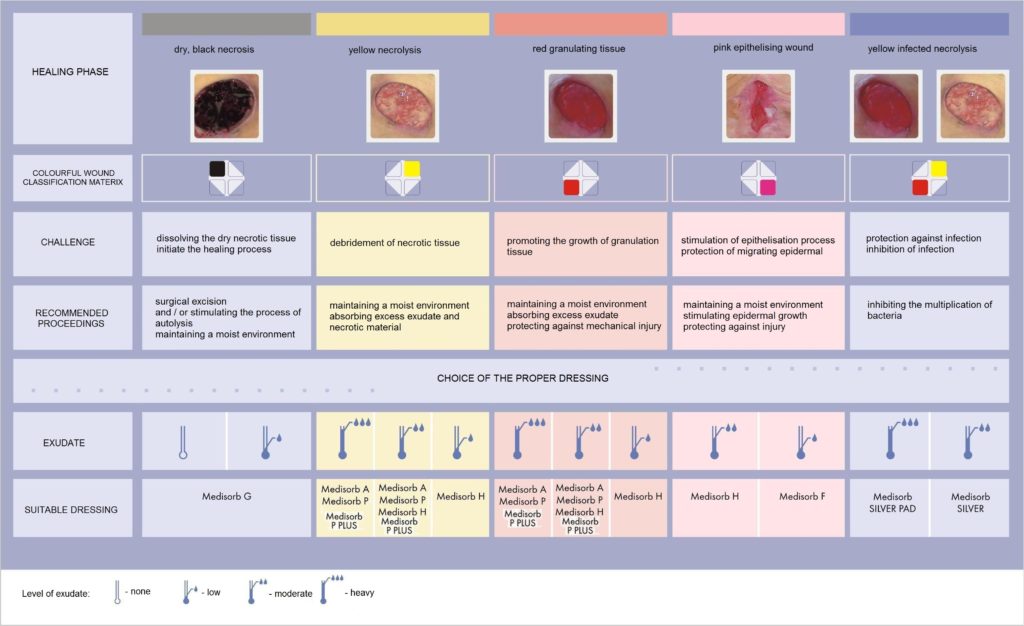
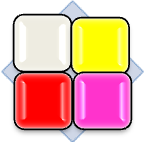
Alegerea pansamentului corespunzator se face in functie de diagnosticarea corecta a stadiului in care se afla rana. Se poate folosi matricea de clasificare a culorii ranii, care este bazata pe observatia fenomenului in diferite faze de vindecare.
Matricea de clasificare a culorii ranii:
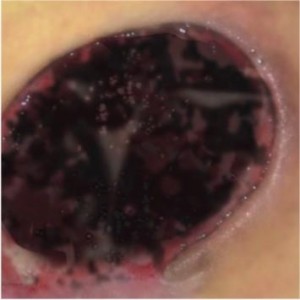
Rani negre
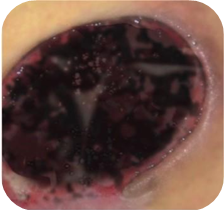
Ranile cu necroza necesita:
- mentinerea unui mediu umed
- indepartarea tesutul necrotic pentru a se initia procesul de vindecare
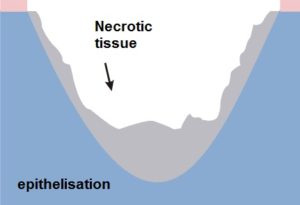
Procesul de vindecare nu va avea loc sub straturile groase de tesut necrotic; pentru a incepe, necroza trebuie indepartata. Avem la dispozitie doua metode de indepartare a necrozei:
- debridare chirurgicala – indepartarea mecanica a tesutului necrotic pentru a expune structura sanatoasa a pielii si a incepe procesul de vindecare
- aplicarea pansamentelor interactive – implica aplicarea unui pasament pe rana, care stimuleaza procesul de autoliza (corpul curata rana in mod natural). In acest caz necroza este descompusa de enzimele produse de celulele deterioarate ale ranii.
Pansamente recomandate pentru ranile negre:
- Medisorb G – pansament de tip hidrogel
Rani galbene
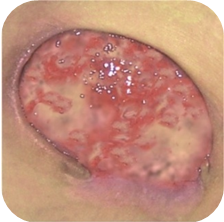
Ranile cu necroza de colicvatie, galbena necesita:
- mentinerea unui mediu umed
- absorbtia excesului de exudat, impreuna cu resturile necrozei
Ranile cu necroza de colicvatie au un nivel crescut de exudat. Necroza de la baza ranii este lichida. Asemenea rani sunt un mediu ideal pentru dezvoltarea microorganismelor, de aceea se infecteaza foarte des. Pansamentul, in acest caz, trebuie sa absoarba excesul de exudat si tesut necrotic, sa lichefieze necroza prea uscata sau prea densa si sa protejeze impotriva uscarii si ranirii secundare.
Pansamente recomandate pentru ranile galbene(in functie de nivelul de exudat si adancimea ranii):
Medisorb A – pansament cu alginat de calciu – rani cu exudat moderat si abundent; rani superficiale si adanci
Medisorb P – pansament absorbant – rani cu exudat moderat si abundent; rani superficiale
Medisorb H – pansament cu hidrocoloid – rani cu exudat moderat si scazut; rani superficiale
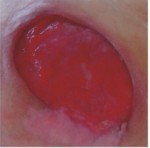
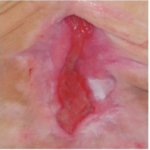
Rani rosii
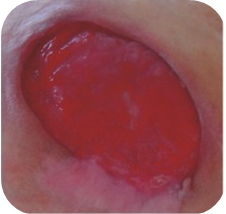
Ranile de culoare rosie cu tesut de granulatie vizibil necesita:
- mentinerea unui mediu umed
- protejarea impotriva infectiilor secundare
- controlul nivelului de exudat
Pe langa mentinerea unui mediu umed, este necesara si protejarea lor impotriva ranirilor mecanice. Acesta este un aspect important deoarece tesutul de granulatie bine vascularizat este susceptibil la ranire, si astfel se poate intarzia procesul de vindecare si poate fi o sursa de infectie. De asemenea trebuie mentinuta o temperatura apropiata de cea a corpului, in asa fel celulele se pot dezvolta mai usor.
Pansamente recomandate pentru ranile rosii(in functie de nivelul de exudat si adancimea ranii):
- Medisorb A – pansament cu alginat de calciu – rani cu exudat moderat si abundent; rani superficiale si adanci
- Medisorb P – pansament absorbant – rani cu exudat moderat si abundent; rani superficiale
- Medisorb H – pansament cu hidrocoloid – rani cu exudat moderat si scazut; rani superficiale
Rani roz
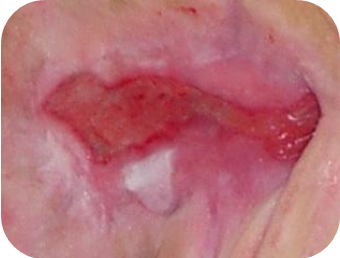
Ranile cu epitelizare roz necesita:
- mentinerea unui mediu umed
- protejarea tesutului sensibil
Cand epidermul incepe sa acopere rana, trebuie portejata impotriva uscarii, frictiunii si a altor factori care pot deteriora tesutul nou format.
Pansamente recomandate pentru ranile roz(in functie de nivelul de exudat si adancimea ranii):
- Medisorb H – pansament cu hidrocoloid – rani cu exudat moderat si scazut; rani superficiale
- Medisorb F – pansament din folie transparenta – rani cu exudat scazut
Analiza fazelor de vindecare demonstreaza ca ranile aflate in stadii diferite de vindecare, necesita alte conditii pentru ca procesul sa se desfasoare fara complicatii. Este important de retinut faptul ca pe langa stadiile diferite de vindecare, ranile variaza in functie de marime, adancime, prezenta tesutului necrotic si nivelul de exudat. Prin urmare fiecare rana are nevoie de un anumit tip de pansament, cateodata chiar mai multe pansamente care se schimba pe durata vindecarii.
In tabelul urmator sunt prezentati factorii care pot incetini procesul de vindecare.
Tabel: Factori care pot incetini procesul de vindecare.
| factori ce incetinesc procesul de vindecare | de ce | conditii optime | cum functioneaza in conditii optime |
| mediu uscat | mediu umed | nivelul corespunzator de exudat: permite activarea procesului natural de debridare; accelereaza granulatia; asigura epitelizarea rapida a ranii | |
| tesut necrotic | vindecarea ranii este posibila doar dupa indepartarea necrozei; necroza poate fi un mediu propice pentru devzoltarea infectiilor | curatarea ranii chirurgical / autolitic | curatarea ranii chirurgical / autolitic |
| infectie | toate mecanismele din rana incearca sa lupte contra infectiei; procesul de vindecare este ingreunat | lupta contra infectiei | prin curatarea ranii incepe procesul de vindecare |
Prevenire
Reguli de baza:
- schimbarea sistematica a pozitiei corpului la fiecare doua ore si reducerea presiunii in locurile cu risc crescut, prin folosirea saltelelor si dispozitivelor speciale antiescare
- hidratare si nutritie adecvata
- protejarea pielii prin folosirea produselor aditionale ce permit pielii sa respire – scutece, pansamente speciale de protectie – pansamente din folie poliuretana si produse adecvate de ingrijire a pielii
- documentarea asupra simptomelor si schimbarii pozitiei corpului
Miroslav Hricišák, MD
Medic responsabil cu o unitate de ingrijire de zi
Euromedix a.s., Policlinica ProCare
Betliarska 17, Bratislava
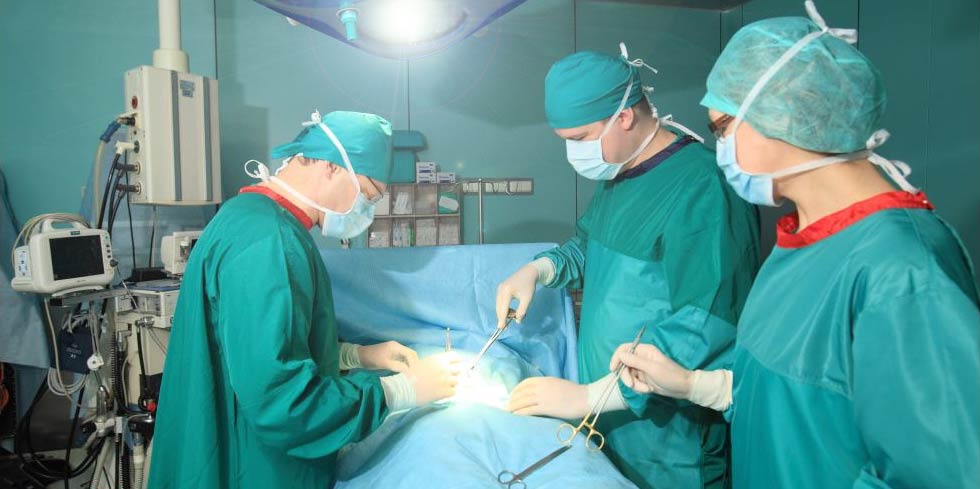
De-a lungul celor 21 de ani de practica chirurgicala, ambulatorie si operationala, am lucrat in multe locuri si acolo am dezvoltat anumite rutine de lucru si obiceiul de a folosi proceduri dovedite. Experienta mea a crescut odata cu trecerea timpului, am lucrat pentru a imbunatati procedurile, trecand la metode de lucru mai putin complicate si mai rentabile, fie in sectiile de chirurgie ambulatorie, fie in salile de operatii.
Dupa plecarea de la angajatorul anterior, mi-am asumat provocarea de a construi un nou departament de chirurgie ambulatorie in cadrul policlinicii si un departament de ingrijire medicala de zi specializat in chirurgie si ortopedie si, ulterior, ginecologie, chirurgie plastica, urologie si chirurgie pentru cap si gat/ oro maxilo faciala.
La inceput m-am gandit ca actiunea va fi destul de usoara si ca voi putea implementa ceea ce stiam deja sau as putea invata si ca celelalte lucruri vor veni cu usurinta cumva.
 Impreuna cu echipa mea am stabilit necesarul de produse, dupa care am contact un anumit numar de furnizori cu privire la nevoile si cerintele noastre. Am fost nevoiti sa ne adaptam anumitor situatii aparute cum ar fi spatiul limitat din incinta policlinicii, un buget restrans, domeniul de activitate sau logistica, a trebuit sa-mi schimb punctul de vedere si, in procesul de organizare, sa folosesc multe proceduri stabilite si rutine. Scopul meu era sa dezvolt un model cat mai simplu si mai rentabil.
Impreuna cu echipa mea am stabilit necesarul de produse, dupa care am contact un anumit numar de furnizori cu privire la nevoile si cerintele noastre. Am fost nevoiti sa ne adaptam anumitor situatii aparute cum ar fi spatiul limitat din incinta policlinicii, un buget restrans, domeniul de activitate sau logistica, a trebuit sa-mi schimb punctul de vedere si, in procesul de organizare, sa folosesc multe proceduri stabilite si rutine. Scopul meu era sa dezvolt un model cat mai simplu si mai rentabil.
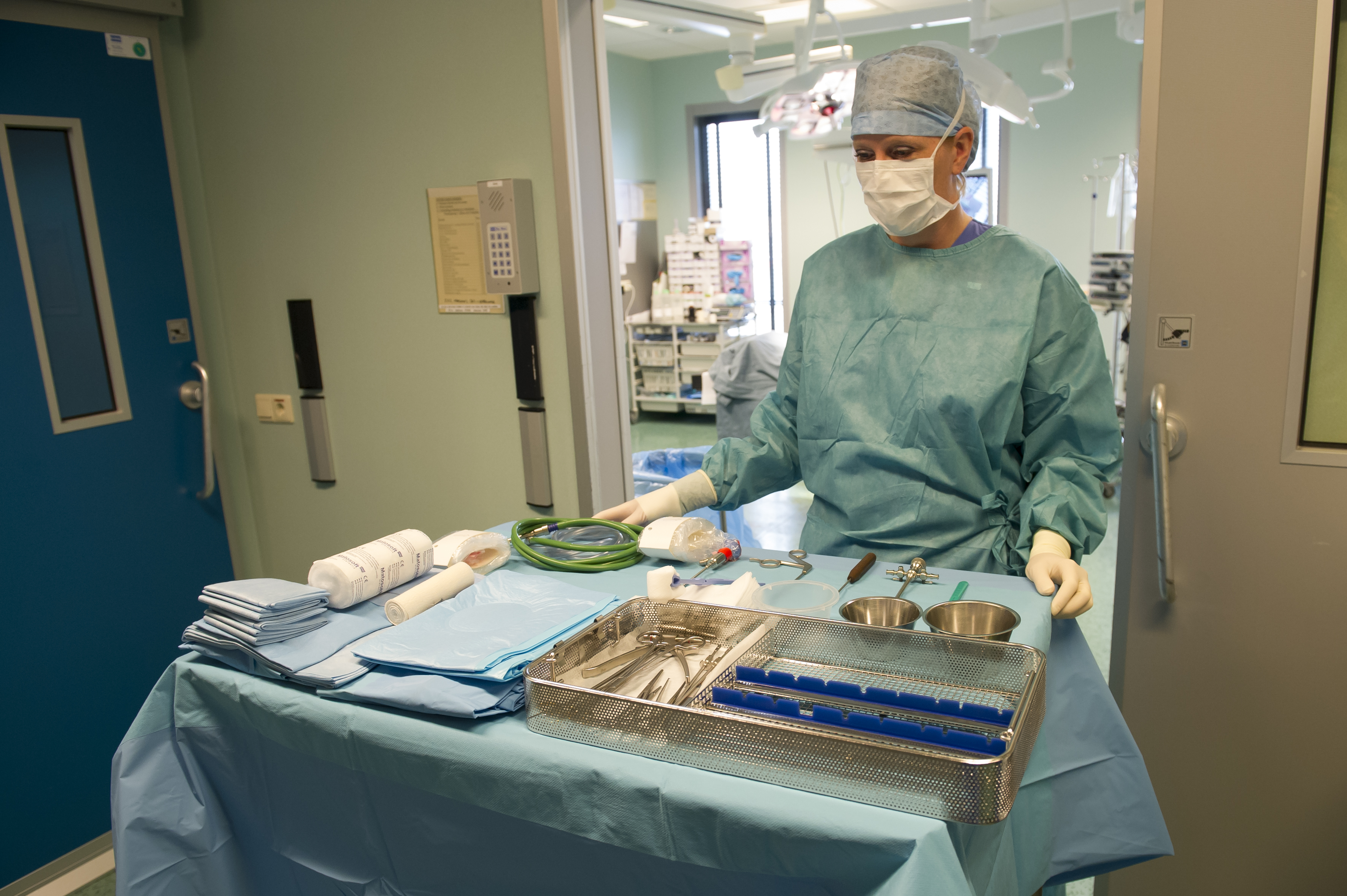
Una dintre deciziile cheie legate de salile de operatii a fost alegerea campurilor OP. Ar trebuie sa folosim campuri chirurgicale si lenjerii reutilizabile sau de unica folosinta?
In sectia de chirurgie ambulatorie am testat seturile chirurgicale mici, de unica folosinta, realizate de TZMO SA. La inceput am fost sceptic pentru ca erau materiale noi pentru mine, pe care nu le mai folosisem pana atunci. Dupa ceva timp, seturile de pansamente chirurgicale pentru ambulatoriu, seturile de colectare a probelor de tesut, seturile de montare a cateterului, au devenit produsele mele preferate. Timpul alocat pregatirii pentru procedurile chirurgicale si pentru procedurile in sine s-a redus considerabil.
La unitatea de ingrijire medicala de zi am folosit diferite seturi pentru proceduri chirurgicale sau ortopedice fabricate de TZMO S.A. Dupa multe consultatii chirurgicale si discutii cu TZMO S.A., producatorul ne-a furnizat seturi chirurgicale mari “personalizate” ce contin campuri OP de unica folosinta sterile, cum ar fi campuri pentru pacienti, huse pentru masa de instrumente si halate chirurgicale. Am comandat si cateva accesorii, de asemenea fabricate si ambalate personalizat nevoilor noastre. Seturile contineau articole sterile, cum ar fi diferite pansamente, pungi, buzunare autoadezive pentru lichide si echipamente medicale, plus tampoane, boluri si bandaje elastice.
Seturile chirurgicale contineau si instrumente metalice de unica folosinta (foarfece, pensete, etc.), dar pe care nu le-am folsoit sufient de mult timp pentru a-mi forma o parere despre ele.
Ne-au placut atat de mult seturile chirurgicale furnizate de TZMO SA, incat dupa trei luni de utilizare in cadrul unitatatii de ingrijire medicala de zi, am renuntat sa mai folsoim seturi de la alti furnizori.
Fiind o echipa mica, incercam pe cat posibil sa efectuam un numar cat mai mare de proceduri intr-un timp cat mai scurt. Seturile chirurgicale mari ne ajuta sa reducem timpul necesar pentru pregatirea salilor de operatii. De asemenea, cand este nevoie sa inlocuim asistentele noastre cu personal extern, riscul de esec datorita obiceiurilor de practica diferite este nul. Seturile chirurgicale mari ne-au usurat munca si au imbunatatit siguranta pacientilor si a personalului nostru.
Prin aplicarea procedurilor chirurgicale standardizate, scade riscul erorilor si al posibilelor complicatii. Curatarea salilor de operatii dupa fiecare interventie a devenit mult mai usoara, iar acest lucru ne ajuta sa castigam timp pentru pregatirea urmatoarelor proceduri. Nu mai este necesar ca personalul sa sterilizeze materialele, deoarece producatorul le furnizeaza deja sterile, iar asistentele se pot concentra asupra operatiei in sine. Utilizarea seturilor chirurgicale standardizate ofera si avantaje economice pentru ca un set este folosit complet in timpul unei proceduri chirurgicale si nu mai raman materiale neutilizate. Evidenta utilizarii materialelor se pastreaza mult mai usor datorita etichetelor cu coduri, iar acest lucru ajuta la calcularea costurilor reale ale procedurilor. De asemenea, se reduce si costul cu personalul implicat in depozitarea si prelucrarea materialelor chirurgicale.
Dupa experienta utilizarii seturilor chirurgicale mici si mari in cadrul policlinicii si al unitatii medicale, nu le-as schimba niciodata cu alte solutii.
Michał Szymański, MD
Cauza bolii
Incontinenta urinara de stres (IUS) este o boala a lumii civilizate, care, data fiind natura problemei, este considerata stanjenitoare si foarte adesea ascunsa. Disfunctia asociata cu problema descrisa afecteaza starea psihofizica a pacientilor care se confrunta cu aceasta afectiune. Incontinenta urinara de stres, precum si incontinenta usoara si grava, obliga pacientii sa utilizeze produse de incontinenta, cum ar fi absorbante urologice sau chiloti elastici pentru incontinenta adulti. Acest tip de prevenire nu ofera confort deplin, dicretie si cel mai important un sentiment de siguranta. Cu toate acestea, aceasta afectiune poate fi tratata nu numai farmacologic, ci si chirurgical, cu ajutorul tehnicilor chirurgicale minim invazive – prin implantarea de benzi urologice care trateaza permanent aceasta afectiune si ofera confort si siguranta.
Cauza afectiunii este slabirea muschilor de sustinere a sfincterului uretral sau hiperactivitatea vezicii urinare, uretrei, fistulele genito-urinare, dilatarea vezicii urinare. Motivele acestei disfunctii includ, in cazul femeilor, nasteri multiple, leziuni ale tractului urinar, probleme cu sistemul hormonal, defecte innascute. Pentru barbati, cauzele acestei afectiuni includ operatiile uretrale.
Scara problemei in lume
Incidenta incontinentei urinare (IU) a fost estimata pe baza a 35 de studii independente realizate pe un grup de 230 000 de persoane, apartinand diferitelor grupuri sociale si cinci grupuri etnice. Incidenta IU la femei a fost de 27,6%, un maxim s-a produs in deceniul 5 al vietii – 33%. Datele statistice de la sectii si ambulatorii ginecologice si urologice arata ca acest simptom apare la aproximativ 25-30% dintre pacientii cu varsta peste 45 de ani. Trebuie remarcat faptul că un numar de pacienti nu se adreseaza niciodată medicului. In fiecare an, SUA cheltuieste pentru tratamentul IU aproximativ 17,5 miliarde de dolari (1995). Se estimeaza ca, daca toată populatia din SUA care sufera de incontinenta ar cauta ajutor, costul tratamentului si ingrijirii s-ar ridica la 41 miliarde de dolari. Incontinenta urinara afecteaza functionarea normala a societatii si este cauza unei stime de sine mai scazute si a bunastarii generale. Studiile efectuate asupra populatiei de femei norvegiene au aratat ca 46% dintre acestea au identificat disconfortul asociat cu incontinenta ca fiind obositor, iar 34% – ca fiind extrem de enervant. S-a demonstrat ca problema incontinentei urinare are și aspectul sau economic, deoarece costurile asociate cu achizitionarea medicamentelor necesare si a produselor de ingrijire personala depasesc cu aproximativ 64% cheltuielile standard ale femeilor sanatoase. Pentru anul 1998, in SUA s-a estimat ca femeile cu incontinenta urinara de stres au cheltuit pentru nevoile directe 5642 USD, iar pentru masurile indirecte 4208 USD. Acestea au inclus achizitionarea de absorbante si produse pentru igiena, costuri pentru asistenta medicala profesionala si cheltuieli pentru tratament chirurgical. In Anglia, bugetul alocat pentru tratamentul incontinentei urinare la femei este de 2% din totalul cheltuielilor. In perioada 2000-2001 au existat 8000 de proceduri chirurgicale cauzate de incontinenta urinara pentru suma de 10,3 milioane de lire sterline din fondurile NHS. Conform estimarilor in Statele Unite, cheltuielile medicale anuale directe ale incontinentei urinare sunt comparabile si similare cu cele care se aplica unor boli precum cancerul de san, osteoporoza si artrita.
Nevoile pietei Poloneze
S-a estimat ca in Polonia sunt 20.000-30.000 de proceduri de implantare a benzii urologice. Cu toate acestea, nevoia reala este mult mai mare. Se presupune ca aproximativ 30% dintre femei sufera de aceasta afectiune, ceea ce face ca aproximativ 3 milioane de pacienti din populatia Poloniei sa aiba nevoie de implantarea unei benzi urologice. Datele procentuale se refera si la piata globala. Benzile oferite pe piata poloneza sunt disponibile numai cu aplicatoare refolosibile. Doar cativa producatori ofera benzile cu aplicatoare de unica folosinta din materiale artificiale. Analiza costurilor asociate achizitionarii de benzi cu aplicatoare comparativ cu pretul implantului duce la concluzia ca este mai economic achizitionarea unui produs cu aplicatoare refolosibile. Fiecare spital are propriul centru de sterilizare si poate steriliza singur aplicatorul reutilizabil, reducand astfel costul achizitionarii unuia de unica folosinta. Numarul aplicatoarelor reutilizabile vandute reprezinta aproximativ 1% din cantitatea de benzi vandute.
Metode de tratament
Tratamentul chirurgical este utilizat in special in urmatoarele cazuri: incontinenta urinara de stres, incontinenta urinara mixta. Metodele cele mai des folosite in tratamentul chirurgical al incontinentei urinare sunt:
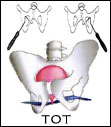
- suspensia uretrei folosind bandeleta in maniera tension-free (ex. TVT sau TOT );
- suspensia extraperitoneala a vaginului – tehnica Burch – metoda Marshall-Marchetti-Krantz;
- acupunctura;
- injectii parauretrale cu teflon sau colagen;
- operatii de suspensie TGT sau TOT;
- implantarea unui sfincter artificial (avand cel mai inalt grad de dificultate este un tratament foarte rar utilizat).
Alegerea metodei optime de tratament este adesea foarte dificila si depinde de multi factori, inclusiv: greutatea corporala a pacientului, varsta pacientului, numarul nașterilor și complicatiile asociate acestora, starea generala de sanatate precara, dorinta de a avea copii, boli cronice coexistente, practicarea sporturilor competitive, experienta chirurgului.
Eficacitatea metodei de tratament alese depinde in mare masura de stabilirea diagnosticului corect, care permite determinarea cauzei incontinentei urinare si a prezentei oricarei patologii genitale asociate.
Carecteristicile metodelor de implantare TOT si TVT
In cele doua tratamente (TOT si TVT) produsul implantat este o banda din polimeri sintetici (cum ar fi polipropilena) sau din material alogen. Principalii producatori de benzi sintetice sunt Ethicon, AMS. Aceste benzi pot fi, de asemenea, partial resorbabile, de ex. T-Sling fabricata de compania Polhernia.
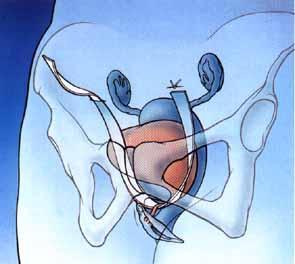
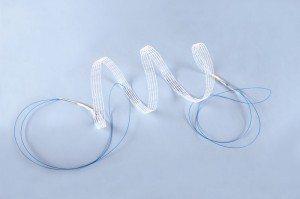
Setul pentru incontinenta urinara de stres, ce face obiectul descrierii metodelor de implantare, consta intr-o banda urologica si un sistem de aplicatoare pentru metodele TVT si TOT.
In tratamentul chirurgical al incontinentei urinare la femei se utilizeaza cel mai des metoda TVT (banda vaginala fara tensiune) si metoda TOT (banda de obturator trans) – banda Dallop® NM este destinata ambelor proceduri.
Metoda TVT
Metoda TVT, de tratament chirurgical al incontinentei urinare de stres la femei se bucura de o mare popularitate in randul chirurgilor. Aceasta procedura se efectueaza sub anestezie locala si dureaza aproximativ 20 de minute. n tiImpul acestei proceduri, banda este introdusa prin spatiul retro-pubian, iar capetele sunt trase spre fascia abdominala. Acest lucru se face folosind aplicatoare special concepute pentru specificitatea procedurii. Aplicatorii permit plasarea benzii sub uretra intr-un mod sigur, oferind o eficienta ridicata a procedurii, estimata la aproximativ 85% in evaluarea pe termen lung.
Metoda TVT este o procedura utilizata in tratamentul incontinentei urinare de stres la femei, efectuata cu acces vaginal, care vizeaza suspendarea partii medii si posterioare a uretrei.
Metoda TOT
A doua metoda utilizata din ce in ce mai frecvent in tratamentul chirurgical al incontinentei urinare la femei este metoda TOT. Este o modificare a metodei TVT care limiteaza riscul asociat cu aceasta. In primul rand reduce riscul de punctie a vezicii urinare sau de deteriorare a vaselor de sange pelvine sau majore. Acest tratament se efectueaza de asemenea sub anestezie locala, iar durata este mai scurta. Diferenta foarte mare o face modul prin care este implantata banda. Pentru metoda TOT aplicatorii speciali au fost proiectati pentru a permite preluarea benzii printr-un spațiu mic în foramen obturatum, ceea ce reduce riscul de strapungere a vezicii urinare si permite pozitionarea benzii intr-un mod mai precis si sigur. Aceasta ofera o metoda pentru cresterea eficientei de aproximativ 95%.
Metoda TOT utilizeaza accesul prin foramen obturatum, prin care se impinge banda urologica. Acesta isi propune sa creeze un fel de hamac care sustine uretra in partea din mijloc si din spate.
Materiale optime / materii prime pentru benzi urologice
Multi autori de publicatii care descriu utilizarea diferitelor tipuri de benzi urologice, evaluand eficacitatea implantarii benzilor realizate din materiale atat de origine umana, cat si animala, si de origine sintetica, au spus ca utilizarea benzilor din materiale de origine umana si zoonotica prezinta un risc ridicat de complicatii. Cele mai frecvente sunt: eroziunea, infectiile, absorbtia benzii si reducerea parametrilor initiali ai benzilor. In plus, este dificil de evaluat eficacitatea tratamentelor cu utilizarea lor. In orice caz, utilizarea benzilor din polipropilena este lipsita de majoritatea acestor complicatii. Benzile din polipropilenă se caracterizează printr-o pierdere relativ mică a valorii parametrilor inițiali, ceea ce afectează considerabil eficiența procedurilor efectuate.
Un studiu randomizat pe doua grupuri de iepuri din Noua Zeelanda pentru a evalua raspunsul tesutului vezicii urinare la contactul cu implanturi sintetice (banda TVT) și implanturi zoonotice (SIS – submucoasa intestinala mica – transplant de origine porcina). Al treilea grup a fost un grup de control ce a fost supus unei proceduri similare cu celelalte grupuri, cu diferenta ca nu avea niciun implant. Observatiile au fost facute pentru doua perioade de la implantare – 6 și 12 saptamani. Ca rezultat al acestor studii, s-a constatat ca peretele vezicii urinare nu a prezentat nicio reactie inflamatorie in contact cu polipropilena. Doar la 3 din 12 animale s-a observat prezenta fibrozei. In grupul testat tratat cu implant SIS porcin la un animal s-a observat un raspuns inflamator puternic, iar la doua animale s-a constatat fibroza. In grupul de control, asa cum era de asteptat, nu au existat modificari in tesuturile vezicii urinare. Pe baza acestor observatii, autorii studiului au ajuns la concluzia ca ambele materiale – atat polipropilena, cat si implantul SIS porcin par sa fie sigure in contact cu tesuturile vezicii urinare. In plus, implantul de polipropilena si-a pastrat caracteristicile morfologice in cele două perioade de observare.
Multi medici au evaluat proprietatile mecanice ale benzilor de polipropilena TVT si ale benzilor de origine umana (CFL) dupa implantarea lor. Aceste studii au fost efectuate pe sobolani, prin selectarea a doua perioade de observatie de 6 si 12 saptamani, deoarece la pacientii supusi unei interventii chirurgicale cu utilizarea benzilor, reactia acuta a tesutului la prezenta materialelor straine apare de obicei in primele trei luni. Au fost evaluati doi parametri ai benzilor: sarcina medie de rupere si sarcina maxima la rupere. Autorii au evaluat ca benzile TVT isi pastreaza caracteristicile morfologice si de rezistenta dupa perioadele de implantare evaluate. Cu toate acestea, benzile de origine umană (CFL) isi pierd cu siguranță puterea. Ambii parametri evaluati, atat după 6, cat si după 12 saptamani de observatie, pentru benzile TVT au fost de aproape trei ori mai mari decat pentru benzile de origine umana (CFL).
Caracteristicile benzii Dallop® NM
Banda urologica Dallop® NM indeplineste cerintele esentiale ale Directivei 93/42 / CEE pentru produsele clasificate ca dispozitive medicale din clasa IIb. Conform Directivei mentionate mai sus, Anexa 9, Regula 8 „Toate dispozitivele implantabile si dispozitivele chirurgicale invazive pentru utilizare pe termen lung fac parte din clasa IIb.”
Benzile urologice Dallop® NM sunt fabricate din:
- fire de polipropilena monofilament cu o grosime de 0,16 mm (185 dtex) – utilizate pentru a forma partea principala a benzii;
- fire de polipropilena cu grosimea de 0,3 mm (640 dtex) – utilizate pentru a face manerele care permit fixarea benzii pe un aplicator.
Ambele materiale sunt realizate din 100% polipropilena homopolimer si sunt acoperite cu preparate in cantitate de cel mult 0,25%. Ambele fire au un factor de alungire minimizat (pana la 0,5% in apa la 40 ° C ± 2 ° C) si rezistenta corespunzatoare la tractiune. Drenurile care protejeaza zonele in care banda si manerele sunt conectate sunt fabricate din granulat din PVC medical si sunt utilizate pentru a proteja banda si manerele benzii impotriva tragerii atunci cand banda este introdusa prin structuri anatomice.
Parametrii benzilor Dallop® NM :
|
Nr. |
Parametru |
Cerinte |
|
| 1. | Forta de rupere | min. 16 N | 117 N |
| 2. | Dimensiunea porilor | min. 75 µm | 0.38 mm2 |
| 3 | Latime | 1.0 – 1.2 cm | 1.1 cm |
Benzile Dallop® NM tau margini netede si nu necesita protectie suplimentara, deoarece implantul nu prezinta riscul de deteriorare a tesuturilor.
Banda Dallop® NM este ambalata in ambalaj medical dublu – rola BOM din hartie-film potrivita pentru sterilizarea cu oxid de etilena (EO). Un dispozitiv medical dupa ambalare este supus sterilizarii cu oxid de etilena (EO) in conformitate cu cerintele EN ISO 11135-1.
Banda Dallop® NM este disponibila in 2 dimensiuni cu lungimea de 60cm si 45cm, manerele sunt albastre si din fire de polipropilena, iar husele (canalele de scurgere) sunt fabricate din material termocontractabil.
Utilizarea benzii
Banda Dallop® NM este conceputa pentru a fi utilizata in tratamentul chirurgical al incontinentei urinare la femei prin intermediul metodelor TVT si TOT. Aceste metode sunt utilizate pentru a trata incontinenta de stres sau o forma mixta de incontinenta urinara. Banda este destinata sa inlocuiasca muschii pelvieni slabiti, care nu mai sunt capabili sa ofere un unghi adecvat al uretrei, ducand la incontinenta urinara. Prin crearea unui suport sub uretra, banda o readuce la pozitia sa naturala.
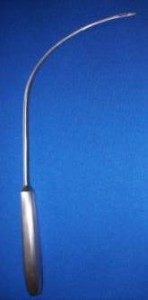
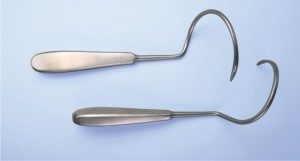
Aplicatori
Pentru implantarea in siguranta a benzii Dallop® NM au fost proiectate aplicatoare adecvate: un ac TVT modificat, un ac Emmet modificat si ace curbate Emmet (stanga si dreapta). Modificarile aduse tuturor aplicatoarelor au inclus adaptarea capetelor acestora la manerele de fixare ale benzilor, astfel încat sa se poata atasa suportul benzii pe aplicator pentru a introduce banda in siguranta.
Materia prima utilizata pentru fabricarea aplicatoarelor este otel inoxidabil cu o compozitie adecvata pentru productia de instrumente medicale. Aplicatoarele sunt ambalate in folie de polietilena dubla si cutie de carton.
Banda Dallop® NM se vinde separat sau inset cu aplicatoare pentru o metoda TVT si / sau TOT.
Studii clinice
Cercetarea asupra benzii urologice Dallop® NM – produsa de Tricomed S.A. si introdusa pe piata dupa obtinerea marcajului CE si certificatul de inregistrare a fost efectuata in spitalul de specialitate Matopat din Toruń in perioada 01.09.2010 – 01.09.2011. La studiu au luat parte trei specialisti in obstetrica – ginecologie au luat parte la studiu: dr. Janusz Stankiewicz, dr. Michał Szymanski, dr. Piotr Wojtyne. Fiecare dintre medicii care au ales pacientii pentru studiul clinic a fost atat operator, cat si persoana care colecteaza date clinice din perioada intra si postoperatorie. Scopul acestui studiu a fost de a evalua eficacitatea si siguranta benzii urologice Dallop® NM in tratamentul chirurgical al incontinentei urinare de stres la femei. Studiul a inclus o evaluare a riscului de complicatii dupa implantarea benzilor si impactul lor ulterior asupra calitatii vietii pacientilor.
Materiale si metode
La evaluare au participat 20 de pacienti (femei) diagnosticati cu incontinenta urinara de stres sau un tip mixt de incontinenta cu o componenta predominant de stres. Fiecarui pacient i s-a implantat o banda Dallop® NM ;
procedurile chirurgicale au fost efectuate in perioada 13.09.2010 – 08.03.2011. Caracteristicile grupului de studiu: 4 pacienti inainte de interventia chirurgicala aveau in plus urgenta urinara. Pacientii cu varsta cuprinsa intre 35 si 74 de ani, (varsta medie 52 de ani), IMC intre 19 – 41 (medie 27). In timpul pregatirii pentru interventia chirurgicala si in perioada postoperatorie, pacientii au beneficiat de centralizarea istoricului medical si de un examen ginecologic cu ultrasunete, rezultatul testului fiind pozitiv pentru toti. Inainte de interventia chirurgicala, au fost efectuate analizele de urocultura pentru a exclude o infectie a tractului urinar, iar testul urodinamic a confirmat prezenta incontinentei urinare de stres.
Rezultatele au luat in considerare datele colectate in timpul operatiei, dupa 30 de minute de la operatie, la externarea din spital si într-o perioadă de una, trei si sase luni dupa operatie. Toate benzile au fost implantate cu acces prin foramen obturatum (TOT), acest acces este acum preferat in majoritatea centrelor care se ocupa de tratamentul chirurgical al incontinentei urinare de stres, deoarece ofera mai putine complicatii, scurtand timpul de tratament si eliminand necesitatea unei cistoscopii intraoperatorii, comparativ cu implantul cu acces vaginal (TVT).
Descrierea tehnicii chirurgicale: Dupa pregatirea campului de operare, s-a efectuat o incizie longitudinala in vagin, peretele vaginal a fost disecat din uretra si au fost create tuneluri laterale catre foraminele obturatoare. Prin incizii in pliurile inghinale de pe ambele parți a fost introdus un ac Emmet care il directiona prin foraminele obturatoare catre tunelurile pregatite anterior. Manerele benzii Dallop® NM conectate la capetele benzii au fost trecute prin orificiul acului si capetele benzii au fost introduse „din interior spre exterior” prin retragerea acului. Banda a fost asezata fara tensiune sub uretra, apoi a fost cusut peretele vaginal. S-a aplicat un tampon de compresie vaginala timp de o zi, dupa operatie cateterul a fost scos din vezica, iar pacientii au putut urina singuri. Optsprezece operatii au fost efectuate sub anestezie generala, în doua cazuri sub anestezie locala – tipul de anestezie a fost ales de anestezist impreuna cu pacientul sau.
Rezultatele studiilor
Timpul total al interventiei: cele 18 operatii TOT au durat 10 – 30 minute (in medie 19 minute). In cazul a doua operatii a fost nevoie de proceduri suplimentare (indepartarea uterului, sculpturi in peretele vaginului) si timpul a crescut la 60 de minute; media pentru toti cei 20 de pacienti: 23 min. Evaluarea avantajului utilizarii unei benzi in timpul unei interventii chirurgicale (0-5), (unde 0 – greoaie si dificil de utilizat, 1 – aplicare foarte complicata, 2 – aplicare complicata, 3 – grad ridicat de dificultate, 4 – grad mic de dificultate , 5 – aplicare la indemana si usoară). In două cazuri, chirurgii au evaluat banda la 4, in celelalte cazuri – 5 (media fiind 4,9). Dupa 30 de minute de interventie chirurgicala, intensitatea durerii in conformitate cu VAS a fost in intervalul 2 – 4, in medie 2,3. Tipul si durata analgezicelor utilizate: tuturor pacientilor li s-a administrat Ketonal intravenos in doza de 1 amp. la fiecare 8 ore, 9 pacienti au primit suplimentar morfina cu 1 amp. la fiecare 6 ore, 5 au primit Tramal intravenos 1 amp. Disconfort vizibil pe o scara 0-5 (0 – durere, vreau sa indepartez banda, 1 – disconfort urias, 2 – disconfort mare, 3 – disconfort moderat, 4 – disconfort usșor; 5 – fara disconfort) a variat intre 4 – 5 , in medie 4,4. Complicatiile postoperatorii, cum ar fi aparitia unui hematom, retentia urinara, nevoia urgenta de scoatere a benzii implantate, temperatura peste 37,5 ° C, nu au existat semne de infectie la niciunul dintre pacienti. Perioada de spitalizare a durat intre 1 – 3 zile (in medie 1,95). La externarea din spital, rezultatul testului de stres al tusei pentru toti pacientii a fost negativ, pacientii nu au raportat episoade de incontinenta urinara. Intensitatea durerii conform VAS a fost intre 0-2, in medie 0,6. Disconfort vizibil pe o scara intre 0-5 – trei pacienti au raportat disconfort usor, altii fara disconfort (in medie 4,85). Complicatiile postoperatorii nu au fost observate in niciunul dintre cazuri. Doar unul dintre pacienti la externare, a raportat aparitia urgentei urinare „de novo”. Toti pacientii au raportat la un control dupa o luna de la operatie. Niciunul dintre ei nu a raportat incidente de incontinentă urinara de stres.
Doi pacienti cu forma mixta de incontinenta urinara au raportat urgenta urinara continua, de o intensitate similara cu cea din perioada preoperatorie, fiind continuat tratamentul cu anticolinergice. Examen pelvian: toti pacientii au prezentat un proces corect de vindecare a ranilor postoperatorii, nu a existat eroziune, nu a existat hematom, nu a fost necesara indepartarea benzii implantate etc. Testul de tuse a fost negativ pentru 100% dintre respondenti. Intensitatea durerii conform VAS: un pacient a fost evaluat ca “1” ceilalti ca “0”. Disconfort vizibil (pe o scara de la 0-5): unul dintre pacienti evaluati la “2”, inca unul la “4”, iar ceilalti la “5”, media fiind de 4.8. La 3 luni de la interventia chirurgicala nu a mai fost observata incontinenta urinara la niciunul dintre pacientii inclusi in intregul grup de studiu. Pacienta de sex feminin care a prezentat urgenta urinara postoperatorie, tratata conservator din cauza lipsei de imbunatatire, a severitatii simptomelor, a fost directionata catre consult urologic (cistoscopie). Cistoscopia a descoperit leucoplazie difuza a vezicii urinare, locurile leucoplaziei au fost disecate si coagulate (aceasta afectiune nu a fost asociata cu implantarea benzii). Dupa cistoscopie s-a observat o imbunatatire subiectiva și diminuearea urgentei urinare. In cazul celorlalti doi pacienri tratati cu anticolinergice: la unul a fost eliminata urgenta urinara, iar la al doilea a scazut semnificativ in comparatie cu perioada preoperatorie. Examen pelvian: la toti pacientii starea a fost corecta. Test de tuse negativ – 100% dintre respondenti. Intensitatea durerii conform VAS: “0” pentru toti pacientii. Disconfort vizibil: doi pacienti au evaluat cu “4” – usor disconfort, iar ceilalti “5” – fara disconfort, media fiind de 4,9.
Dupa 6 luni, toti pacientii au revenit pentru control. Nu au prezentat o deteriorare a starii de sanatate, nu au existat simptome care ar fi putut fi asociate cu interventia chirurgicala si nu au prezentat incontinenta de stres. Niciunul dintre pacienti nu a fost de acord cu studiul urodinamic propus inainte de controlul de urmarire, avand in vedere ca procesul de tratament este complet. Examen pelvian: la toti pacientii starea a fost corecta, iar testul de tuse negativ. Rezistenta la durere in conformitate cu VAS: majoritatea pacientilor au estimat la “0”, au estimat disconfort vizibil la “5” – 10% dintre pacienti. Timpul pentru a reveni la viata activa completa dupa operatie a variat intre 1 – 8 saptamani, in medie 2,9 saptamani. Pacientii au evaluat ca starea lor s-a imbunatațit dupa operatie.
Rezumatul studiilor
In grupul de studiu format din 20 de pacienti incontinenta urinara de stres sau mixta, pe parcursul celor 6 luni de la implantarea benzii urologice Dallop® NM prin metoda TOT, nu au existat complicatii semnificative intra si postoperatorii asociate implantului. Banda a fost evaluata de trei chirurgi implicati in studiu ca fiind utila, usor de utilizat si sigura. Durata implantarii benzii Dallop® NM cu acces prin foramen obturatum a fost scurta (in medie, aproximativ 20 de minute). Durerea si disconfortul asociate cu interventia chirurgicala la pacienti au fost scurte, slab gradate. Majoritatea pacientilor au revenit la viata activa după operatie in 2 – 3 saptamani, iar in decurs de sase luni toti pacientii au prezentat o imbunatatire a starii de sanatate, comparativ cu perioada preoperatorie. Eficacitatea tratamentului incontinentei urinare de stres in grupul de studiu a fost definita ca fiind 100% in ceea ce priveste opiniile subiective (interviuri colectate de la pacienti) si obiective (examen pelvian cu test de tuse).
Concluzii
- Pe baza rezultatelor observarii timp de sase luni a grupului de douazeci de femei participante la studiu, banda urologica Dallop® NM poate fi considerata o metoda eficienta, convenabila pentru medici si pacienti, dar si o metoda sigura pentru tratamentul incontinentei urinare de stres la femei.
- In grupul examinat, toti pacientii au obtinut rezultate bune ale tratamentului chirurgical si nu au existat complicatii asociate cu procedurile chirurgicale si banda implantata.
Beata Ochocka
Consultant National pentru Asistenta Medicala Epidemiologica
In istorie nu exista grupuri de control. Nimeni nu stie ce s-ar intampla daca lucrurile ar merge putin diferit.
Cormac McCarthy
Evolutia nebuna a virusului – „Toate se reproduc pe drumul dizolvarii si reconstructiei ulterioare” Roland Wolkowicz, un virusolog molecular de la Universitatea de Stat din San Diego. „Suntem in pericol de foamete si epidemii?” – un interviu cu Joel Cohen, un biolog eminent, specialist in cercetarea populatiilor. Acestea sunt doar doua exemple de rapoarte media din ultimele luni. Omenirea de la sfarsitul secolelor are multe dileme si probleme, economice, politice, legate de accesul la apa curata si alimente. Aceste preocupari sunt inutile, deoarece problema fundamentala este si va fi protejarea sanatatii umane. In contextul infectiilor dobandite in spital, cauzele problemelor de sanatate publica includ cresterea nevazuta a tulpinilor multi-refractare, scaderea numarului antibiotice noi eficiente, lipsa vaccinurilor, sisteme complexe de bacterii si virusuri rezistente (MDR XMDR – rezistenta bacteriilor la unele sau la toate grupurile de tratament). Ca fenomene periculoase din ultimul deceniu, trebuie sa includem si biofilmele bacteriene castigatoare cu sistemul „sensibilitatea la cvorum” – oarecum o Enigma contemporana codificata. Se întorc fostele „hiene spitalicesști”, inclusiv Pseudomonas aeruginosa, Acinetobacter baumannii. Rezultatul este cresterea alarmanta a mortalitatii si a incidentei infectiilor dobandite in spital la pacientii din aproape toate țarile. Reclamatiile pentru infectii au devenit un element banal in functionarea asistentei medicale poloneze si a activitatilor de rutina ale firmelor de avocatura specializate in cazuri medicale. Situatia din domeniul bolilor infectioase este in mod similar nefavorabila. Au reaparut vechile, asa-numitele boli contagioase recurente („boli infectioase reemergente”). Un exemplu de anxietate a CDC este pertussis care cauzeaza, la scara globala, 40 de milioane de cazuri de boli si 350.000 de decese anual. La sfarsitul anului trecut, din cauza situatiei poliomielitei, au fost declarate alerte speciale; avertismentele au fost facute si in Polonia. In 7 țari, inclusiv Egiptul – atat de bine vizitat de polonezi, a inceput o campanie masiva de vaccinari suplimentare care va viza 22 de milioane de copii cu varsta sub 5 ani. Lumea este inca pusa in pericol de „duzina murdara” de Ebola, holera, ciuma, tuberculoza, boala Lyme si gripa aviara.
Ca o consecința a evolutiei medicinei, inclusiv a progreselor uriase in utilizarea procedurilor chirurgicale si invazive, au aparut infectiile nosocomiale, HAI.
In aceste perioade periculoase de expansiune a microorganismelor patogene virulente, trebuie sa asiguram persoanele spitalizate cu protectie actuala si extrem de eficienta impotriva infectiilor, inclusiv a persoanelor supuse unei interventii chirurgicale.
Istoria interventiei chirurgicale dateaza din epoca paleolitica si trece prin primele „orientari operationale ale salii de operatie”, Hipocrate, munca lui Galen, spitale in adaposturi si spitale, pana la realizarile lui Morton, Bergman si Mikulicz. Blocurile de operare moderne sunt cele mai scumpe sectii ale spitalelor care folosesc secvente de zone cu un nivel crescut de curatenie. Cu toate acestea, merita investitia in aceste domenii, pentru a obtine cele mai inalte standarde posibile de tratament. In Polonia, a fost deja aplicata o alta ordonanta a ministrului privind cerintele profesionale si sanitare si dezvoltarea si implementarea echipamentelor de bloc; intr-o oarecare masura, aceste reglementari restrictive impun arierate compensatorii excesive generate in multe spitale de-a lungul deceniilor secolului trecut. Prevenirea infectiilor nosocomiale nu se aplica unei singure unittii a spitalului: bloc operator sau sectie. In ambele cazuri, sectie si blocul de operare, dar si in laboratoarele de diagnosticare si in toate celelalte locuri auxiliare pentru acele unitati – nu exista spatiu pentru discretie / arbitrar in comportamentul personalului. Infectiile dobandite in spital (HAI) apartin uneia dintre cele mai frecvente forme clinice de infectii spitalicesti. Acestea sunt cauza morbiditatii si mortalitătii crescute a pacientilor, a duratei extinse a spitalizarii, a costurilor crescute ale tratamentului, a daunelor, dar mai ales a impacturilor sociale nefavorabile, cum ar fi pierderea locului de munca, inclusiv avand consecinte semnificative de stres personal, suferind atat pacientii cat si familiilor acestora.
Aparitia complicatiilor infectioase legate de interventia chirurgicala asupra careia avem influenta poate fi in mod eficient limitata si redusa la un nivel sigur.
Printre altele, prin igiena corespunzatoare a mediului de tratament, igiena pacientului tratat, urmarea procedurilor anti-epidemice din sectiile de chirurgie si salile de tratament, igiena personala si utilizarea masurilor de preventie adecvate peri-operator si a tuturor celorlalte activitati din sfera de protectie a locului chirurgical impotriva infectiei. In perioada de bugetare, merita sa cheltuiti o parte mai mare din fondurile spitalului pentru igiena si prevenirea infectiilor dobandite in spital. Banii cheltuiti in acest mod vor genera profit.
Cele mai recente date cu privire la infectiile spitalicești provin dintr-un sondaj realizat in tarile membre UE si in Croatia, realizat suplimentar in 2012. Este publicat de raportul Centrului European pentru Prevenirea si Control al Bolilor, ECDC. Studiul a evaluat rata generala de raspandire a infectiilor asociate asistentei medicale in Europa la 6%. Polonia a primit un procent ușor mai mare – 6,4%. Baza intregului studiu au fost informatiile preluate de la 947 de spitale europene. Polonia a ilustrat datele din 36 de spitale care indeplinesc criteriile protocolului; cele mai numeroase din studiu au fost spitalele regionale si de specialitate – 27,8%, clinice si de specialitate – 19,4%. In Europa a dominat spitalele clinice – 31,8%. Numarul pacientilor din studiu a fost de peste 231.000, inclusiv pacientii polonezi – peste 8.000. In opinia mea, este interesant faptul ca mai multi pacienti europeni decat polonezi luau antibiotice – 35% fata de 31,9%. Departamentele europene de tratament au primit un nivel de infectii peste media generala pentru SSI – 6,9%. Departamentele de tratament poloneze au primit un rezultat sub 6% din morbiditatea generala si de tratament – 5,6%. Pentru cea mai frecventa forma clinica de infectii spitalicești, infectiile dobandite in spital s-au clasat pe locul doi dupa pneumonie (Europa 19,6% fata de Polonia 20,2%). Diferenta dintre aceste doua cifre a fost mica – 0,2%. Diferentele mai mari intre datele europene si cele poloneze se refera la infectiile din sectiile de pediatrie.
Rapoartele centrelor de cercetare poloneze din ultimii ani ilustreaza importanta problemei HAI la pacientii supusi unei interventii chirurgicale. Studiul pe doi ani al Giedrys-Kalemba pe o populatie de aproape 300 de pacienti ce au primit rinichi din Pomerania Occidentala a dovedit ca este o problema clinica foarte importanta in transplantologie. In acest studiu, infecția plagii postoperatorii, care a fost diagnosticata la pacientii dupa transplantul de rinichi, s-a situat pe locul trei, cu o rata de 7,6% in centrul clinic unde a avut loc studiul si 12,9% in spitalul regional. Trebuie remarcat faptul ca a crescut numarul de ramuri angajate in domeniul de transplant de organe si tesuturi in care lipseste microflora naturala.
Un document al Centrului European pentru Prevenirea si Controlul Bolilor, ECDC, descrie in detaliu definitiile infectiei plagii postoperatorii (HAI, SSI). Acesta au fost dezvoltat de un grup international de experti in 2009, pentru a unifica criteriile de diagnostic al infectiilor ca parte a monitorizarii acestora, in toata Uniunea Europeana si tarile cooperatoare. Acestea se bazeaza in principal pe definitiile IPSE / HELICS utilizate pana acum si sunt completate de definitii ale infectiei CDC din SUA a nou-nascutului. In gama definitiei SSI, au fost evidentiate si descrise in detaliu: infectia superficiala la locul inciziei, infectia profunda la locul inciziei și infectia organului / locului. Recunoasterea acestor cazuri se bazeaza pe criteriul simptomelor clinice, izolarea microorganismului si aparitia simptomelor.
Se confirma faptul ca riscul prevalentei SSI este corelat cu riscul procedurii si depinde de starea generala a pacientului. Ilustrand probabilitatea SSI pentru acelasi tratament la un pacient cu risc scazut – la un pacient cu risc crescut, acesta poate fi chiar de cateva ori mai mare. Literatura de specialitate afirma ca rata incidentei infectiilor dupa interventia chirurgicala in locul curat este de aproximativ 2%, in zona murdara si infectata poate ajunge la peste 30%.
Controlul infectiilor este standardul de baza pentru ingrijirea adecvata a pacientilor spitalizati si operati.
Programul de control al infectiilor plagii postoperatorii ar trebui sa includa studiul, controlul și analiza multor aspecte desfasurate in cooperare cu numeroase sectii ale spitalului: conditiile tehnice, functionale si de igienizare, organizarea muncii, scurtarea duratei sederii pacientul in spital inainte de operatie, implementarea unui set de pasi de baza pentru pregatirea pacientului pentru interventie chirurgicala, sistem de supraveghere si monitorizare a respectarii igienei mainilor, asepsie si antisepsie, planificarea corecta a procedurilor, utilizarea profilactica a antibioticelor, antibioticul tintit / antibioterapie, nivelul de izolare, monitorizarea activa a infectiilor si a factorilor alarmanti, cursuri de formare continua, igiena sectiei, tratarea lenjeriei si a deseurilor medicale, controlul profesiei, imunizarea si supravegherea sanatatii personalului corespunzator cerintelor de utilizare a medicamentelor si dispozitivelor medicale.
In ceea ce priveste factorii care cresc riscul de infectii spitalicesti ale plagii postoperatorii, mentionați la inceputul articolului, ar trebui incluse si provocari de decontaminare: curațarea, dezinfectarea si sterilizarea echipamentelor specializate in sectiile chirurgicale. Procedurile medicale, de ingrijire si asistenta sufera modificari foarte dinamice. Pe de o parte, schimbarile genereaza progrese, ofera acces la tratamente eficiente si rapide, pe de alta parte, noile tehnologii si materiale pentru tratament, cum ar fi: implanturi, pansamente pentru plagi, sistem de drenaj, dezinfectie a pielii, tehnici chirurgicale, aplicatii medicale necorespunzatoare si decontaminarea dispozitivelor medicale pot fi sursa pentru evenimente nedorite.
In fiecare sectie de chirurgie, fiecare instrumentalizare favorizeaza infectia, iar actiunea efectuata aseptic reduce riscul de mai multe ori. O alta cauza importanta a infectiilor la pacientii supusi tratamentului este degradarea repetata a barierei naturale a pielii-mucoasei. Este foarte periculos si prezinta un risc ridicat de infectii hematogene. Liniile vasculare, nutritia, nutritia parenterala, testele … portile a zeci de infectii potentiale. Cat de multe cunostinte despre infectii si ingrijorare sunt necesare persoanelor care lucreaza in sectii chirurgicale! Dar tratamentul si ingrijirea nu sunt doar ambulatorii, ci si elemente ale psihologiei, „vindecarea cu cuvinte”. Unul dintre principiile de baza si fiabile de prevenire a infectiilor a fost, este si va ramane, igiena mainilor. Aceasta este cea mai usoara metoda de prevenire a infectiilor plagii postoperatorii, pentru ca cea mai frecventa cauza a acestora este transmiterea bacteriilor intre pacienti de pe mainile personalului. Igiena mainilor trebuie inteleasa intr-un mod complementar, ceea ce inseamna aplicarea tuturor, cu exceptia personalului, a pacientilor si a vizitatorilor, inclusiv a unui preot de spital, asistent de laborator, radiolog, nutritionist, stagiari si studenti. De peste un an, in Polonia, are loc o campanie a OMS, promovata de numeroase persoane si institutii, care are ca scop ridicarea disciplinei de constientizare a curateniei mainilor in unitatile medicale „Ingrijirea curata este o ingrijire mai sigura”. Spitalele numara cantitatea de resurse consumate, conferintele organizare, actiunile si reclamatiile. Acestea sunt necesare, dar sper sa anticipez timpul (organic, lucrand in domeniul educatiei la baza) cand acest obicei simplu si ieftin va fi insuflat in credo-ul nostru profesional ca un reflex natural, fara de care nu vom indeplini sarcini specifice la pacient si in mediul de tratament, atât cel apropiat, cat si mai indepartat.
Prezenta diferitelor tulpini de bacterii rezistente in etiologia infectiilor plagii postoperatorii necesita cunostințe solide si un control adecvat de catre echipa de control al infectiilor din spital. Cu toate acestea, ar trebui sa fie solicitata intregii echipe terapeutice, condusa de un manager de sectie atent la problema infectiilor spitalicesti, medicul responsabil al pacientului, sa recunoasca infectia rapid, sa se implementeze un tratament timpuriu bazat pe antibiograma si sa coopereze pe scara larga cu specialistii in epidemiologie. Nu exista astfel de spitale in lume in care cel mai bun spital, flagship va avea o rata zero a infectiilor intraspitalicesti. Această situatie este inacceptabila! Acesta este un flagship rau. Infectiile spitalicesti au fost, sunt si vor fi o componenta inevitabila concomitenta a tratamentului, in special spitalizarea, tratamentele. Dar ele trebuie minimizate, controlate. Asistenta medicala epidemiologica poloneza, nu doar in opinia mea, a obtinut atat de mult succes si a contribuit cel mai eficient la schimbarea imaginii luptei impotriva infectiilor in ultimii cincisprezece ani, co-creand un model modern de control al infectiilor. Exista loc pentru toata lumea. Aceste succese aduc mai multa bucurie, deoarece, in lipsa unui buget pe deplin satisfacator al spitalelor, introducerea de solutii si solutii verificate în alte tari – este mult mai dificila. In opinia mea, procedurile actuale de tratament includ acele solutii si, ceea ce este cel mai important, aceste proceduri functioneaza in practica. Toate inregistrarile genereaza algoritm pentru clinicieni, dar in contextul infectiilor, actioneaza in conformitate cu procedura confirmand preocuparea pentru siguranta pacientului. Una dintre cele mai raspandite evaluari din lume a starii pacientului inainte de operatie este scala ASA. Puncteaza sanatatea in funcție de boala de baza si de starea clinica; studiile arata ca rezultatele masuratorilor efectuate prin utilizarea sa se coreleaza cu incidenta SSI. Cu cat sunt mai multi factori de risc, cu atat este mai mare riscul de complicatii si deces al pacientului. Imaginea infectiologiei contemporane pune chirurgul in contact cu provocari microbiologice, pe langa terapie si diagnostic.
Complicatiile infectioase intarzie semnificativ recuperarea pacientului dupa operatia efectuata. Microbii care colonizeaza pielea si mucoasele membranele mucoase ale pacientului sunt o sursă serioasă de infecție.
Aproximativ jumatate din infectiile postoperatorii din zona curata sunt rezultatul contaminarii florei proprii a pacientului. Riscul de SSI creste datorita prezentei in organismul pacientului a inflamatiilor periculoase si translocalizare prin cale hematogena a bacteriilor catre rana. O problema semnificativa la pacientii operati este prezenta tulpinilor Stafilococului auriu, o situatie de urgenta este diagnosticarea unui pacient cu o tulpina rezistenta la MRSA. Determinat cu prezenta epidemiologilor din spitale, grupurile de pacienti (beneficiari de organe, pacienti cu deficit mare de imunitate, sub tratament cu antibiotic pe termen lung, aflati sub ingrijire pe termen lung si UCI, altii cu un indice ridicat de risc de infectie) sa fie monitorizat si materialul de diagnosticare trebuie preluat in momentul internarii in sectie sau inainte de internarea programata pentru a efectua decolonizarea. Aceasta presupune: eradicarea partii nazale, decontaminarea corpului, utilizarea izolarii ca mijloc principal de protectie impotriva infectiilor incrucisate si periculoase pentru focarele epidemice ale sectiilor de chirurgie, care pot impiedica sau incetini ritmul normal de lucru al sectiei. Studii recente au demonstrat ca beneficiile procedurilor simple si ieftine de decolonizare sunt mai eficiente decat se credea anterior in comparatie cu administrarea de medicamente, inclusiv vancomicina. Ar trebui adaugat un alt avertisment. La sfarsitul anului trecut, epidemiologii polonezi au obtinut informatii foarte deranjante despre procentul semnificativ ridicat de infectii cu SARM in spitalele poloneze, conform studiile recente. Deci, o alta „hiena de spital” isi arata fata nemiloasa, iar MRSA ramane unul dintre cei mai importanti factori care cauzeaza infectii la nivelul plagii postoperatorii. Tinand cont de subiectul SSI ca o problema semnificativa pentru interventia chirurgicala, referitoare la infectiile cauzate de Clostridium difficile, ar trebui semnalizata, motiv principal fiind, printre altele, tratamentul cu antibiotice. Fiecare diaree trebuie diagnosticata. O parte din pacientii tratati in sectiile de chirurgie indeplinesc criteriile pentru dezvoltarea acestei infectii; este important ca personalul sa respecte cu strictete regimul impotriva riscului de contaminare a sporilor de mediu. CDI care insoteste pacientul dupa operatie afecteaza semnificativ procesul de vindecare. La 28% dintre pacientii cu infectie primara cu Clostridium difficile, se poate observa recidiva.
Reducerea riscului de a dezvolta SSI
In aceasta parte a articolului, despre o problema atat de importanta pentru pacientii operati, familiile lor si pentru noi, medicii, care indeplinesc si sustin din diferite parti procesul sigur al sederii unui pacient in spital, exista posibilitatea de a reaminti cateva aspecte ale recomandarilor ce au ca scop reducerea riscului de a dezvolta SSI, pe care am dat-o in opinia mea ca si consultant national în 2010:
- in ziua anterioara interventiei chirurgicale si in ziua operatiei, pregatiti pielea pacientului curatand intregul corp folosind antiseptice profesionale,
- pentru pacientii confirmatii cu colonizare bacteriana sau infecție cauzata de Stafilococul auriu rezistent la meticilina, decontaminarea pielii trebuie efectuata cu mijloace de eficacitate dovedita biocid,
- in ziua operatiei, sub anestezie generala, pe un pacient ar trebui sa se efectueze dezinfectarea cavitatii bucale cu ajutorul unui antiseptic profesionist pentru a reduce stratul biologic bacterian,
- daca parul nu poate fi lasat în jurul campului chirurgical, indepartarea preoperatorie trebuie efectuata in cel mai scurt timp posibil de la inceputul interventiei chirurgicale cu ajutorul metodelor de taiere sau depilare (lama trebuie utilizata o singura data),
- pentru proceduri chirurgicale, trebuie folosite imbracaminte si materiale de protectie,
- principiile profilaxiei antibiotice perioperatorii ar trebui respectate cu strictete,
- numarul persoanelor prezente in sala de operatie ar trebui sa fie limitat,
- in sectie si in blocul operator ar trebui respectate regulile aseptice si antiseptice,
- dispozitivele medicale trebuie utilizate in conformitate cu regulile de sterilitate ale produselor si trebuie sa se respecte si modul de utilizare a acestora
Introducerea in interventia chirurgicala a tehnicilor pentru chirurgia minim invaziva (MIS), robotizarea, conceptele de medicina peri-operatorie, ideea unui bloc operator integrat, permite chirurgilor sa isi foloseasca abilitatile cu forta intensa si personal pentru o munca mai confortabila. Va fi suficient pentru a feri pacientul de consecinte adverse, complicatii si, mai presus de toate, pentru a elimina sau reduce SSI? Dupa parerea mea – nu. Cunoasterea, diligenta si constiinciozitatea personalului stau la baza preventiei eficiente a infectiilor spitalicesti. In controlul infectiilor, respectarea recomandarilor este o cheie a succesului, in care trebuie sa fie implicati si pacientul si familia sa. In sectiile chirurgicale sunt de nepretuit procedurile pentru igiena mainilor, infectia legata de cateter, prevenirea peri-operatorie, procedurile catre un pacient cu KPC, MRSA si Clostridium difficile. Asociatia Poloneză a Asistentilor Medicali Epidemiologici din caietele sale stiintifice si trimestrial „Epidemiologia asistentei medicale” se refera la multe aspecte ale protectiei impotriva infectiilor spitalicesti cu privire la personalul medical, aceste posturi sunt disponibile si pot fi un complement foarte bun si fiabil la cunostintele tratamentului clinic.
La sfarsit…
Ce complica situatia de risc? S-ar putea sa merite sa ne uitam la aceasta lista semnificativa, la care inca o data de multi ani istoria infectiilor a adaugat alte versete:
- suprapopularea si migratia mai usoara intre țari,
- imbatranirea populatiei, tulburari imunologice,
- adunarea persoanelor expuse (fluxul de pacienti in spitale),
- agenti patogeni bacterieni rezistenti,
- depasirea barierelor dintre specii,
- lipsa personalului medical.
- consumul abuziv de medicamente și antimicrobiene (selectarea tulpinilor rezistente)
- invazivitatea procedurilor medicale.
- inlocuirea animalelor, hranei, plantelor,
Asteptand „medicamente minune”, cum ar fi ceea ce a fost odata penicilina si care au aparut ulterior dupa terapie, vom accepta cu umilinta principiul conform caruia in acest stadiu al tratamentului favorizam principiul „curatenia ne reafirma sanatatea noastra si a pacientilor nostri … ” si urmati neaparat instructiunile si procedurile medicale de prevenire a infectiilor!
Bibliografie:
- Deptuła A. Primul studiu la nivel national privind prevalenta infectiilor asociate asistentei medicale si utilizarea antibioticelor (EU-PPS HAI & AU) – diferente intre Polonia si Europa, Cracovia: al XX-lea Congres PTZS; 2013
- Giedrys – Kalemba S. Infectii la pacienti dupa transplant renal – experienta proprie Cracovia: al XX-lea Congres PTZS; 2013
- Izydorczyk E. Munca unei asistente medicale intr-o sala de operatii, Revista Asistentei Chirurgicale 8/2013
- Bober – Gheek B, Fleischer M Fundamentele asistentei medicale epidemiologice, Varsovia: CKPPIP; 2002
- Definitii ale infectiilor asociate asistentei medicale (HAI), ECDC, NPOA, www. antibiotice. edu.pl
Maria T. Szewczyk, Ph. D.
Departamentul Ingrijire Chirurgicala, Ludwik Rydygier Collegium Medicum in Bydgoszcz, Nicolaus Copernicus Universitatea din Toruń
In tratarea ulcerelor, in special in stare avansata, este necesara ingrijirea omnidirectionala si interdisciplinara a pacientului. Ulcerele venoase sunt rani cronice, al caror proces de vindecare este dificil si de durata, si necesita efort sporit. (…)
Insuficienta cronica venoasa si ulcerele venoase
ILa aproximativ 80% din cazurile de ulcerele la picior, cauza este insuficienta cronica venoasa. Ulcerele venoase sunt complicatiile finale si cele mai severe. In tratarea ulcerelor, in special in stare avansata, este necesara ingrijirea omnidirectionala si interdisciplinara a pacientului. Ulcerele venoase sunt rani cronice, al caror proces de vindecare este dificil si de durata, si necesita efort sporit. Ranile extinse si existente de mai multi ani, cauzeaza de obicei limitarea miscarii la nivelul gleznei, deformarea piciorului si dizabilitati permanente. (Imaginea 1, 2, 3, 4).
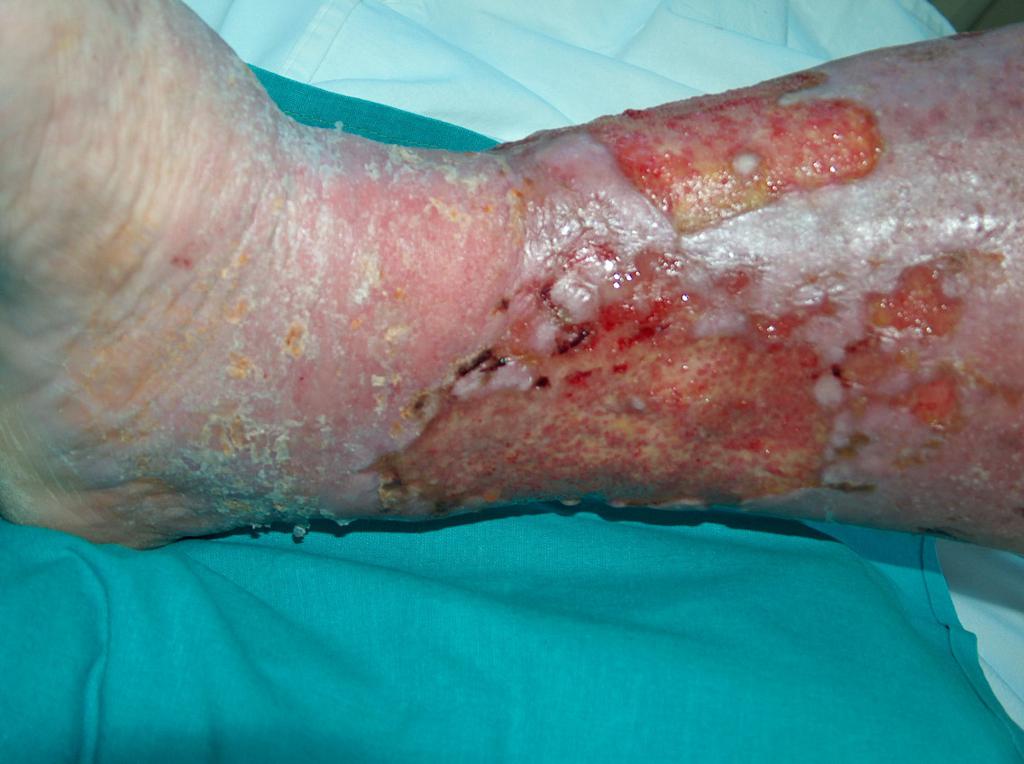
(din arhiva autorului)
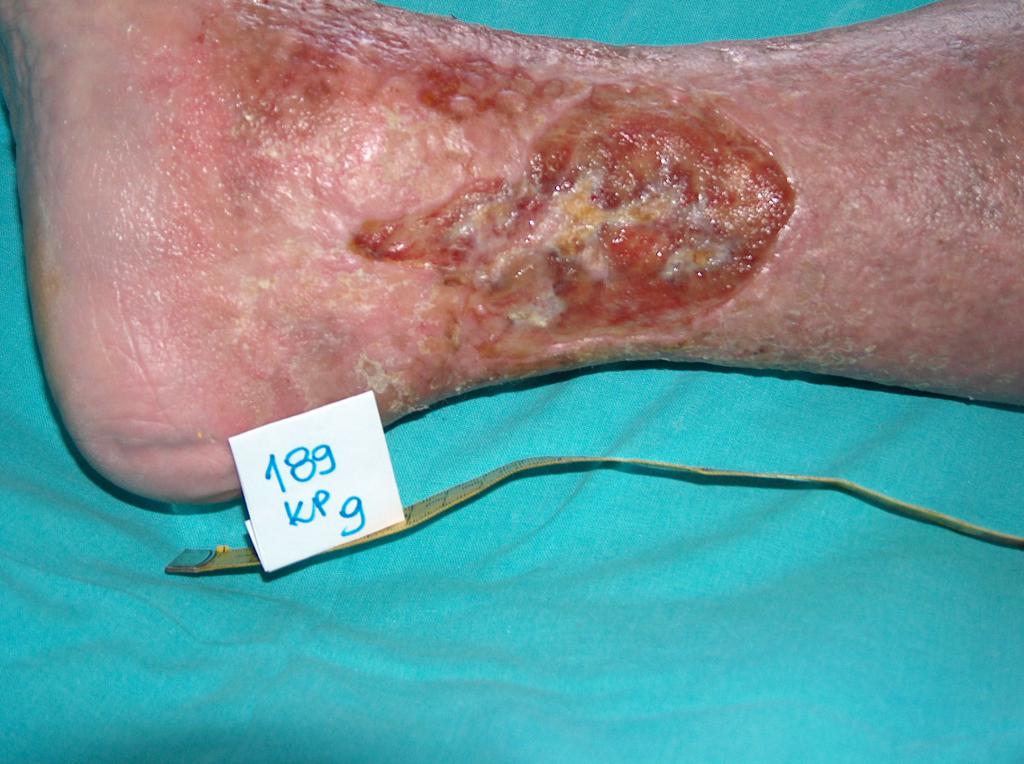
(din arhiva autorului)
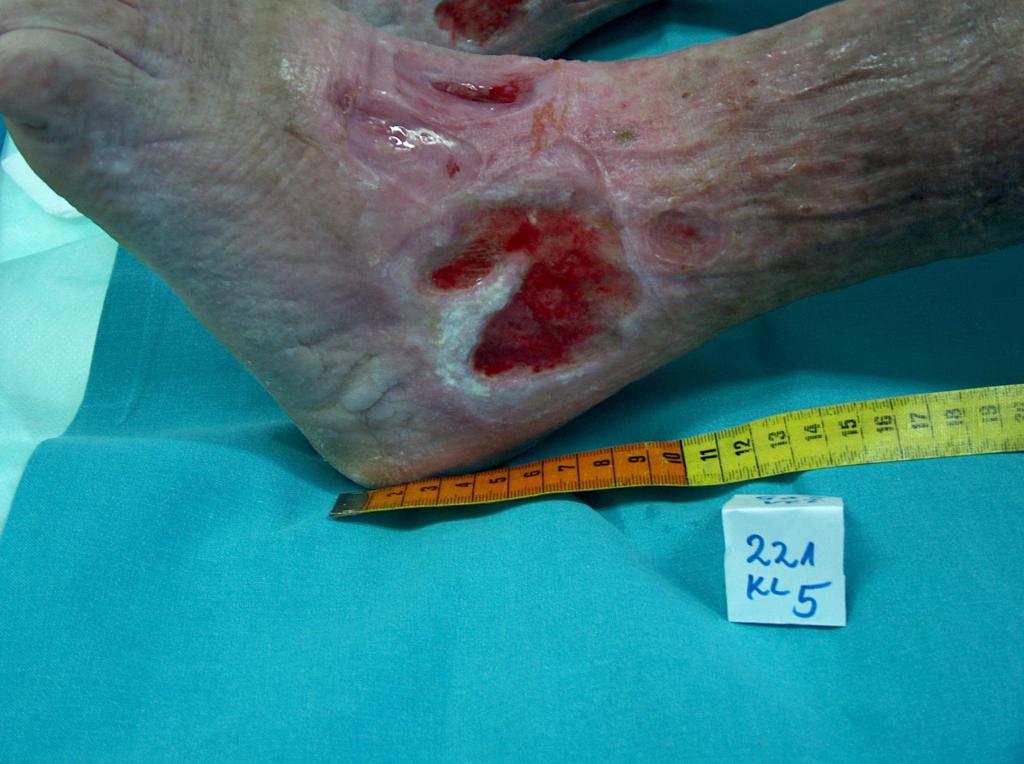
(din arhiva autorului)
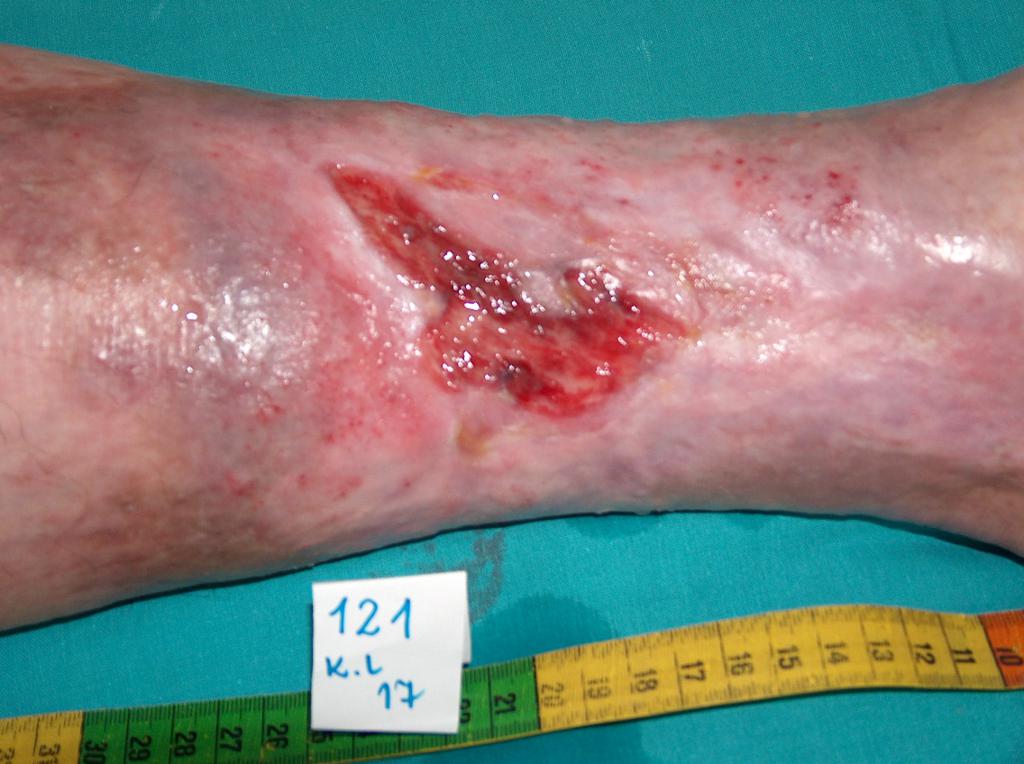
(din arhiva autorului)
Primul pas este diagnosticarea si examinarea cu ultrasunete a venelor, si apoi tratarea locala si cauzala. Etiopatogeneza, in care hipertensiunea venelor are un rolul principal, necesita in primul rand eliminarea sau reducerea factorilor cauzali. Cauza ulcerelor o reprezinta, de fapt, tulburarile circulatorii ce duc la hipertensiune venoasa in membrele inferioare. Acestea au legatura cu schimbarile anatomice patologice si psihologice ce apar in cateva stadii succesive. Incepe cu largirea excesiva si fusiforma a sistemului vascular sub forma de vene varicoase. Modificarile sunt insotite de: scaderea flexibilitatii si permeabilitatii peretilor vaselor de sange, si regurgitarea valvulara, refluxul sangvin si (sau) ocluzia sistemului venos profund(tromboza venoasa profunda). Presiunea hidrostatica mare si de durata intr-un final duce la cresterea permeabilitatii vasculare. Apar schimbari trofice in zona de deasupra si din jurul gleznei, initial sub forma de hiperpigmetarea sau decolorarea pielii. Mai tarziu apare inflamarea, fibroza si subtierea pielii. Pe suprafata acestor modificari pot aparea ulceratii. Cauza imediata a ranirii poate fi si ruperea spontana a venelor varicoase sau chiar un usor soc mecanic, nu doar schimbarile de la nivelul pielii.
Tratamentul conservator al ulcerelor venoase este terapia prin compresie, urmata de curatarea ranii si pansamente active umede sau biologice.
Terapia prin compresie
O parte importanta a tratamentului conservator este terapia prin compresie, ce implica echipamente de compresie alese individual. Acestea pot fi bandaje cu grade de compresie compatibile si imbracaminte cum ar fi sosetele si colantii lungi, scurti sau pana la nivelul genunchilor. Terapia prin compresie cu ajutorul bandajelor depinde, printre altele, de materialul din care sunt facute si de metoda de bandajare a membrului. Folosirea compresiei reduce foarte mult hipertensiunea din sistemul superficial, imbunatateste musculatura, reduce staza venoasa si restabileste conditiile hidrostatice corespunzatoare pentru scurgerea sangelui din vene catre inima. Compresia va fi eficienta daca gradul de compresie este aplicat in functie de severitatea insuficientei cronice venoase, adica va depinde de sistemul venos superficial, perforant si profund. Pentru a masura presiunea interfaciala a compresiei se foloseste un dispozitiv Kikuhime. Cu ajutorul acestui dispozitiv se asigura presiunea necesara. (Imaginea 5)
(din arhiva autorului)
Efecte similiare pot fi produse prin masaj – prin masaj pneumatic secvential (Imaginea 6) si prin masaj manual se reduce edemul si se imbunatateste reintoarcerea sangelui din vene catre inima.
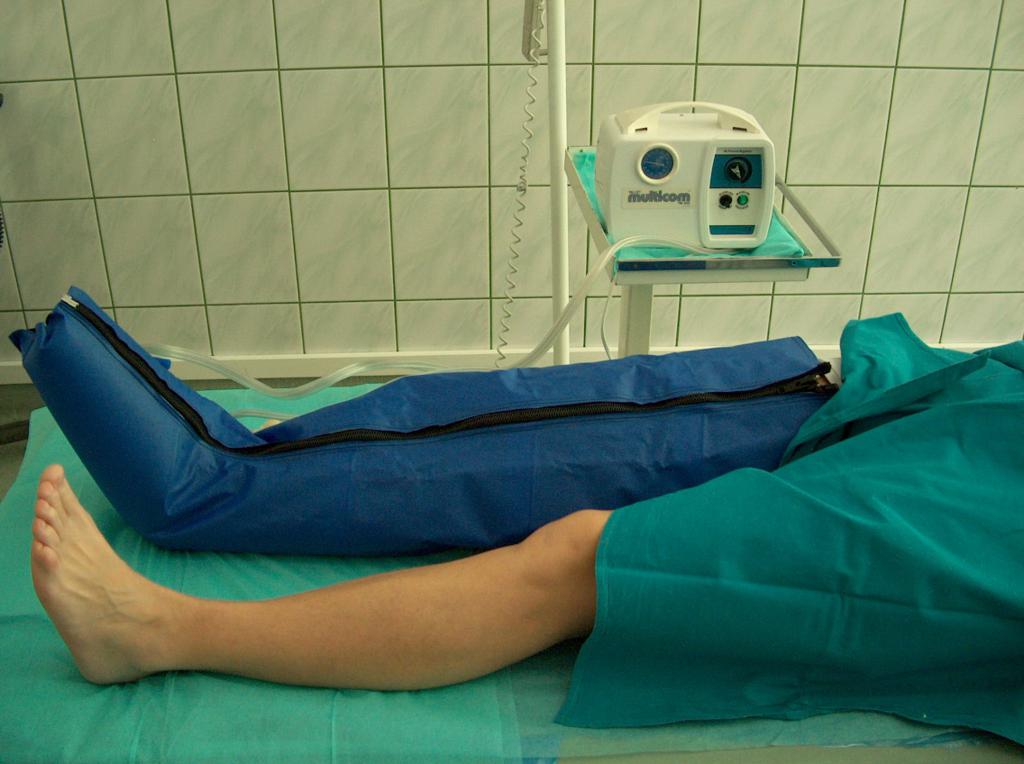
(din arhiva autorului)
Inaintea folosirii compresiei trebuie verificata starea circulatiei periferice. Terapia prin compresie, in cazul unui pacient cu circulatie deficitara, poate duce la ischemie severa, necroza pielii si chiar la amputarea membrului. Prin urmare, inaintea aplicarii compresiei este necesara efectuarea unei ecografii Doppler si a unui test Ankle Brachial Index (Imaginea 7).
(din arhiva autorului)
Proceduri locale
Procedurile locale se efectueaza in paralel cu terapia prin compresie si includ: indepartarea necrozei, debridarea ranii, mediu umed de vindecare si ingrijirea pielii din jurul ranii.
Contaminarile, necroza superficiala ce afecteaza dermul pot fi indepartate prin metode conservatoare cum ar fi metoda mecanica, enzimatica, autolitica si chirurgicala. Insa, tesutul necrotic, inclusiv straturile subcutanate necesita interventie chirurgicala (indepartarea tesutului cu bisturiul si foarfecele). Se poate utiliza si sistemul VAC (inchiderea asistata a ranii in vacuum) ca terapie activa neinvaziva pentru a ajuta procesul de vindecare al ranilor dificile, ce nu mai raspund la modalitatile stabilite de tratament. Metoda de indepartare a necrozei este determinata de locatia si profunzimea ulcerului, de cantitatea de exudat din rana si de starea generala a pacientului. Un aspect important in alegerea metodei de tratament il reprezinta natura si extinderea structurii necrozei. Debridarea mecanica, cat si debridarea chirurgicala a marginilor ranii au ca efect imediat indepartarea elementelor necrotice. Debridarea autolitica este un proces natural ce apare spontan intr-un mediu adecvat de vindecare. Aceasta reprezinta efectul enzimelor proteolitice si activitatii fagocitelor, ambele pot fi initiate si intretinute prin mentinerea unui mediu umed la baza ranii. Aceste procese sunt indelungate, necesita supraveghere si au grad de severitate scazut in faza de debridare si pot necesita enzime proteolitice gata preparate si astfel se introduce debridarea enzimatica. Curatarea ranii si indepartarea necrozei reduce riscul de dezlvoltare a unei infectii locale. Scopul acestui tratament este pregatirea ranii pentru procesele proliferative ulterioare si stimularea acestor procese pentru mentinerea conditiilor optime de vindecare. De retinut faptul ca aceste ulcere sunt foarte expuse riscului de infectie. Aceste infectii pot fi cauzate de diferite tipuri de microorganisme (virusuri, bacterii si fungus), dar cei mai comuni agenti etiologici sunt bacteriile, inclusiv stafilococii, streptococii, Escherichia coli si Pseudomonas. Bacteria prolifereaza in rana, secreta proprii metaboliti si toxine, distrugand fibroblastele migratoare si vasele de sange, si limiteaza procesul de vindecare. O infectie necontrolata se poate raspandi adanc in rana si infiltra in tesuturile adiacente, ducand chiar la dezvoltarea septicemiei.
Riscul de infectie poate fi redus si prin tratarea ranii cu solutie antiseptica. Concentratia solutiei ar trebui sa aiba un efect bactericid sau bacteriostatic, sa nu afecteze tesuturile sanatoase si sa nu aiba efecte citotoxice sau sa inhibe vindecarea. Numai solutia care indeplineste criteriile de mai sus poate fi aplicata direct pe suprafata ranii( Octenisept contine o mixtura de dihidroclorid de octenidina si fenoxietanol, este sigur pentru piele si membranele mucoase). In cazurile justificate antibioticele sunt utilizate, dar nu local. Pentru sustinerea proceselor naturale de debridare si recuperare, pe o rana curata ar trebui aplicat un pansament activ special ce mentine un mediu umed de vindecare.
Mediu umed de vindecare
https://matopat.ro/category/product/wound-care/specialist-dressings/
Caracteristicile unui pansament „ideal”, dezvoltate pe baza cercetarilor lui Winter (1962) si ale predecesorilor sai, sunt indeplinite de catre asa numitele pansamente de ultima generatie. Acestea mentin un mediu umed de vindecare, ce previne formarea scabului si uscarea suprafetei ulcerului. O rana umeda se vindeca de doua ori mai repede si intr-un mod mai structurat, deoarece mediul umed stimuleaza atat proliferarea celulara cat si migrarea noilor celule, asigurandu-le diferentierea optima si neovascularizarea.
Caracteristicele unui pansament ce sustine procesele naturale de vindecare au fost definite in 1991, de catre Turner si altii:
- mentine un mediu umed la baza ranii,
- are capacitate mare de absorbtie, regleaza nivelul de exudat,
- nu se lipeste de suprafata ranii, se schimba fara durere si fara a cauza leziuni
- protejeaza rana impotriva bacteriilor si contaminarilor,
- nu este toxic si nu cauzeaza alergii,
- mentine temperatura ranii similara cu cea a corpului,
- faciliteaza procesul de vindecare in toate stadiile.
Pansamentele moderne, ce indeplinesc criteriile listate, sunt produse in grupuri diferite ca metoda de aplicare si constructie. Sunt concepute pentru tipuri diferite de rani, in functie de etiologia lor, de faza de vindecare, de profunzimea distrugerii tesutului, de natura exudatului si de prezenta unei infectii.
Pansamentele au propietati diferite de pastrare a exudatului, ale carui secretii variaza in timpul unei anumite faze a vindecarii. Pe langa protectia exterioara si controlul umiditatii, pansamentul trebuie sa indeplineasca si alte sarcini importante la fiecare etapa a procesului de vindecare a ulcelor venoase.
Ingrijirea pielii
Tratarea insuficientei venoase in starile cu structura pielii slabita necesita ingrijire speciala. Eforturile ar trebui concentrate spre conditionarea si regenerarea barierei naturale protective a epidermei. Una dintre masurile importante privind integritatea pielii este mentinerea curateniei corpului, inclusiv a membrelor. Agentii de curatare folositi in igiena personala ar trebui sa fie atent selectionati si corect utilizati, in special in cazul acestor pacienti. Aceste produse sunt concepute pentru indepartarea si reducerea numarului de contaminari si microorganisme de pe suprafata corpului, fara a distruge bariera protectiva a pielii. Din moment ce stratul lipidic are propietatea de a „strange” impuritati, si doar apa nu le poate indeparta, produsul trebuie sa contina agenti activi de suprafata. Este recomandata utilizarea agentilor ce sunt delicati cu pielea, au un pH de 5.5 sau agenti lichizi ce contin substante care modifica aciditatea produsului (de exempul: acid fosforic, acid citric, hidroxid de sodiu, trietanolamina), si imbogatiti cu lipide fiziologice, ceramide si agent de hidratare, ce vor compensa lipsa lipidelor cauzata de actiunea produsului de curatare.
(din arhiva autorului)
Dupa spalarea pielii este recomandata aplicarea agentilor emolienti ce regenereaza si hidrateaza pielea. Datorita propietatilor hidratante, acestia ajuta la cresterea cantitatii de apa din stratul cornos si la imbunatatirea propietatilor biofizice ale epidermei (Imaginea 8). Emolienti sunt disponibili sub forma de creme, lotiuni, unguienti si emulsii de diferite consistente. Toate au acelasi scop – hidratarea si / sau lubrifierea pielii uscate. Cremele si unguientii se aplica intr-un strat mai gros. Produsele de o consistenta mai usoara, cum ar fi lotiunile, se aplica intr-un strat mai subtire. Produsele nu ar trebui sa contina alcool, metale, parfum sau talc. In situatii speciale, produsele ar trebui sa contina numai ingrediente pe baza de apa, cu propietati hidrofile. Sunt absorbite usor de catre piele si dupa spalare nu raman reziduuri neplacute.
Bibliografie:
- Benbow M, Burg G, Comacho Martinez F, et al. Guidelines for the outpatient treatment of chronic wound and burn. Blackwell Science, Berlin-Vienna 1999, 12-21.
- Szewczyk MT, Jawień A.: Chosen aspects of conservative treatment of venous ulcers. Part I: Compression therapy. Progress Dermatol. Alergol. 2005, XXII, 3: 133-140.
- Blair S, Wright D, Blachkouse C, et al. Sustained compression and healing of chronic venous Ulcers. Br Med J 1998, 298: 1159-1161.
- Ciecierski M, Jawień A. Clinical picture of chronic venous insufficiency. Medical guide 2004, 8 (68): 36-48.
- Hess CT. When to use hydrocolloid dressing. Nursing 1999; 29.11: 20-23.
- Szewczyk MT, Jawień A, Piotrowicz R. Treatment of venous ulcers. Medical guide 2004, 8 (68): 66-71.
- Szewczyk MT, Jawień A, Piotrowicz R. The use of compression therapy in venous diseases. Medical guide 2004, 8 (68): 58-64.
- Jawień A. Szewczyk MT. (red) Venous leg ulcers. Ed. Your Health. 2005.
- Jawień A. Szewczyk MT. (red) Clinical and nursing aspects of care for patients with venous ulcers. Termedia 2008.
- Szewczyk MT., Mościcka P., Cwajda J. et al Evaluation of the effectiveness of new polyurethane foam dressing in the treatment of heavily exudative venous Ulcers. Acta Angiol. 2007 T.13, 2: 85-93.
- Placek W. Role of substrates and emollients in the prevention and restoration of the epidermal barrier. Aesthetic Dermatology 1999, 4: 174-178.
- Korinko A. Yurick A. Maintaining skin integrity Am J Nurs 1997 (2): 40-44.
- Wojnowska D., Chodorowska G., Juszkiewicz-Borowiec M. Dry skin – pathogenesis, clinic and treatment. Advances in Dermatology and Allergology, 2003, XX, 2: 98-105.
- Szewczyk MT, Jawień A. Recommendations of specialised nursing care of patients with venous leg ulcers. Surgical and Vascular Nursing 2007, 3 (1): 95-129.
Cuvantul “sfarsit” nu inseamna doar finalul, ci si scopul. In poloneza cuvantul “sfarsit” este folosit foarte rar ca scop, fiind asociat mai degraba cu inchiderea unui capitol si inceputul unuia nou si diferit de realitatea actuala. Gandind direct, sfarsitul este un nou inceput, adica schimbare.
Schimbarile sunt adesea asociate cu teama si dificultati temporare, pentru care oamenii nu sunt intotdeauna pregatiti. Nevoia de a depasi zona de comfort provoaca intotdeauna teama de ceea ce se poate intampla.
Daca procedurile fac parte din protocolul medical, schimbarea acestei actiuni pare a fi foarte dificila si nerezonabila, deoarece performanta actuala a procedurilor a fost eficienta si neschimbata timp de multi ani. Cu toate acestea, se intampla adesea ca schimbarea sa implice o serie de consecinte pozitive.
Efectele modificarilor asociate cu introducerea seturilor gata de utilizare si beneficiile rezultate sunt discutate de:
Emilia Zawadzka
Master in asistenta medicala cu specializare in asistenta medicala epidemiologica – Spitalul Regional de Specialitate Dr. Władyslaw Biegański din Grudziądz
Monika Cerkaska
Intervievator MatoNews
Monika Cerkaska: De ce ati ales sa lucrati cu seturi specializate? Este doar o usurare a muncii Centrului de Sterilizare?
 Emilia Zawadzka: Din momentul in care Centrul de sterilizare a inceput sa sustina 11 sali de operatie, am decis sa-l folosim doar pentru sterilizarea intrumentelor. RPentru a usura munca CS, am renuntat la crearea de seturi de pansamente in interiorul spitalului si am decis sa folosim seturi de procedura sterile si seturi chirurgicale. Ma refer produse sterile si gata de utilizare, care include intr-un singur ambalaj pansamente, campuri si alte componente necesare pentru efectuarea unei anumite proceduri. In acest fel, de sterilizarea materialelor se ocupa producatorul, iar CS se poate concentra asupra pregatirii instrumentelor chirurgicale sterile.
Emilia Zawadzka: Din momentul in care Centrul de sterilizare a inceput sa sustina 11 sali de operatie, am decis sa-l folosim doar pentru sterilizarea intrumentelor. RPentru a usura munca CS, am renuntat la crearea de seturi de pansamente in interiorul spitalului si am decis sa folosim seturi de procedura sterile si seturi chirurgicale. Ma refer produse sterile si gata de utilizare, care include intr-un singur ambalaj pansamente, campuri si alte componente necesare pentru efectuarea unei anumite proceduri. In acest fel, de sterilizarea materialelor se ocupa producatorul, iar CS se poate concentra asupra pregatirii instrumentelor chirurgicale sterile.
Datorita acestei decizii a fost usurata si munca asistentelor medicale, in sarcina carora intra pregatirea materialelor pentru seturilor de pansamente. Nu a crescut doar comfortul la locul de munca, ci si siguranta pacientilor. Folosirea unui set special conceput pentru o anumita procedura chirurgicala elimina riscul erorilor si reduce riscul aparitiei complicatiilor. In acelasi timp, s-a redus si timpul necesar pregatirii materialelor pentru operatie, aspect foarte important in situatiile de salvare de vieti.
Utilizarea unui set special conceput pentru o anumita procedura chirurgicala elimina riscul de eroare si minimizeaza riscul complicatiilor.
M.C.: Care a fost feedback-ul medicilor si asistentilor, utilizatorii directi ai acestor seturi gata de utilizare?
E.Z.: Orice modificare sau implementare a unei noi solutii provoaca o anumita ingrijorare in randul celor direct implicati. Asa a fost si in cazul nostru, atat in randul medicilor cat si in cazul asistentilor medicali au existat ingrijorari, dar care au disparut odata cu folosirea seturilor. Cu totii am experiment conditii de munca mai bune si nu ne dorim sa revenim la situatia anterioara. Este mult mai usor si mai sigur deschiderea unui singur set decat deschiderea mai multor pachete in conditii asptice. Deschiderea unui singur pachet reduce posibilitatea contaminarii produselor si a pacientilor cu microorganisme patogene. In procedurile cu risc ridicat de complicatii, siguranta pacientului este cel mai important lucru pentru noi.
M.C.: Care sunt cele mai importante elemente ale unui set?
E.Z.: In primul rand, setul ar trebuie sa fie complet, dar nu exagerat. Elementele nefolosite reprezinta risipa, pentru care trebuie platit. Cele mai importante sunt elementele de baza, care la nevoie, pot fi completate cu materiale sterile. In cazul unei urgente, aunci cand timpul ne preseaza, este important ca setul sa contina tot ce este necesar pentru efectuarea procedurii.
Un avantaj important al setului este faptul ca aranjarea elementelor obliga la executarea unor pasi, de exemplu mai intai se acopera masa instrumentelor, astfel campul OP este dezinfectat si securizat in mod corect. Acestea sunt proceduri care sunt urmate intotdeauna, iar ordinea executarii lor au un impact mare asupra sigurantei procedurii.
M.C.: Dar obisnuinta oamenilor? Nu induce aceasta rezistenta la utilizarea dispozitivelor medicale intr-o astfel de forma?
E.Z.: Nu ar trebui sa existe conflict de interese atata timp cat procedura se desfasoara intr-un mod sigur, iar obisnuinta ar trebui sa asigure in primul rand siguranta pacientului.
Vorbind despre siguranta, trebuie sa ne gandim si la siguranta juridica, atunci cand un pacient poate reclama spitalul. Pacientii devin din ce in ce mai constienti de drepturile lor, relatiile dintre pacient si spital pot escalada usor in evenimente media, iar fiecare proces castigat genereaza alta reclamatie. Prin urmare este foarte important sa existe dovezi ca toate procedurile aplicate in tratarea pacientului sunt efectuate intr-un mod sigur. Dosarele medicale reprezinta dovada in acest caz, fiind facilitate de o eticheta TAG, adica autocolante care pot fi lipite in istoricul medical al pacientului si documentatia din sala de operatii.
M.C.: Care argumente credeti ca sunt subliniate de managerul spitalului?
E.Z.: Siguranta epidemiologica si costurile. Reducerea costurilor si, bineinteles, pretul stabilit este foarte important, iar pentru director/ manager transparenta costurilor. Pretul setului reprezinta costul real al sectiei pentru procedura efectuata. Vorbim despre un raport simplu: numarul de seturi este egal cu numarul de proceduri efectuate. In acest caz eliminam asa numitele costruri ascunse si limitam posibilitatea manioularii costurilor procedurilor individuale.
M.C.: Aspectul economic este un argument foarte important. Ce parere aveti de conditiile de munca in sectie? Se schimba?
E.Z.: Bineinteles. Volumul de munca al asistentilor medicali este unul foarte mare, iar odata cu introducerea seturilor gata pregatite, acestia au mai mult timp pentru a se pot ocupa de pacienti.
In plus, utilizarea seturilor eficientizeaza logistica in interiorul spitalului. Produsele sunt transportate mai usor si mai sigur.
M.C.: Va multumesc foarte mult pentru timpul acordat.
Spitalul Regional de Specialitate Dr. Wladislaw Bieganski are 40 de sectii, cu 1050 de paturi si 53 de ambulatorii de specialitate. Blocul operator modern dispune de 11 sali de operatie sustinute de un Centru de Sterilizare (CS). Datorita usurarii functionarii CS, spitalul a schimbat complet modul de abordare a achizitiilor de produse cu o utilizare mai mare a seturilor de procedura gata pregatite si a seturilor chirurgicale facand si tranzitia de la produse reutilizabile la cele de unica folosinta.
Prin programul Fonndului European de Dezvoltare Regiomala, spitalul a accesat fonduri pentru achizitia de ambulante noi cu echipamente, pentru construirea unuia dintre cele mai mari heliporturi din Polonia, dar si pentru achizitia unei game largi de echipamente medicale, utilizate in tratarea pacientilor din noua clinica.
Utilizarea seturilor chirurgicale mari in blocul operator al Spitalului Provincial de Specialitate Nicolaus Copernicuz din Lodz sunt discutate cu:
Sylwia Dąbrowska
Asistent sef adjunct al blocului operator – Spitalul Provincial de Specialitate din Łódź
Monika Cerkaska
Intervievator MatoNews
Monika Cerkaska.: Ce v-a determinat sa folositi seturi gata pregatite?
Sylwia Dąbrowska: Decizia de a introduce utilizarea seturilor chirurgicale de unica folosinta in salile de operatii a coincis cu renovarea blocului operator. Inainte de renovare, in blocul operator exista si o unitate de sterilizare unde, pe langa nevoile curente, erau pregatite si seturi din materiale nesterile, ce erau sterilizate ulterior. Dupa renovarea blocului operator a fost inchisa unitatea de sterilizare, iar astazi spitalul are doar un punct de livrare-primire, care se ocupa de logistica, in special pentru instrumente si echipamente medicale. Datorita unei astfel de decizii, am inceput sa folosim la un moment dat produse de unica folosinta, cum ar fi campurile chirurgicale, halate si seturi chirurgicale sau de procedura.
TRenovarea blocului operator a dus si la micsorarea spatiului de depozitare, prin urmare nu ne-am mai permis stocarea materialelor nesterile deoarece ocupau foarte mult spatiu. In acest moment folosim un numar foarte mare de implanturi, care pot fi depozitate in sala de operatie. Materialele pentru pansamente sunt depozitate in afara salii de operatie si este mult mai practic sa folosim seturi gata pregatite. Aceasta abordare organizationala reduce spatiul de stocare al materialelor, dar creste spatiul alocat pacientilor. Acest lucru are legatura, desigur, cu bugetul.
Setul poate fi deschis printr-o singura miscare, fiecare set este personalizat in functie de proceduri si contine o eticheta ce permite transferul informatiilor catre dosarul pacientului, acest lucru reduce timpul alocat pregatirii pentru operatie si permite personalului medical sa se concentreze asupra pacientului.
M.C.: Ne-ati vorbit despre siguranta. Este acesta unul dintre principalele motive pentru care ati decis sa folositi seturi gata pregatite?
S.D.: Desigur, si este pentru spital ca ansamblu. Acesta este un argument foarte puternic atat pentru manager, cat si pentru personalul epidemiologic deoarece responsabilitatea sterilitatii ravine producatorului, iar utilizarea seturilor gata pregatite reduce numarul infectiilor intraspitalicesti. Este foarte important si pentru noi, ca personal medical. Este mai sigura deschiderea unui singur ambalaj decat deschidere mai multor ambalaje individuale de produse necesare pentru a finaliza procedura. Un element foarte important si sigur este eticheta detasabila, care elimina eroare ce ar putea fi comisa la transcrierea datelor in documentatia pacientului, fiind transferat un singur autocolant cu un cod de produs si valabilitatea. Codul produsului identifica continutul complet al pachetului, nefiind necesara o alta eticheta mai detaliata. La o cantitate foarte mare de materiale consumate si avand un spatiu limitat in documentatie, dimensiunea etichetei este adecvata.
Un alt avantaj al utilizarii seturilor este imbunatatirea conditiilor de munca. Deschiderea setului dintr-o singura miscare, setul este personalizat pentru o anumita procedura si eticheta ce permite transferul informatiilor catre documentatie au redus considerabil timpul necesar pregatirii pentru operatie. Acest lucru permite personalului medical sa se concentreze mai mult asupra pacientului, un aspect deosebit de important intr-o situatie in care, de exemplu, la garda functioneaza doar trei sali de operatii si exista un numar limitat de asistenti medicali care sa lucreze in sectie. Utilizarea produsului finit permite o munca mai usoara pentru tot personalul aflat de serviciu in blocul operator. Desigur, confortul utilizarii seturilor este experimentat nu numai in situatii de urgenta, ci si in munca noastra zilnica. Reducem la minim durata procedurii, care se traduce prin economii individuale, adica: consum mai mic de aparate de aer conditionat si energie, anestezie mai scurta, timp de lucru mai scurt al unui chirurg, anestezist si asistente medicale. Minimizarea timpului dedicat pregatirii pentru o interventie chirurgicala, combinata cu munca eficienta in echipa face ca performanta procedurii sa fie mai rapida si mai ieftina.
M.C.: Costul este încă de discutat, dar apare o alta întrebare. Inteleg corect ca lucrul cu seturile creste eficienta salii de operatie?
S.D.: Cu siguranta da. In plus fata de seturile mentionate, calitatea inalta a dezinfectantilor care permit o rotatie foarte rapida a pacientilor in sala de operatie contribuie la imbunatatirea eficientei. Din experienta spitalului nostru pot spune ca, pana de curand, am efectuat zilnic patru proceduri de exemplu strumectomie. Astazi putem efectua cinci operatii si ne ramane ceva timp de rezerva. Acest lucru arata eficienta si sincronizarea echipei, precum si un timp mai scurt dedicat pregatirii pentru o interventie chirurgicala. Acest lucru se observa cel mai mult in timpul analizei productivitatii blocului operator timp de o luna sau un an.
M.C.: O alta intrebare despre deseuri. Putem presupune ca s-a redus cantitatea deseurilor?
S.D.: Depinde. In general, cantitatea deseurilor medicale provenite din blocul operator creste. Acest lucru se intampla in toate unitatile medicale care utilizeaza produse de unica folosinta, cum ar fi campuri OP de unica folosinta, dispozitive medicate, halate etc. Cu toate acestea, cantitatea deseurilor, in cazul ambalajelor unitare ale produselor utilizate in timpul tratamentului, scade cu siguranta si este limitata la cateva, si nu asa cum a fost o data – o multime sau chiar zeci.
M.C.: Deci, cum se modifica costurile unei proceduri dupa implementarea seturilor de unica folosinta?
S.D.: Nu ma indoiesc ca aceasta solutie este mult mai profitabila pentru spital, deoarece avem un set finit si adaptat nevoilor noastre, sterilizat si livrat. Completarea componentelor in interiorul spitaului in realitatea noastra ar implica o functie in plus, ceea ce inseamna cresterea costului procedurii. Cea mai buna si cea mai avansat solutie sunt seturile dedicate pentru o anumita procedura medicala. Acest lucru reduce nu doar cantitatea de pansamente folosite, dar in aceste seturi puteti gasi campuri OP, husa pentru masa Mayo, huse pentru echipamente si cabluri, organizatoare pentru echipamenlete utilizate in timpul unei interventii chirurgicale. In acest caz costul procedurii chirurgicale poate fi contabilizat foarte usor, numarul procedurilor realizate este egal cu numarul seturilor utilizate.
M.C.: Va multumesc foarte mult pentru timpul acordat.
Spitalul Provincial de Specialitate Nicolaus Copernicus are o structura complexa: Spitalul de Specialitate, Centrul Regional de Oncologie, Centrul de Pediatrie Dr. Janusz Korczak, Grup de Clinici si Clinici de Specialitate, precum si Departament de Diagnosticare.
Cel mai mare succes pentru spital a fost crearea Centrului de Transplant de Maduva Osoasa administrat de o echipa specializata, cu personal stiintific si tehnic experimentat si crearea unui Departament de Urgenta al Spitalului ce dispune de un heliport si care formeaza o unitate functionala ce garanteaza salvarea rapida in situatii care pun viata in pericol.
In prezent, spitalul asigura diagnostic si tratament complet la cel mai inalt nivel, oferind astfel conditii pentru recuperarea mai rapida a pacientilor.
In spital exista, de asemenea, 12 asociatii si fundatii care sprijina, printre altele, pacientii cu cancer, leucemie, hemofilie, boli reumatice, transplant de inima si multe altele.
Infectiile nosocomiale reprezinta o problema majora in medicina moderna. Infectia inseamna o greseala in tratament si aparitia complicatiilor. Cele mai frecvente probleme asociate cu infectiile sunt absenta comportamentului aseptic in locul unde se efectueaza procedura medicala, diagnosticarea tarzie a infectiei sau tratamentul necorespunzator. Toate aceste aspecte – prevenirea, diagnosticarea si tratamentul – trebuie tratate in mod corespunzator, intr-un spital.
Din ce in ce mai multe spitale decid sa obtina un cerficat ISO, astfel se ajunge la dezvoltarea procedurilor pentru toate fazele ale tratamentului pacientilor. In acest fel, se reduce numarul de infectii. Mai mult, de la an la an creste si gradul de constientizare, privind aceasta problema, al personalului medical.
Problema infectiilor nosocomiale este o provocare si pentru producatorii dispozitivelor medicale, folosite in diferite proceduri in instutiile medicale.
Raspunsul la nevoile de siguranta ale tratamentului sunt produsele Matoset , ce combina functionalitatea cu economia. Cu alte cuvinte, setul individual Matoset este conceput pentru o anume procedura medicala, si elementele acestuia sunt aranjate intr-o anumita ordine, in asa fel incat procedura se va efectuta in conformitate cu principiile aseptice. Aranjamentul structural si compozitia atent selectionata garanteaza siguranta, sunt avantajoase si economisesc timp.
Interviu:
Monika Cerkaska – Manager Produse TZMO
Katarzyna Moś – Masterat in ingrijire medicala cu specializare in ingrijirea epidemiologica
M.C. In ce situatii utilizarea seturilor sterile Matoset a functionat cel mai bine?
K. M. Folosim produsele Matoset, in special, in salile de tratament, unde se efectueaza proceduri medicale minore, cum ar fi scoaterea firelor de sutura sau schimbarea pansamentului. Folosind seturile sterile, stiu sigur ca am pregatite toate materialele necesare si in cateva minute pot efectua o procedura minora. Seturile gata de folosit sunt indispensabile, mereu langa pacient cand sunt transportati si cand efectuarea unei proceduri nu este posibila in sala de tratament.
M.C. Si in situatiile cand trebuie schimbat pansamentul la domiciliul pacientului?
K. M. Exact. Cadrul medical va aprecia cu siguranta confortul datorat utilizarii seturilor. Intodeauna toate materialele necesare sunt pregatite, si fiecare pacient are o idee despre tratamentul individual si garantia sigurantei din moment ce setul este conceput special pentru el.
M.C. Deci este mult usor de lucrat cu seturile?
K. M. Da, este mai usor deoarece imbunatatesc cursul unei proceduri medicale, dar de asemenea multumita lor interventia este mult mai sigura. Aranjamentul elementelor determina ordinea in care se vor efectua actiunile. Nu putem omite nici un articol cum ar fi manusile, ce sunt plasate deasuprea, si dupa punerea lor este posibila folosirea componentelor sterile. Astfel riscul de infectii este redus, si acest lucru este important atat pentru noi cat si pentru pacient. Procesul de documentatie este facilitat datorita etichetelor autoadezive cu informatii despre produs, pe care le putem pune in fisa pacientului.
M.C. In concluzie, putem spune ca seturile garanteaza un mediu aseptic indiferent de locul unde se efectueaza procedura?
K. M. Da, putem spune. Pacientul nu se afla, intotdeauna, in locul unde este posibila schimbarea pansamentului in siguranta. Matoset permite acest lucru, si astfel se reduce timpul de pregatire al procedurii si se faciliteaza organizarea operatiei.
M.C. La final trebuie sa intreb – care sunt costurile?
K. M. Utilizarea unui set complet dedicat unei anumite proceduri elimina nevoia deschiderii altor produse ambalate individual, si acest lucru se vede in costurile procedurii. Cand deschizi mai multe pachete, creste posibilitatea contaminarii materialelor sterile. In plus, prin utilizarea unui set – toate componentele sunt folosite in mod deliberat. Utilizarea rationala a produselor de ingrijire reduce costurile de achizitie. Pa langa asta, personalul medical nu mai trebuie sa aloce timp alegerii pansamentelor potrivite pentru procedura. In concluzie, as vrea sa adaug cateva cuvinte despre seturile cateter si seturile pentru dezinfectia campului operator, ce pot fi folosite cu succes in camerele de primiri urgente, si nu numai. In situatiile unde timpul conteaza, nu suntem intotdeauna in stare sa acordam atentie deplina regulile aseptice, a caror lipsa – dupa cum bine stii – duce la complicatii si poate fi cauza unei spitalizari prelungite. Un pacient care se afla intr-o situatie ce ii pune viata in pericol necesita multiple interventii in acelasi timp. Riscul de infectie este mai mare in timpul unei interventii de urgenta decat intr-una planificata. Prin urmare, utilizarea seturilor gata de folosit Matoset, cum ar fi setul cateter ajuta la aplicarea conditiilor aseptice. Un set contine toate componentele necesare, inclusiv un cateter de marime potrivita, si permite reducerea actiunilor inutile la minimum. Acestea se aplica si in cazul setului pentru dezinfectarea campului operator, care este folosit pe deplin in timpul interventiilor medicale de urgenta. In timpul unei resuscitari este, de obicei, necesara aplicarea unui electrod endovascular sau efectuarea unei punctii in vena subclaviculara. Avand setul complet pentru dezinfectie, pregatirea pacientului pentru procedura dureaza mai putin. Este important sa salvam pacientul fara a-l supune unui risc suplimentar care, dupa o resuscitare de succes, ar putea duce la complicatii nedorite. Salvam pacientul si ii „dam” si o infectie si spitalizare extinsa. Starea de urgenta trece, pacientul va necesita tratament pentru complicatiile rezultate in urma nerespectarii principiilor aseptice de baza, iar acest lucru poate fi evitat prin utilizarea seturilor Matoset.
M.C. Multumesc foarte mult pentru timpul acordat.
Anna Rogalewska, Patrycja Judycka
Toruńskie Zakłady Materiałów Opatrunkowych SA
Tendinte in evolutia pansamentelor pentru rani
De la plante si frunze, la tifon si bandaj, pana la pansamente de specialitate, utilizarea pansamentului pentru rani evolueaza de zeci de mii de ani. De peste 60 de ani, Toruńskie Zakłady Materiałów Opatrunkowych (TZMO) livreaza produse in tendinte in ceea ce priveste pansamentul ranilor. De-a lungul anilor, am adus modificari gamei noastre de pansamente si a modului in care le producem, pastrand constanta calitatea inalta a produselor, ce indeplinesc cele mai riguroase standarde de siguranta. Matopat, gama de produse medicale fabricate de TZMO, a fost intotdeauna un simbol al calitatii, inovatiei si biocompatibilitatii.
De ce ar trebui sa tina cont pacientii in alegerea pansamentului potrivit?
In primul rand, trebuie tinut cont de tipul de rana, pentru ca ranile diferite se vindeca diferit. Veti avea nevoie de un pansament diferit pentru o rana chirurgicala (astfel de rani trebuie bandajate cu precizie, in mod steril, de personal medical calificat si intr-un loc adecvat), unul diferit pentru o noua rana post-traumatica si altul pentru ranile greu de vindecat, cu pierderi mari de tesut. Odata ce ati identificat tipul de rana, aveti nevoie de un pansament care, nu doar ca va reduce riscul de infectie si va oferi un timp si o eficacitate optime de vindecare, dar va ajuta si pacientul sa de dimta mai confortabil. A existat o tendinta vizibila in utilizarea pansamentelor profesionale: in trecut acestea erau folsoite doar in spitale, de catre personalul medical, dar acum isi gasesc loc in farmacii, putand fi folosite astazi de catre pacienti, acasa.
Proprietatile pansamentelor de specialitate pentru rani
Pentru o taietura mica sau o zgarietura este suficient un plasture curat aplicat pe zona afectata pana ce se formeaza crusta si rana se vindeca. Totusi, in cazul ranilor mai grave, cum ar fi cele chirurgicale, este recomandat sa folositi pansamentede specialitate precum cele folosite in spital. Pansamentele chirurgicale de specialitate sunt sterile, absorbante si flexible, iar adezivul mentine pansamentul strans pe zona afectata, astfel incat rana sa nu fie contaminata. In acelasi timp, materialul absorbant trebuie protejat suficient pentru a nu permite contactul direct al pansamentului cu suprafata plagii sau cu suturile chirurgicale. Pansamentele de specialitate permit pielii sa respire.
 Fixopore S si Fixopore F sunt exemple de pansamente de specialitate pentru rani chirurgicale. Primul este fabricat din netesut moale si se adapteaza perfect pe corp, chair si in zonele mai greu accesibile, fara a limita miscarea pacientului. Un pansament fabricat din netesut este pansamentul de baza folosit in spitale pentru ranile chirurgicale. Acest pansament are un strat special, neted, din material absorbant ce nu adera pe rana sau sutura si permite schimbarea pansamentului intr-un mod sigur si nedureros, fara a deteriora partea absorbanta. Adezivul pansamentului este hipoalergenic. Cel de-al doilea produs, Fixopore F, este fabricat din folie subtire de poliuretan, ce protejeaza rana impotriva umezelii. Acest lucru permite pacientului sa-si desfasoare avctivitatile zilnice, fara a fi necesara schimbarea frecventa a pansamentului si fara riscul de a infecta rana. Pentru a beneficia de proprietatile pansamentelor moderne pentru rani, acestea trebuie folosite conform instructiunilor de utilizare.
Fixopore S si Fixopore F sunt exemple de pansamente de specialitate pentru rani chirurgicale. Primul este fabricat din netesut moale si se adapteaza perfect pe corp, chair si in zonele mai greu accesibile, fara a limita miscarea pacientului. Un pansament fabricat din netesut este pansamentul de baza folosit in spitale pentru ranile chirurgicale. Acest pansament are un strat special, neted, din material absorbant ce nu adera pe rana sau sutura si permite schimbarea pansamentului intr-un mod sigur si nedureros, fara a deteriora partea absorbanta. Adezivul pansamentului este hipoalergenic. Cel de-al doilea produs, Fixopore F, este fabricat din folie subtire de poliuretan, ce protejeaza rana impotriva umezelii. Acest lucru permite pacientului sa-si desfasoare avctivitatile zilnice, fara a fi necesara schimbarea frecventa a pansamentului si fara riscul de a infecta rana. Pentru a beneficia de proprietatile pansamentelor moderne pentru rani, acestea trebuie folosite conform instructiunilor de utilizare.
Educarea pacientilor
Rolul unui farmacist nu este doar de a indruma pacientii in alegerea pansamentului potrivit, dar si de a-i educa cu privire la necesitatea ingrijirii corespunzatoarea a ranilor. Curatarea ranilor si schimbarile corecte ale pansamentului sunt esentiale si, in afara de alegerea pansamentului, vor ajuta ca procesul de vindecare al ranii sa fie unul rapid si fara complicatii. O regula generala in vindecarea profesionala a ranilor este ca schimbarile pansamentului sa fie cat mai rare, in functie de timpul de utilizare recomandat pentru pansament, si cat des posibil, in functie de aspectul plagii si de starea pansamentului.
Pentru mai multe informatii despre pansamente de specialitate pentru diferite tipuri de rani, va rugam sa vizitati site-ul matopat.ro.
Cauze
Sindromul piciorului diabetic reprezinta leziunile aparute la extremitatile inferioare, in cazul pacientilor cu diabet.
Cauzele sindromului piciorului diabetic sunt afectiunile vaselor de sange (ischemie) si deteriorarea nervilor(neuropatie). Deteriorarea vascularizarii si inervatiei la pacientii diabetici, de obicei, progreseaza simultan, dar numai una dintre aceste afectiuni este dominanta. Factorul dominant determina tipul sindromului piciorului diabetic si astfel putem distinge: sindromul piciorului diabetic ischemic sau sindromul piciorului diabetic neuropatic
Imagine: sindromul piciorului diabetic – clasificarea dupa factorul dominant
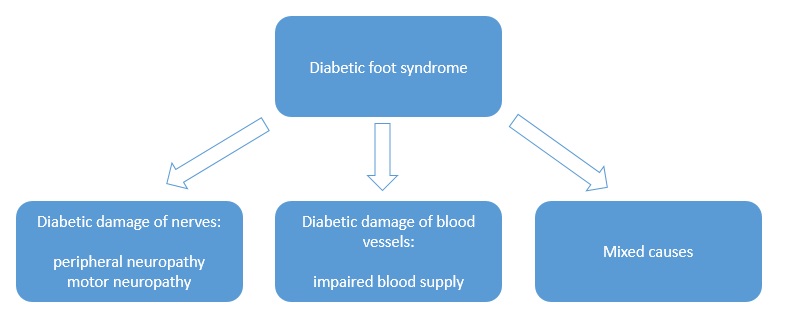
Neuropatia periferica (senzitiva) – este una dintre complicatiile hiperglicemiei prelungite si afecteaza proiectile nervilor somatici si autonomi, din ambele picioare. Pacientul are sensibiliate redusa la durere si la temperatura, nu simte durere in urma ranirii sau compresiei, astfel pielea sufera leziuni si se formeaza ulcere. Acestea, de obicei, nu sunt observate din timp si sunt tratate destul de tarziu. Ulcerele depistate tarziu, sunt deja intr-o faza avansata pentru a fi tratate cu succes.
Neuropatia motorie cauzeaza atrofia musculaturii si tendoanelor piciorului si, inevitabil, deteriorarea articulatiilor. Acestea duc la formarea calusul plantar. Faza finala este deformarea piciorului.
Angiopatia(leziuni ale vaselor de sange) – tulburarile circulatorii reprezinta fluxul anormal de sange din picioare, in special in artera tibiala si artera fibulara. Diabetul netinut sub control favorizeaza dezvoltarea bolilor arteriale. Controlul nivelului de glucoza din sange este una dintre metodele de prevenire, precum si o conditie prestabilita pentru inceperea procesului de vindecare a leziunii.
Astfel, putem distinge:
- ulcere neuropatice, ce constitue doua treimi dintre ulcerele piciorului diabetic
- ulcere angiopate (~ 10%)
- ulcere mixte (~ 25%)
Grupuri de risc
-
- Persoanele cu diabet zaharat.
- Persoanele cu diabet nediagnosticat!
Aceasta boala afectecteaza, in general, persoanele cu diabet de tip 2 (non-insulino-dependent).
Sindromul piciorului diabetic este prezent la aproximativ 20% dintre pacietii spitalizati din cauza diabetului si este cauza a 50% dintre amputarile efectuate in salile de operatii.
Simptome
Piciorul diabetic neuropatic
Simptomele predominante sunt:
- pierderea sensibilitatii tactile, la durere si la temperatura
Pacientul nu mai percepe durerea in urma unei taieturi, arsuri, prezentei unui obiect strain in pantofi si nu il mai deranjeaza pantofii incomozi. Insensibilatatea la durere este cauza formarii ulcerelor pe talpa piciorului. Piciorul diabetic neuropatic este cald, cu flux sangvin scazut in artere, dar articulatiile piciorului si oasele sunt deformate.
La unii pacienti, afectiunile apar in articulatii si se formeaza prin distrugerea graduala a articulatiilor mici ale piciorului, ce duce la deformarea considerabila a piciorului. Atunci este necesara purtarea incaltamintei speciale, facute pe comanda individuala. Purtarea pantofilor nepotriviti duce, frecvent, la formarea ulcerelor.
Sindromul piciorului diabetic ischemic – angiopatic
Simptomele predominante sunt:
- sensibilitate crescuta la durere
Simptomele principale sunt: intensificarea durerii in special pe timpul noptii, acompaniata, de obicei, de crampe musculare, furnicaturi sau amorteala.
In functie de nivelul stenozei si ocluziei arterelor din membrul inferior, necroza poate aparea in diferite zone ale piciorului.
Cea mai severa forma a bolii este inchiderea arterelor mari din membrul inferior, deasupra genunchiului. Acest lucru cauzeaza aparitia tesutul necrotic in picior, si cateodata si in membrul inferior. Necroza afecteaza, in special, degetele de la picior. Piciorul diabetic ischemic este caracterizat prin circulatia sangelui scazuta in membrul inferior.
Sindromul piciorului diabetic netratat duce la amputarea piciorului.
Localizare
La pacientii cu neuropatie diabetica, ulcerele sunt localizate, in special, in zonele cu raniri repetate si, in general, afecteaza suprafata plantara a piciorului din jurul osului metatarsian, calcaiului si degetelor de la picior. De obicei ulcerele neuropatic nu sunt dureroase.
Din cauza neuroartropatiei, piciorul este deformat intr-un mod caracteristic – degete in „gheara”, degete ciocan, schimbarea mersului si formarea in exces a calusului(bataturi), ce duce la rani nevindecabile si ulcere.
In cazul piciorului diabetic ischemic, hipoxia cronica duce la inceperea alterarii piciorului – umflaturi, apar ulcere si crapaturi, unghiile se deformeaza, tesutul moale dispare si intreg piciorul devine albastru.
Tratament
A
Persoana competenta pentru a prescrie tratamentul, trebuie sa fie specialist in diabet, chirurgie (inclusiv chirurgie vasculara) si ortopedie. Asistentele medicale participa activ la tratament, pe durata terapiei. Cel mai important lucru este pastrarea nivelului de zahar din sange in limitele optime fiziologice.
Tratamentul este atat cauzal cat si local.
Ranile sunt debridate chirurgical, vasele de sange ingustate se deblocheaza, grefele vasculare sunt folosite pentru a permite ocolirea arterelor infundate si astfel se imbunatateste circulatia sangvina in picior. Impreuna cu tratamentul chirurgical, este controlat nivelul zaharului din sange si sunt administrate medicamentele necesare. Pe langa insulina si antibiotice, pacientului i se administrarea medicamente ce imbunatatesc circulatia sangelui in membre si reduc vascozitatea sangelui. In acest mod sunt accesate structurile ischemice, ranile se vindeca si se cicatrizeaza mai usor. De asemenea este recomandata o dieta corespunzatoare.
Prevenire
Factorii esentiali in prevenirea dezvoltarii piciorului diabetic sunt tratamentul adecvat pentru diabet, controlul si mentinerea unui nivel normal de zahar in sange.
Dupa diagnosticarea diabetului, pacientul ar trebui:
- sa renunte la fumat
- sa aiba grija de picioare
- sa controleze sistematic circulatia si inervatia de la nivelul picioarelor
Daca exista leziuni la nivelul piciorului, interventia, din timp, a doctorului duce la prevenirea amputarii membrului inferior.
Ingrijirea picioarelor de zi cu zi:
- examinarea zilnica – controlarea fluxului sangvin si a sensibilitatii, spalarea cu apa calda (nu fierbinte), uscarea usoara si delicata – in special in zonele dintre degete
- ingrijirea unghiilor – taierea regulata (dar nu prea scurt)
- alegerea pantofilor adecvati – suficienti de lati, marimea potrivita (pacientii cu neuropatie, din cauza lipsei sensibilitatii au tendinta de a alege pantofi nepotriviti, cu o masura mai mica decat poarta de obicei), cu toc mic si lat, se recomanda pantofii cu siret
- inainte de a se incalta, pacientul ar trebui sa verifice daca in interiorul pantofilor nu sunt obiecte ascutite sau cusaturi in relief
- a se evita sosetele din materiale elastice care strang piciorul sau sintetice (sosetele prea stranse pot afecta circulatia sangelui) – sunt recomandate sosete din bumbac 100%
- protejarea piciorului impotriva: inmuierii, exercitiilor fizice si a incalzirii (de ex. folosirea paturii electrice)
- a se evita folosirea unguentelor pe bataturi – decat daca sunt recomandare de catre medic
In cazul observarii schimbarilor la nivelul picioarelor, cum ar fi umflarea, schimbarea culorii, pierderea sensibilitatii, a se consulta, cat mai curand, medicul.
Chiar si taieturile minore, pielea crapata si ranile trebuie intotdeauna protejate cu pansamente sterile si aratate medicului in timpul vizitelor medicale. Daca nu exista un progres vizibil in procesul de vindecare, este recomandata consultarea de urgenta a medicului.
Sala de operatie, un loc special din blocul operator si din intreg spitalul, trebuie sa fie in conformitate cu conditiile privind siguranta pacientului si a personalului medical – pentru efectuarea unei operatii. In sala de operatie trebuie mentinut un regim strict de igiena, pentru a nu deveni un loc unde un pacient se poate infecta. Prin urmare, personalul medical din sala de operatie trebuie sa mentina o disciplina specifica, sa aiba cunostiinte de specialitate si abilitati relevante.
Blocurile operatorii contemporane au sali de operatie cu aparate de aer conditionat, eliminand astfel nevoia montarii radiatoarelor. Lispa ferestrelor restrictioneaza accesul agentilor poluanti din aer (in special bacterii si fungi).
Toate conditiile necesare pentru efectuarea, in siguranta, a unei interventii chirurgicale, trebuie create respectand principiile asepsiei. Dispunerea salilor, ce formeaza blocul operator, ar trebui sa fie pe zone (murdar, curat si steril) si sa impuna miscarea, intr-o singura directie, a personalului medical, a pacientilor si a materialelor sterile. Pentru a asigura efectuarea procedurii in conditii de siguranta, ar trebui sa se acorde atentie tuturor etapelor, incepand cu pregatirea materialelor necesare pentru procedura.
De exemplu pregatirea pacientului, in mod corespunzator, pentru artroscopia genunchiului folosind componentele unui set specializat.
Toate elementele utilizate apartin setului pentru interventii chirurcigale Matoset (in acest caz setul de artroscopie genunchi).
INCEPUTUL PROCEDURII

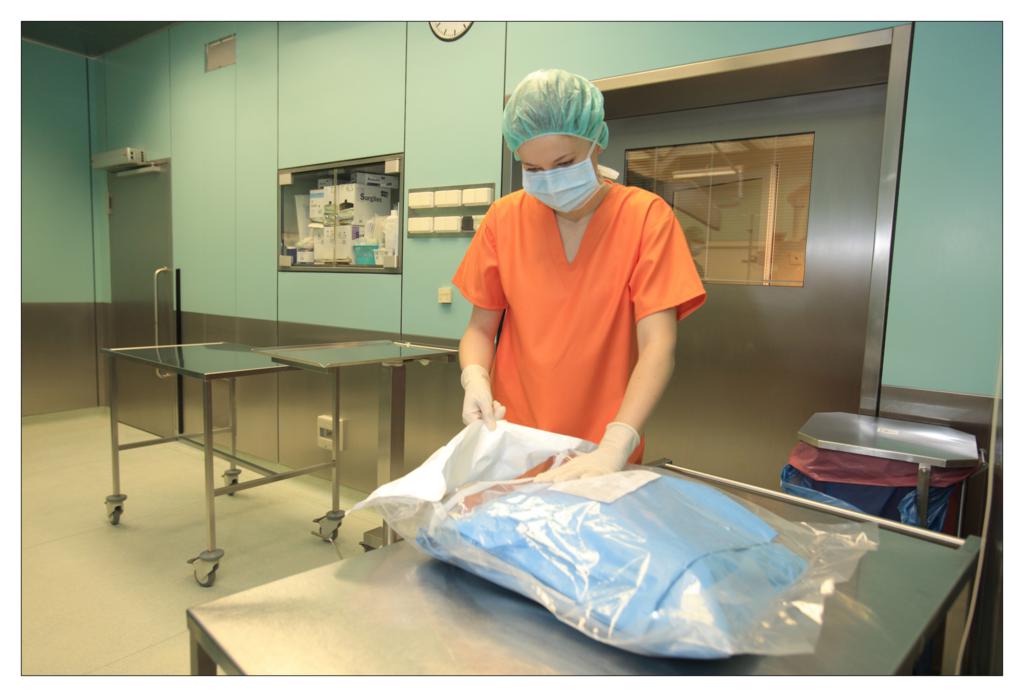
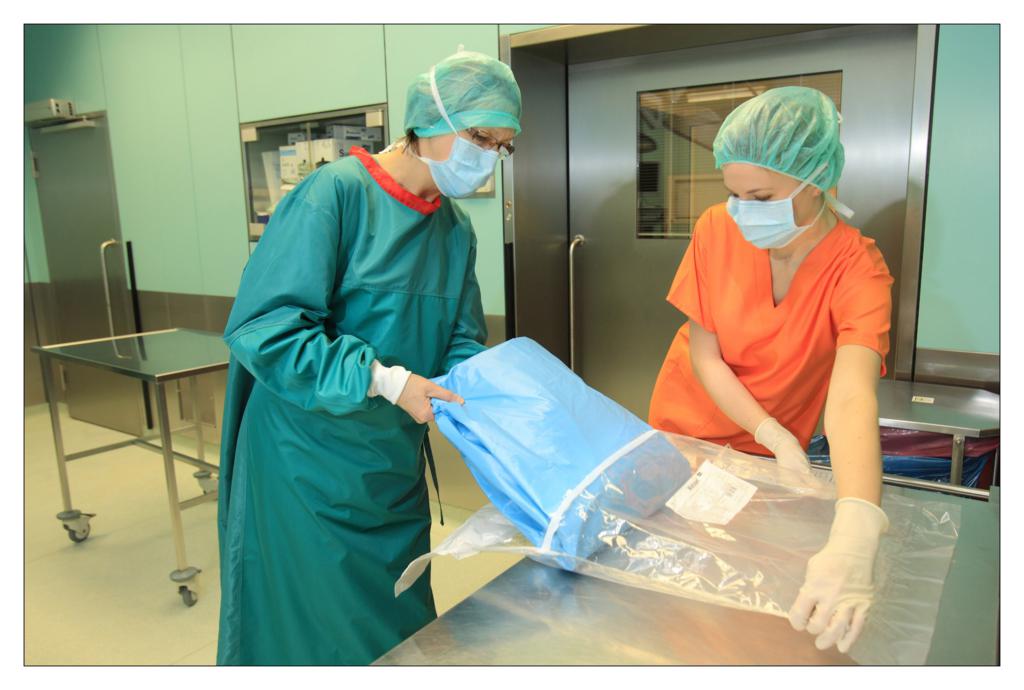
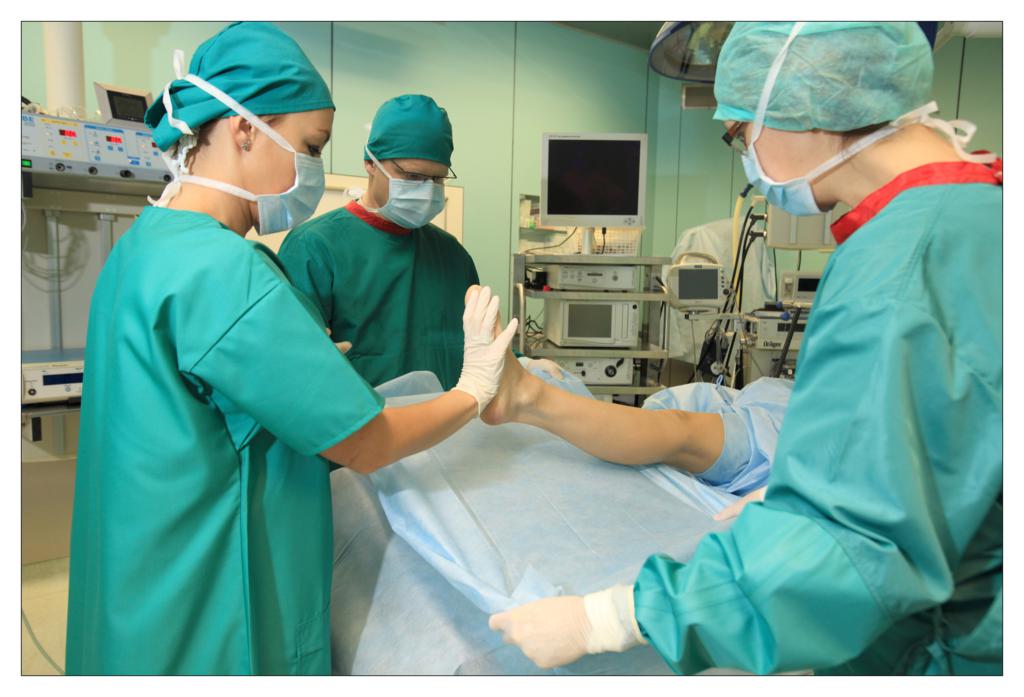
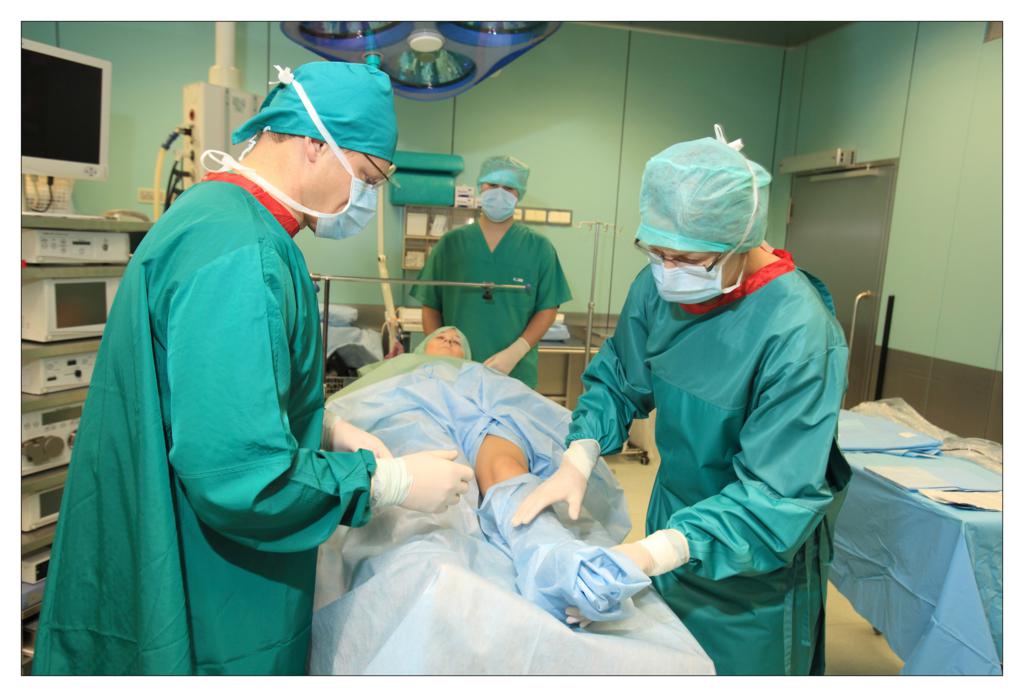
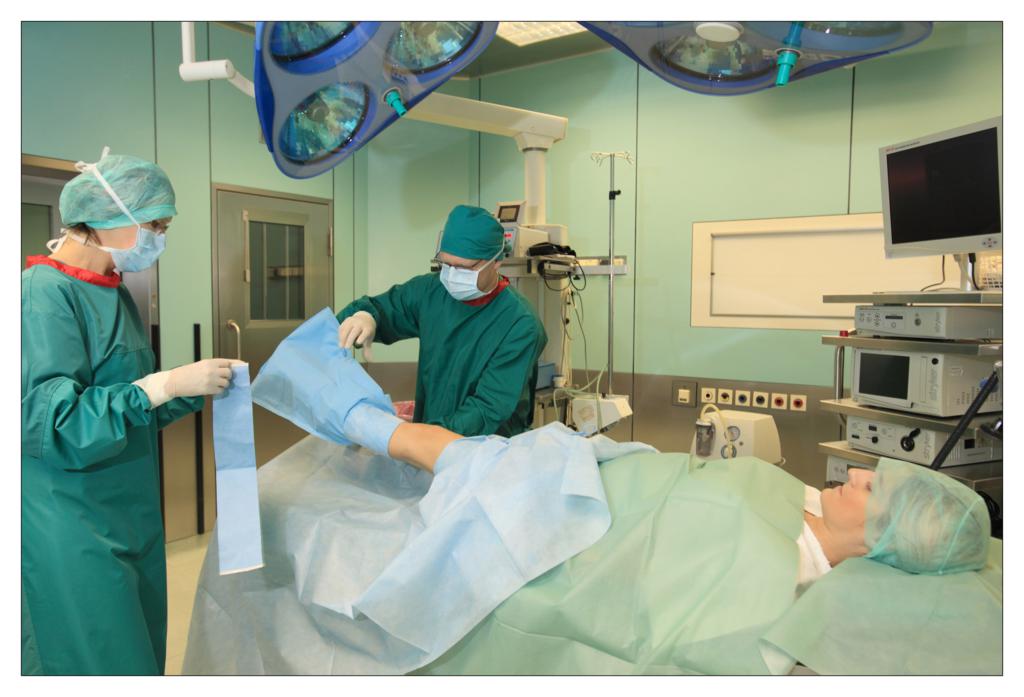
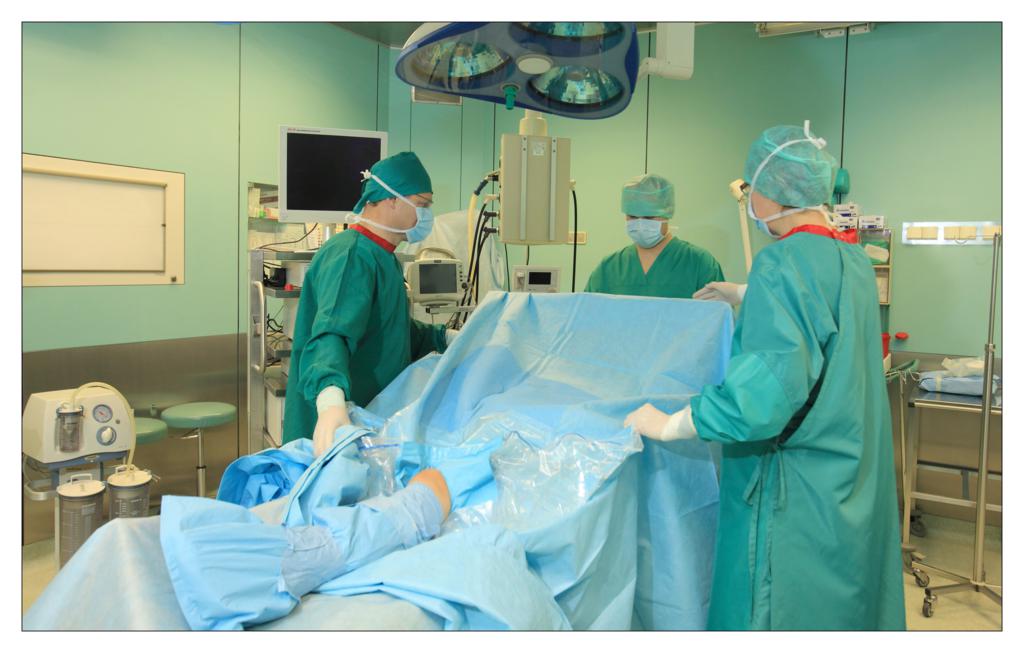
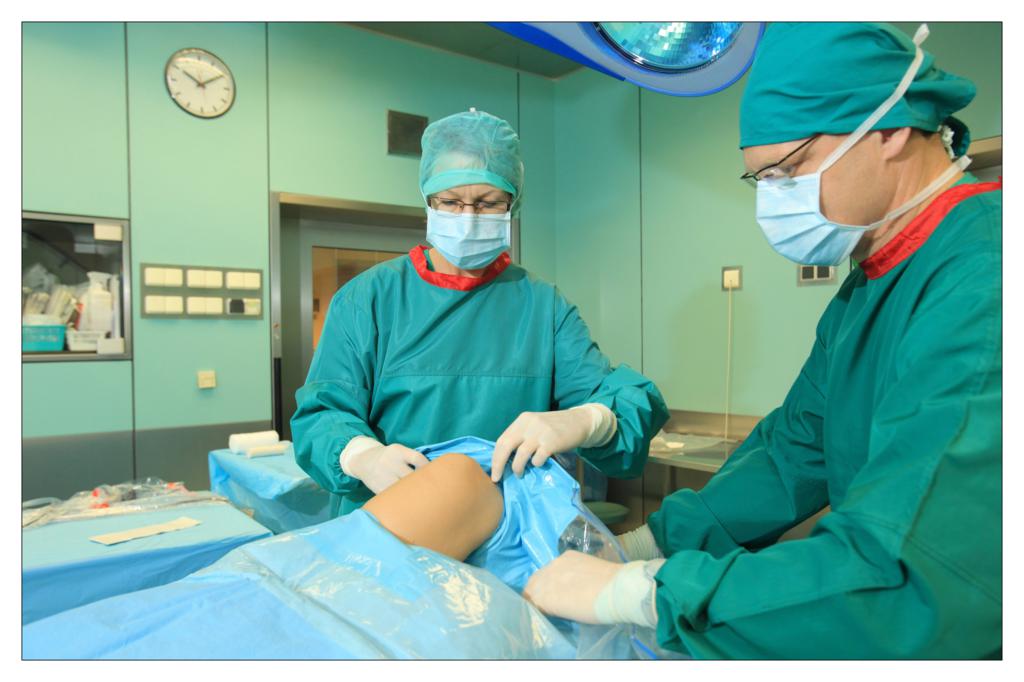
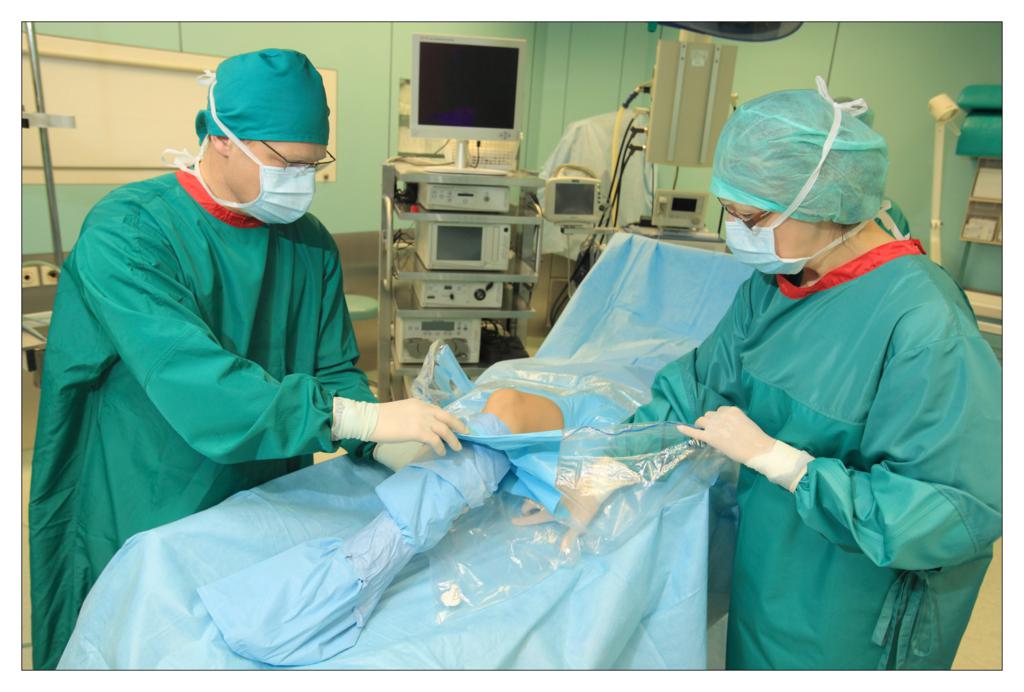
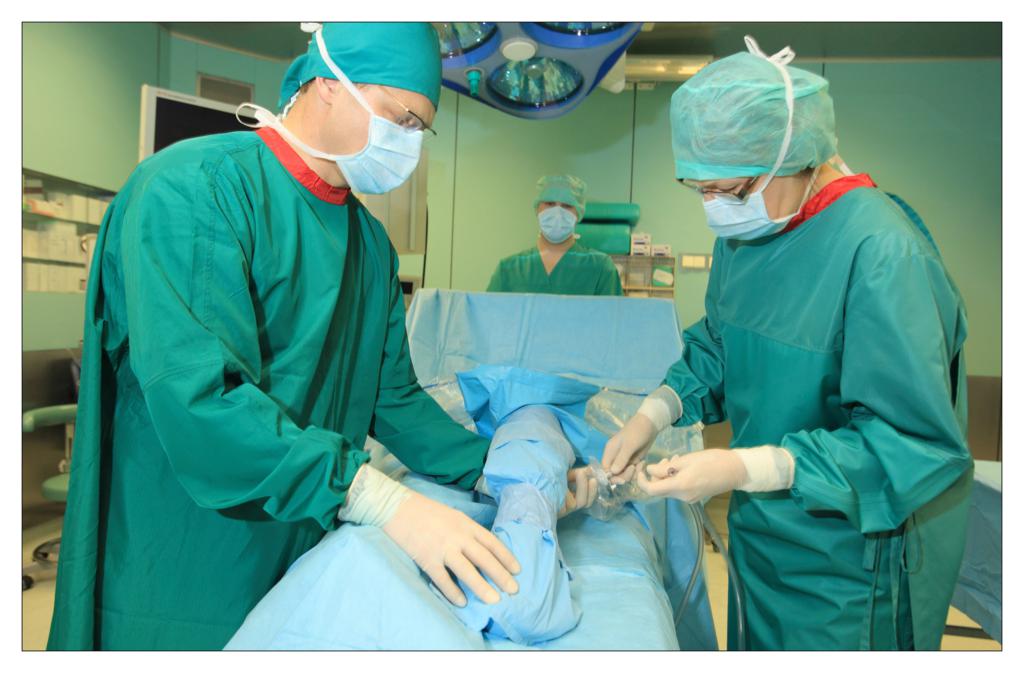
FINZALIZAREA PROCEDURII
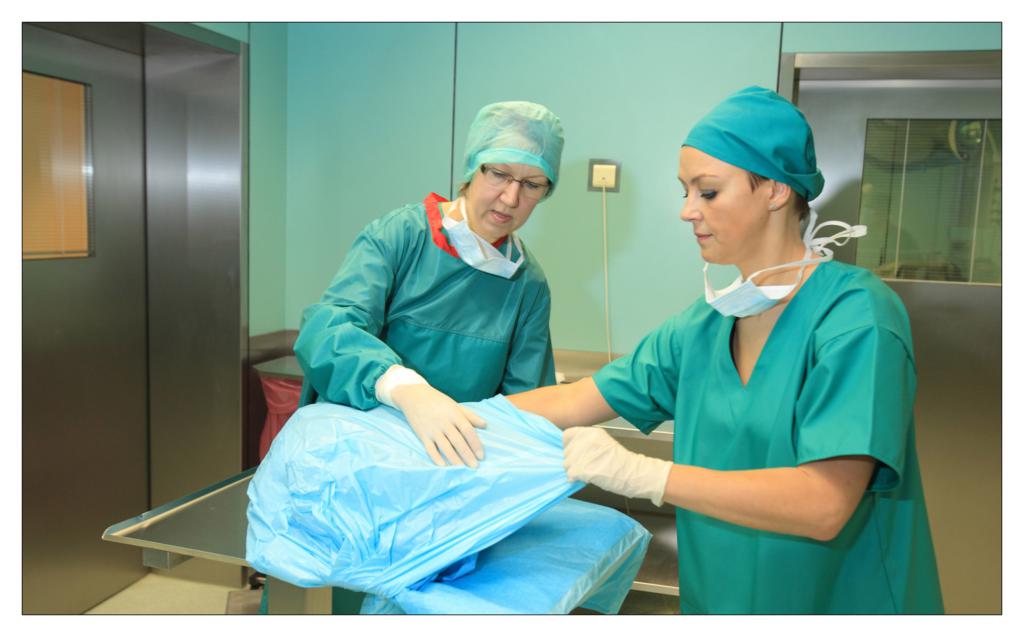
Lucrul in sala de tratament este cel mai expus riscului de infectie, prin diferite moduri. De exemplu, prin contaminarea cu bacterii a instrumentelor, a echipamentului si a suprafetei folosite in timpul procedurii. Pericolul are legatura cu introducerea echipamentelor in spatii sterile. Instrumentele utilizate trebuie sa fie sterile, pentru a preveni raspandirea infectiilor. Aceasta cerinta se aplica tuturor instrumentelor utilizate in proceduri ce implica taierea tesutului, sau necesita contactul cu membranele mucoase sau pielea deterioarata, cum ar fi schimbarea pansamentelor sau scoaterea firelor de sutura. In situatia utilizarii instrumentelor refolosibile, acestea trebuie supuse procesului de sterilizare, ceea ce implica costuri suplimentare.
O alta problema este colectarea in siguranta a materialelor infectate, ramase in urma procedurii. Din motive epidemiologice, acestea se pastreaza in recipiente special concepute, in conformitate cu regulile aplicate in aceste cazuri. In special, in cazul colectarii instrumentelor ascutite, sunt necesare masuri sporite de precautie.
Utilizarea seturilor gata de folosit, concepute pentru proceduri medicale specifice, este de mare ajutor in efectuarea procedurilor simple. Continutul si forma setului permit efectuarea cu usurinta a procedurii, in orice moment, respectand toate conditiile de siguranta legate de procedura in sine, cat si de depozitarea in siguranta a materialelor contaminate ramase in urma procedurii.
Avantajele setului sunt modul sigur de depozitare si disponibilitatea folosirii, oricand, a materialelor necesare.
Imaginile reprezinta procedura de scoaterea firelor de sutura, prin utilizarea unui set special conceput.
Intrumentele de unica folosinta din metal au capetele si marginile ascutite, sunt periculoase si trebuie colectate in recipente solide, rezistente la umezeala si chimicale.
COMPONENTELE SETULUI
CURSUL PROCEDURII
Caroline Burger
Spitalul din Leiderdrop , Olanda
Economisirea timpului, eficientizarea costurilor si atentia acordata calitatii ingrijirilor medicale – sunt elementele cheie, in evaluarea procedurilor spitalicesti de catre manageri. Una dintre ele este managementul materialelor produselor de ingrijire a ranilor(pansamente). Solutia gasita in Spitalul Leiderdrop, din Olanda, este utilizarea asa numitelor seturi de procedura „facute pe comanda”. Spitalul foloseste acest sistem de foarte multi ani.
Pentru a imbunatati eficienta lucrului in salile de operatii, se folosesc seturile sterile de procedura ”facute pe comanda”. Acestea includ toate materialele de unica folosinta necesare in timpul operatiei: campuri OP, halate, produse absorbante si un bisturiu. Se intampla, ca unele proceduri speciale sa necesite alte elemente diferite.

Utilizarea unui set de procedura are multe avantaje.
- Utilizarea seturilor de procedura poate contribui la standardizarea modului de actiune, in timpul unei operatii. O echipa multidisciplinara (medici specialisti, departamentul de achizitii, departamentul de logistica si un specialist din partea furnizorului) decide continutul optim al setului. Este mult mai usoara coordonarea deciderii asupra materialor brute, in functie de planul de actiune din sala de operatie, atunci cand seturile de procedura sunt standardizate. In acest fel spitalul, poate gestiona in mod eficient stocul, monitoriza consumul (ce trebuie sa fie combatibil cu cantitatea de proceduri efectuate) si prin urmare sa reduca costurile.
- Utilizarea seturilor de procedura poate simplifica munca echipei de chirurgi. Acest lucru este important din motive de siguranta, in special in cazul unei urgente, cand fiecare minut conteaza, si economisirea timpului poate salva viata pacientului. Este important si din motive economice: posibilitatea efectuarii procedurilor intr-un timp mai scurt inseamna utilizarea salii de operatie intr-un mod mai eficient.
- Gestionarea unui singur component steril necesar efectuarii unei interventii chirurgicale necesita foarte multa munca. Pe langa timpul si efortul asociat cu alegerea si pregatirea componentelor, pentru o interventie chirurgicala, si mentinerea stocului este necesar pentru o buna functionare a spitalului. Logistica gestionarii componentelor sterile individuale este mai complicata decat logistica legata de gestionarea seturilor sterile de procedura, gata de folosit. Simplificarea acestui proces creste securitatea epidemiologica si, in acelasi timp, reduce costurile.
- Un aspect important in considerarea oportunitatii de implementare a seturilor de procedura, este pretul acestora. Furnizorul seturilor de procedura – datorita cantitatii de livrare – este capabil sa reduca pretul de achizitie a componentelor. In consecinta, pretul achizitionarii componentele dintr-o singura sursa, trebuie sa fie mai mic decat pretul achizitionarii componentelor de la furnizori multipli.
- Implementarea seturilor de procedura poate reduce costurile asociate cu strangerea si eliminarea ambalajelor, ce raman de la componentele individuale.
In concluzie, seturile de procedura simplifica procesul de logistica asociat cu aprozivionarea salilor de operatie, permite monitorizarea consumului si intr-un final reduce costurile.
Asistenta medicala la spitalul din Leiderdrop:
Nu-mi pot imagina munca fara seturile de procedura. Pregatirea pentru o interventie chirurgicala necesita foarte mult timp. Trebuia sa alegem toate produsele sterile, sa le verificam si sa le dezambalam unul cate unul. Seturile de procedura, pe care le folosim in prezent, sunt „personalizate” nevoii noastre. Timpul economisit il putem dedica pacientului sau efectuarii operatiilor suplimentare. Un avantaj important este calitatea incontestabila a materialelor de unica folosinta. Noi folosim campuri de unica folosinta, prin urmare se elimina problema prafului din mediul operator. In mod curent, folosim sase seturi de procedura diferite: pentru interventii chirurgicale, pentru proceduri la cap, gat si membre. Utilizarea acestor seturi specializate, ne-a adus, mie si colegilor mei, numai avantaje.
Managerul salilor de operatie, introducand sistemul seturilor de procedura in spitalul din Leiderdrop:
Ca manager sunt mereu in cautare de solutii pentru eficientizarea costurilor si cresterea productivitatii. Am analizat costurile aplicarii seturilor de procedura si am ajuns la concluzia ca, timpul castigat in sala de operatie se transforma direct in beneficii financiare. In plus, am facut economii datorita pretului mai mic. Nu am actionat in graba, inaintea achizitiei am infiintat un grup de experti pentru a dezvolta o gama larga de aplicatii. Aceasta echipa, impreuna cu furnizorul au conceput cateva seturi de procedura. Seturile au fost testate si apoi, in functie de cererile noastre, au fost adaptate nevoilor noastre. Standardizarea muncii profesionistilor a fost necesara, pentru a asigura eficienta utilizarii si aplicarii pe scara larga a seturilor. Pentru angajamentul si efortul colectiv, am fost rasplatiti pe deplin. A crescut productivitatea, in salile de operatii, si seturile sunt utilizate cu satisfactie deplina.
Bożena Krymska
Specialist in ingrijirea cardiaca si epidemiologica – Centrul Silesian pentru Boli Cardiace din Zabrze
Calitatea serviciilor medicale inseamna indeplinirea sau depasirea asteptarilor pacientului, a fi in conformitate cu standardele de referinta si gradul de realizare a acestora. Din punctul de vedere a lui H. Lenartowicz, ingrijirea medicala de calitate este aceea ce corespunde anumitor criterii, in conformitate cu cunostintele profesionale curente si, in anumite circumstante, permite pacientului sa obtina rezultatele dorite. Calitatea serviciilor medicale oferite este foarte importanta deoarece afecteaza valoarea nepretuita a vietii si sanatatea pacientului.
Desi calitatea reprezinta, de fapt, satisfactia serviciilor medicale bine efectuate, pentru fiecare parte implicata – executantul si beneficiarul serviciului – inseamna altceva.
-
- Pentru pacient, calitatea serviciilor medicale depinde de eficienta recuperarii sau de imbunatatirea starii de sanatate dupa externare.
- Pentru personalul medical, calitatea inseamna compatibilitatea dintre aceste servicii si cunostintele profesionale curente, precum si imbunatatirea starii de sanatate fara evenimente adverse.
- Pentru managerul institutiei, calitatea repezinta oferirea serviciilor la un nivel suficient de inalt incat sa corespunda cu reducerea costurilor.
Orice procedura medicala efectuata pe un pacient, consta in cativa pasi:
- pregatirea unui set,
- efectuarea actiunilor medicale,
- aruncarea setului dupa folosire, gestionarea deseurilor
- inregistarea procedurii,
- pregatirea echipamentului si instrumentelor refolosibile pentru o noua utilizare.
Fiecare pas necesita efort, resurse si timp. In timpul efectuarii unei proceduri in diferite conditii, in special in situatii de urgenta, exista un risc ridicat de eroare. Acest lucru, cu siguranta, poate afecta calitatea procedurii si prin urmare va fi afectata calitatea intregului serviciu medical oferit.
Toti pasii de mai sus, pot fi imbunatatiti prin utilizarea seturilor gata de folosit, adaptate pentru diferite proceduri si tratamente medicale. Pregatirea unui set „traditional” implica completarea cu o cantitate corespunzatoare de echipament medical, instrumente, medicamente si pansamente necesare procedurii. Insa, un set gata de folosit scurteaza timpul pregatirii, in special daca procedura este efectuata de urgenta. Asistenta medicala nu mai trebuie sa se intrebe cate materiale sa pregateasca si ce anume este necesar. Setul garanteaza toate materialele necesare pentru procedura, atat din punct de vedere calitativ cat si cantitativ.
Continutul setului asigura efectuarea procedurii in mod corect, fara omiterea anumitor pasi. Un exemplu ar fi numarul optim de sase tampoane din tifon continute de setul pentru cateterizarea vezicii urinare, ce necesita mai mult timp acordat dezinfectarii zonei din jurul meatului uretral. Ambalajul de tip blister rigid, de obicei compartimentat, poate servi drept recipient pentru lichide sau deseuri materiale, eliminand nevoia de vase suplimentare.
Setul permite efectuarea unei proceduri, prin deschiderea unui singur ambalaj steril, ceea ce reduce cantiatea de risipa, cum ar fi ambalajele compreselor sterile, manusilor, seringilor, etc. Seturile sunt concepute pentru o anume procedura, astfel incat procedura este efectuata, de fiecare data, folosind aceeasi cantitate de echipemente medicale si pansamente. Exista tendinta de a desface mai multe ambalaje de pansamente (comprese, tampoane) decat este necesar, pentru orice eventualitate.
Procedura efectuata prin utilizarea unui set gata de folosit devine standardizata, permite monitorizarea consumului de materiale si prin urmare controlul asupra costurilor.
Este foarte usor de facut curatenie in urma procedurii. Toate materialele folosite reprezinta un singur deseu medical. Avand in vedere ca materialele din set sunt de unica folosinta, ele pot fi date spre distrugere, fara a fi separate.
Inregistrarea procedurii efectuate este foarte simpla si precisa datorita etichetelor auto-adevzive incluse.
Prin utilizarea instrumentelor de unica folosinta din set se fac economii, eliminandu-se astfel resterilizarea lor. Procesul de sterilizare inseamna costuri suplimentare: apa, electicitate, agenti dezinfectanti, ambalaje de sterilizare, teste de sterilizare si efort uman.
Unul dintre avantajele majore ale acestor seturi este eliminarea evenimentelor adverse, cum ar fi prevenirea infectiilor. Revenind la calitatea serviciilor medicale, implementarea unui program pentru prevenirea infectiilor in spital, si eforturile sistematice pentru prevenirea erorilor din timpul procedurilor medicale sunt foarte importante pentru asigurarea calitatii inalte. Reducerea numarului de infectii este un indicator al calitatii serviciilor medicale, si orice infectie aparuta, ce putea fi evitata, reprezinta un esec al institutiei ce ofera servicii medicale. Seturile gata de folosit concepute pentru o anumita procedura, sunt perfecte pentru prevenirea acestor esecuri. Setul garanteaza sterilitatea echipamentelor si materialelor utilizate. Astfel, producatorul isi asuma responsabilitatea in privinta sterilizarii, si prin urmare si pentru calitatea dispozitivului medical.
Fara indoiala, aplicarea seturilor imbunatateste munca, ofera satisfactie personalului medical, reduce costurile si duce la multumirea pacientului. Mai mult decat atat, calitatea mai buna a ingrijirii medicale duce la cresterea competitivitatii intre institutiile medicale
Bibliografie
- Ciuruś M., Hygiene procedures in health care facilities, Institute for Health Protection, Warsaw 2009.
- Dykowska G., Opolski J., The quality of health care services, self-education package, Warsaw 2001.
- Heczko PB Wójkowska-Mach J. (red.), Hospital infections. Handbook for infection control teams, PZWL, Warsaw 2009.
- Holub, J., Competitive quality strategy on the medical service market, [in:] Nogalski B., Rybicki J. (red.), Modern management of a health care facility, Dom Organizatora, Toruń 2002.
- Lenartowicz H., Quality management in nursing, CEM, Warsaw 1998.
- Maciag A. Kruszewski, K., Topczewska-Tylińska K., Michalak J., The Role of processes, standards and procedures in shaping the quality of health services, Alfa-medica Press, Bielsko-Biala, 2007.
- Piątek, A. Improving the quality of nursing care [in] Ksykiewicz-Dorota A. (red.), Fundamentals of organising nursing care, published by Czelej, Lublin 2004.
Violeta Senavaitienė
Reprezentant Matopat – Lithuania
30/04/2013
1. Locatie – Kaunas (Lithuania)
Locatia operatiei:
Institutia publica, Lithuanian University Hospital of Health Sciences in Kaunas.
Este cel mai mare spital din Lituania, si unul dintre cele mai moderne din tara.
Spitalul are mai mult de o mie de doctori si peste doua mii de personal medical. Spitalul poate acomoda simultan pana la doua mii de pacienti. In cele 15 cladiri se afla 34 de clinici de profil si 15 departamente ambulatorii.

Data operatiei: 26/04/2013
2. Situatie / circumstante
In Ianuarie 2013 am tinut o prezentare, pentru neurochirurgi, despre produsele Codubix®. Am prezentat toate posibilitatile si beneficiile oferite.
Doua luni mai tarziu, am primit un telefon de la spital. Aveau un pacient care necesita o proteza individuala.
Pacientul avea o rana de glont in cap. Pacientul a pierdut o mare parte din craniu (poze mai jos). Timp de o luna, doctorii au luptat pentru a-i salva viata. Dupa o luna, era necesara reconstituirea osului deteriorat. Produsul disponibil in spital – Tecres s.p.a. Acrilic resin – nu era indicat pentru o asemenea reconstructie. S-a decis pregatirea unei proteze individuale.
A trebuit sa prezint, din nou, toate posibilitatile pregatirii unei proteze individuale.
3. Masuri inaintea operatiei
Pe 23 martie 2013, sub supravegherea mea, toate imaginile tomografice computerizate necesare au fost facute si trimise companiei Tricomed. Acolo a inceput producerea protezei.

Proteza tip Marimea maxima a protezei Proteza necesara pentru pacient

model 3D
Pentru ca distrugerea osului era foarte grava, s-a decis crearea protezei din doua parti.
Dr. P. Kasprzak explica – cea mai mare proteza utilizata a fost de 400 cm2. In cazul nostru- 280 cm2. Este a doua proteza, ca marime, din lume(din cazurile cunoscute).
In data de 25 aprilie 2013 am primit proteza individuala.
4. Desfasurarea operatiei
Operatia a avut loc in data de 26 aprilie 2013. Am fost prezenta la operatie.
Operatia a fost condusa de doi doctori:
1. Profesor asociat R. Vilcinis – seful Departmentului Craniocerebral
2. L. Kalasauskas MD – doctorul pacientului
Operatia a durat trei ore. Ajustarea protezei Codubix® 3D a durat cam 30 de minute. Parti ale protezei au fost conectate folosind placi de titan Aesculap. Cu ajutorul acelorasi placi de titan Aesculap, proteza a fost atasata de craniu.
in timpul operatiei
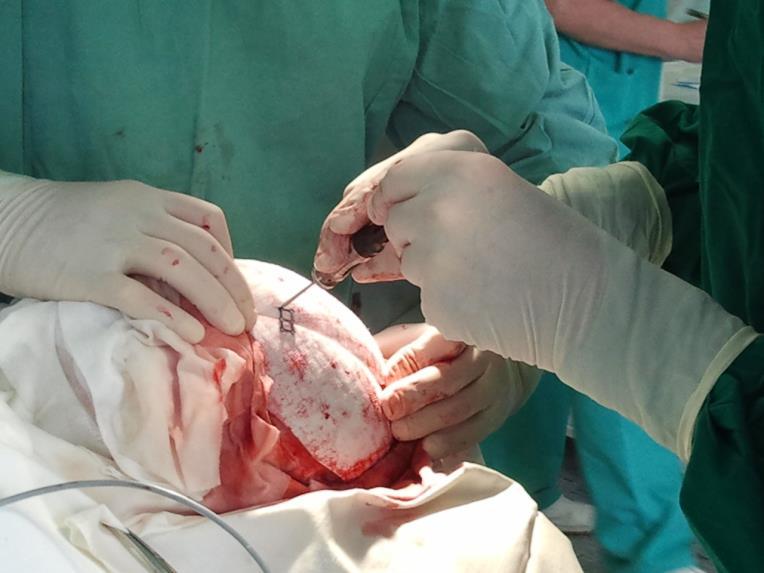
pregatirea locului pentru implant
dupa implantare

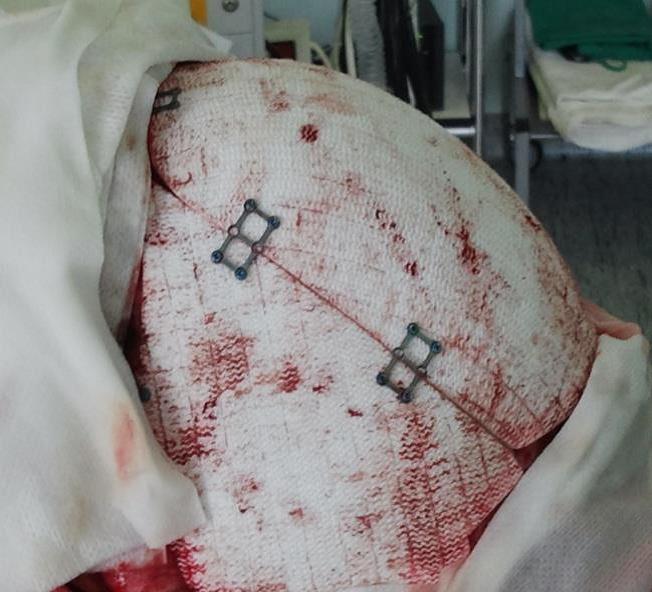
inainte si dupa operatie
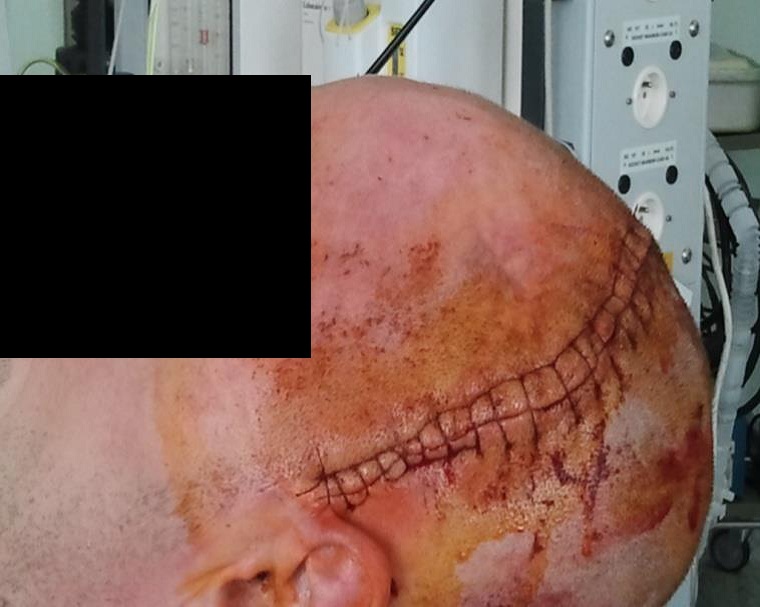
5. Timpul dupa operatie
Prima zi
Starea pacientului este stabila, nu sunt semne de posibile complicatii. Pacientul este transferat in salonul de neurochirurghie generala.
A treia zi
Starea pacientului este stabila, nu sunt semne de complicatii.
A patra zi
Starea pacientului este stabila. Starea neurologica s-a imbunatatit – pacientul a inceput sa reactioneze, a inceput sa-si miste picioarele si degetele. Din cand in cand zambea.
6. Evaluarea doctorului
Seful departamentului si doctorul pacientului au fost foarte incantati de rezulatate. Proteza preparata a lasat o impresie foarte buna – a fost de calitate buna, precisa si usor de ajustat. O asemenea pierdere masiva a craniului (o rana de glont) a putut fi refacuta doar cu o proteza individuala.
7. Probleme / observatii
Spitalul este foarte exigent cu producatorii si reprezentantii produsului. A necesitat un mare efort, pentru a convinge doctorii sa ia decizia pozitiva. Acest rezultat a fost posibil numai prin colaborarea stransa cu angajatii companiei.
Violeta Senavaitienė
Reprezentant Matopat – Lithuania
22/02/2013
1. Locatie – Panevezys (Lithuania)

In data de 14 februarie 2013, o proteza craniana individuala, Codubix® 3D, a fost implantata in Spitalul de stat din Panavezys.
2. Situatie si circumstante
In Septembrie 2012 am tinut o prezentare, pentru neurochirurgi, despre produsele Codubix®. Am prezentat toate posibilitatile si beneficiile oferite.
Doua luni mai tarziu, am primit un telefon de la spital. Aveau un pacient care necesita o proteza individuala Codubix® 3D.
Pacientul avusese indepartata o mare parte a craniului, din cauza unu atac cerebral in combinatie cu imflamarea creierului. Era singura metoda de a-i salva viata. Dupa operatie pacienta era constienta si activa. Dar a ramas o problema – cum si cu ce sa acopere partea lipsa a craniului.
Produsul disponibil in spital nu era indicat pentru o asemenea reconstructie. S-a decis pregatirea unei proteze individuale.
3. Masuri inaintea operatiei
In data de 5 noiembrie 2012 sub supravegherea mea, toate imaginile tomografice computerizate necesare au fost facute si trimise companiei Tricomed. Acolo a inceput producerea protezei.
primele imagini ale protezei
In data de 13 decembrie 2012 am primit proteza personalizata.
Doctorul a programat operatia dupa Craciun, intre sfarsitul lunii ianuarie si inceputul lunii februarie.
4. Desfasurarea operatiei
Operatia a avut loc in data de 14 februarie 2013. Am fost prezenta la operatie.
Operatia a fost condusa de doi doctori:
1. G. Miliūnas – seful Departmentului Neurochirurgie
2. V. Janušonis – doctorul pacientului
Operatia a durat trei ore jumatate. Implantarea protezei Codubix® 3D a durat 30 de minute.
in timpul operatiei
5. Timpul dupa operatie
Prima zi
Starea pacientei este stabila, nu sunt semne de posibile complicatii.
Se face o tomografie computerizata – implantul este la locul lui, nu sunt semne de hemoragie.
A treia zi
Starea pacientei este stabila. Pacienta este transferata in salonul de neurochirurghie generala.
A opta zi
Pacienta se simte bine. Potrivit declaratiilor pacientei – nu mai are dureri de cap( fara proteza avea dureri severe), poate dormi bine, in orice pozitie (fara proteza putea dormi doar pe o parte si pe o perna speciala).
6. Evaluarea doctorului
Seful departamentului si doctorul pacientului au fost foarte incantati de rezulatate. Proteza preparata a lasat o impresie foarte buna – a fost de calitate buna, precisa si usor de ajustat. Un asemenea defect cranian mare de 10 x 14 cm, a putut fi refacut doar cu o proteza individuala. Folosirea altor produse nu ar fi permis excizia unei grosimi si curburi corespunzatoare a protezei, ceea ce ar fi cauzat multe alte complicatii.
Tratamentul unei arsuri de gradul II A/B
data accidentului: 12/09/2012
sfarsitul tratamentului: 11/10/2012
- Pacientul, din cauze necunoscute, nu a solicitat ajutor imediat dupa accident. Asa arata rana la 3 zile dupa accident – 15/09/2012 – marimea ranii este de 65mm x 50mm.
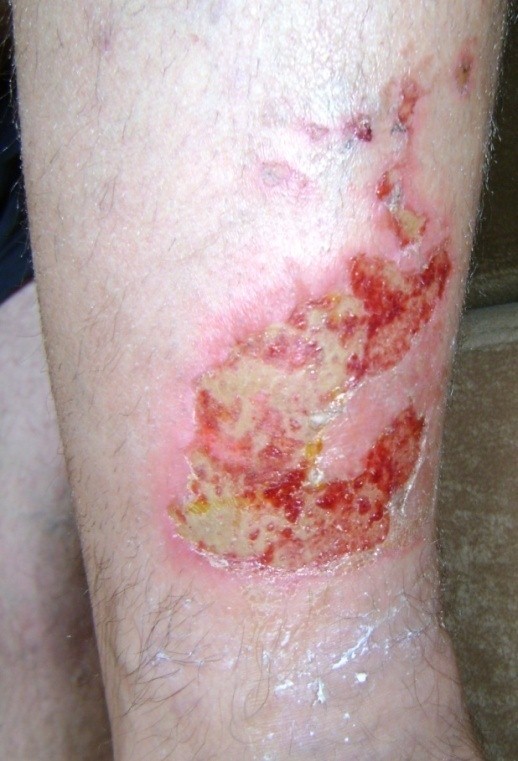
- La 4 zile dupa accident pacientul s-a dus la doctor (16/09/2012), care aplicat un unguient antibiotic pe rana, si a pansat rana cu bandajul din vascoza Matovis. Pansamentul a fost tinut timp de 12 ore. In urmatoarele 8 zile rana a fost lasata fara nici o protectie.
- Asa arata rana dupa 12 zile de la accident – 24/09/2012.
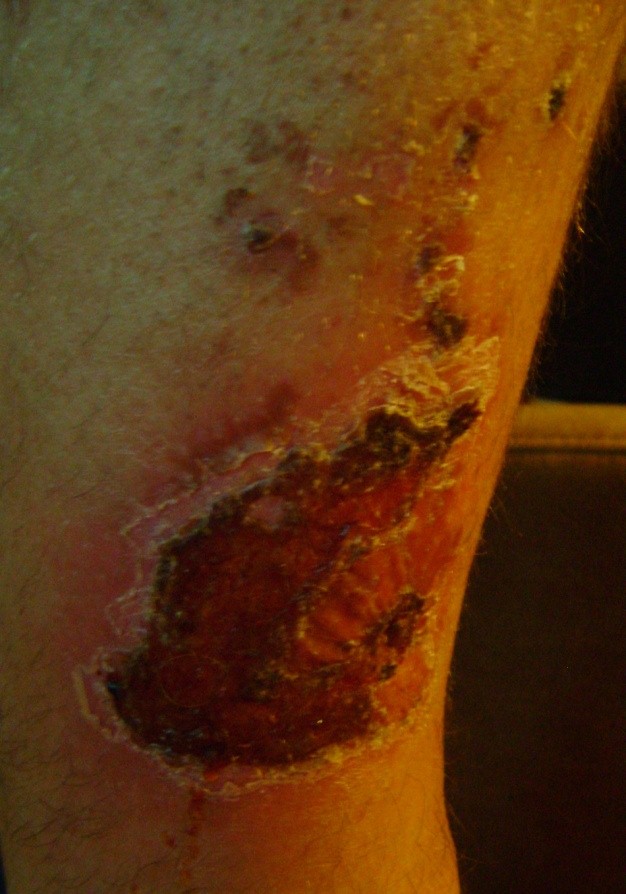
- La 13 zile dupa accident, in urma consultarii unui specialist, tratamentul cu pansamentele moderne Mediorb a fost initiat. In seara zilei de 25/09/2012 un tub de Medisorb G a fost aplicat pe rana si apoi pansamentul secundar Medisorb F. Pansamentul a fost tinut 48 de ore. Necroza a fost hidratata si pacientul a inceput sa simta furnicaturi in rana.
- La 15 zile dupa accident – pe 27/09/2012 pansamentul a fost scos, si s-a aplicat Medisorb P pe rana. Marginile au fost acoperite cu pansamentul suplimentar Medisorb F, astfel pacientul a putut face dus.
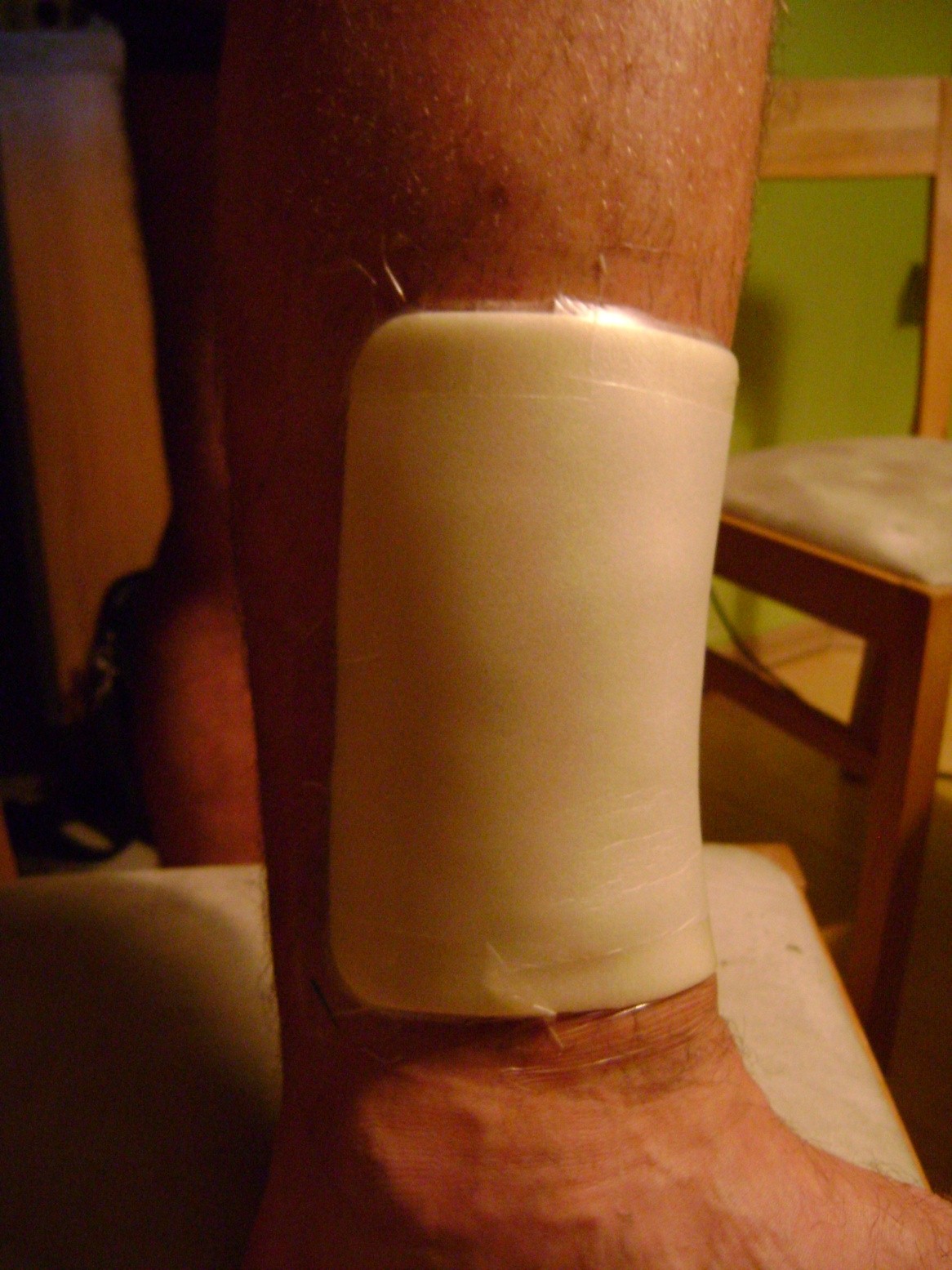
- Dupa 7 zile de la aplicare -04/10/2012 – pansamentul Medisorb P a fost scos. Asa arata rana.
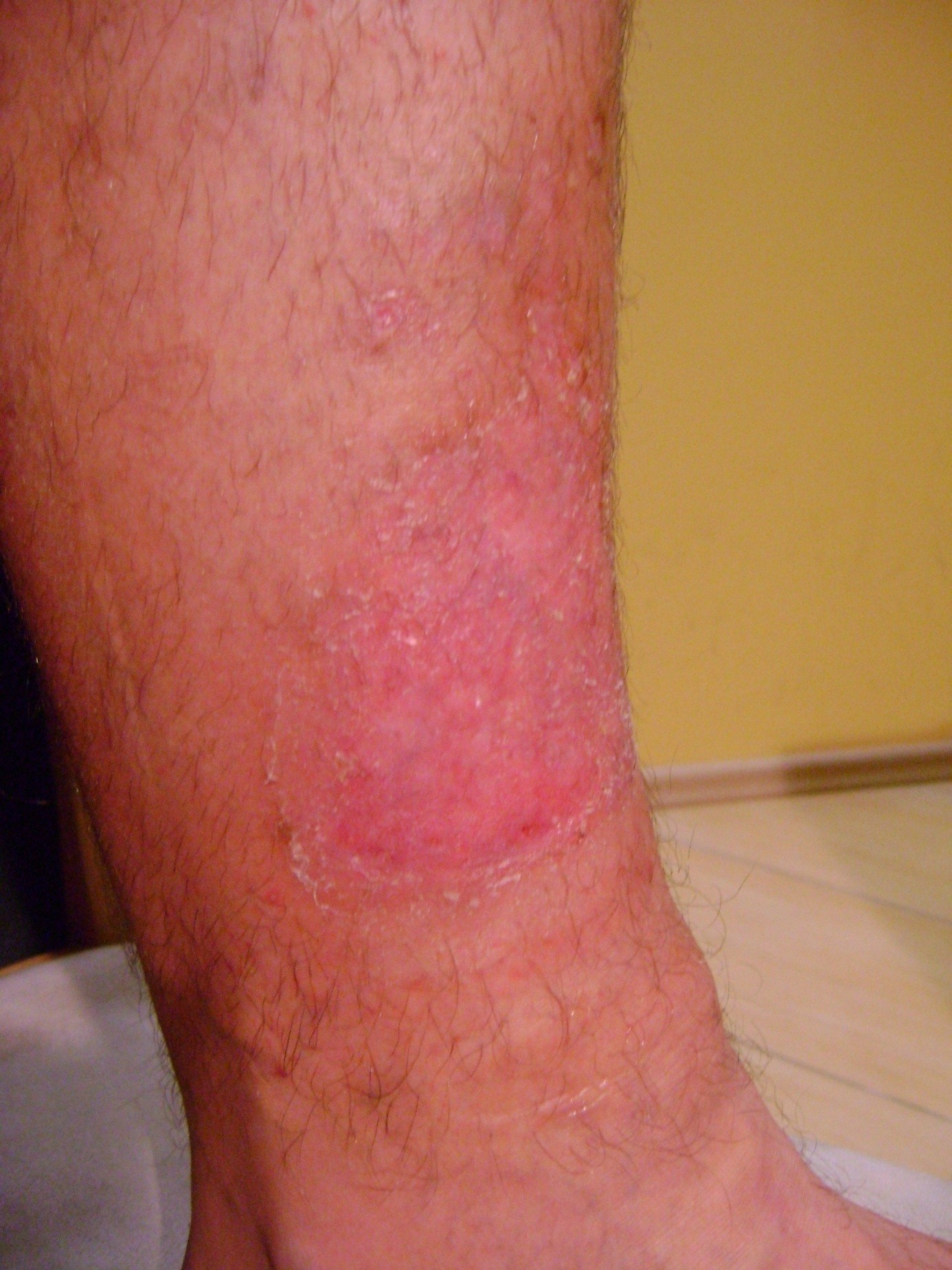
- 04/10/2012 – pacientul a aplicat, din nou, Medisorb P pe rana, pentru urmatoarele 7 zile. Observatii: In acest caz un pansament Medisorb F ar fi fost suficient.
- 11/10/2012 – scoaterea pansamentului Medisorb P.
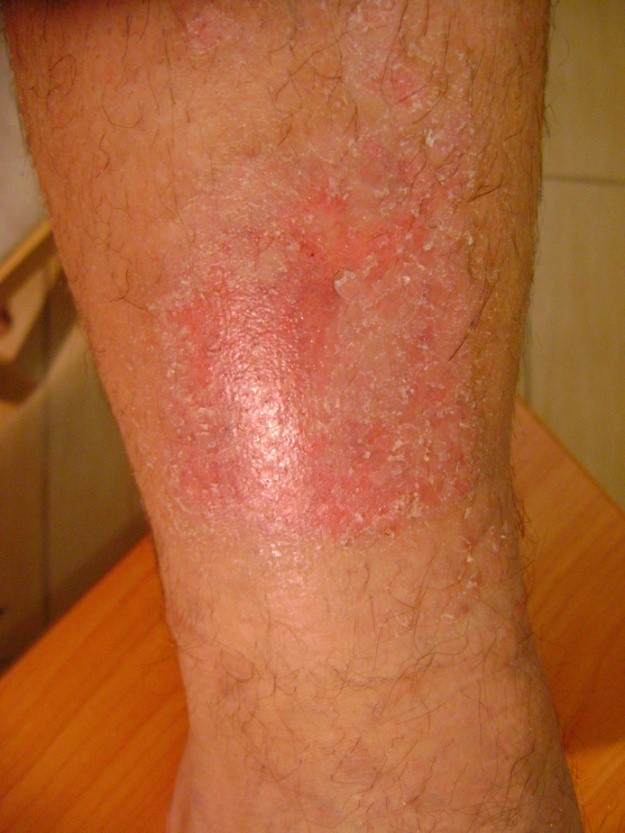
- 11/10/2012 – un pansament Medisorb F a fost aplicat pe rana, pentru a proteja tesutul delicat impotriva frictiunii. Pansamentul a fost scos dupa 7 zile si nu s-a mai folosit nici un alt pansament.
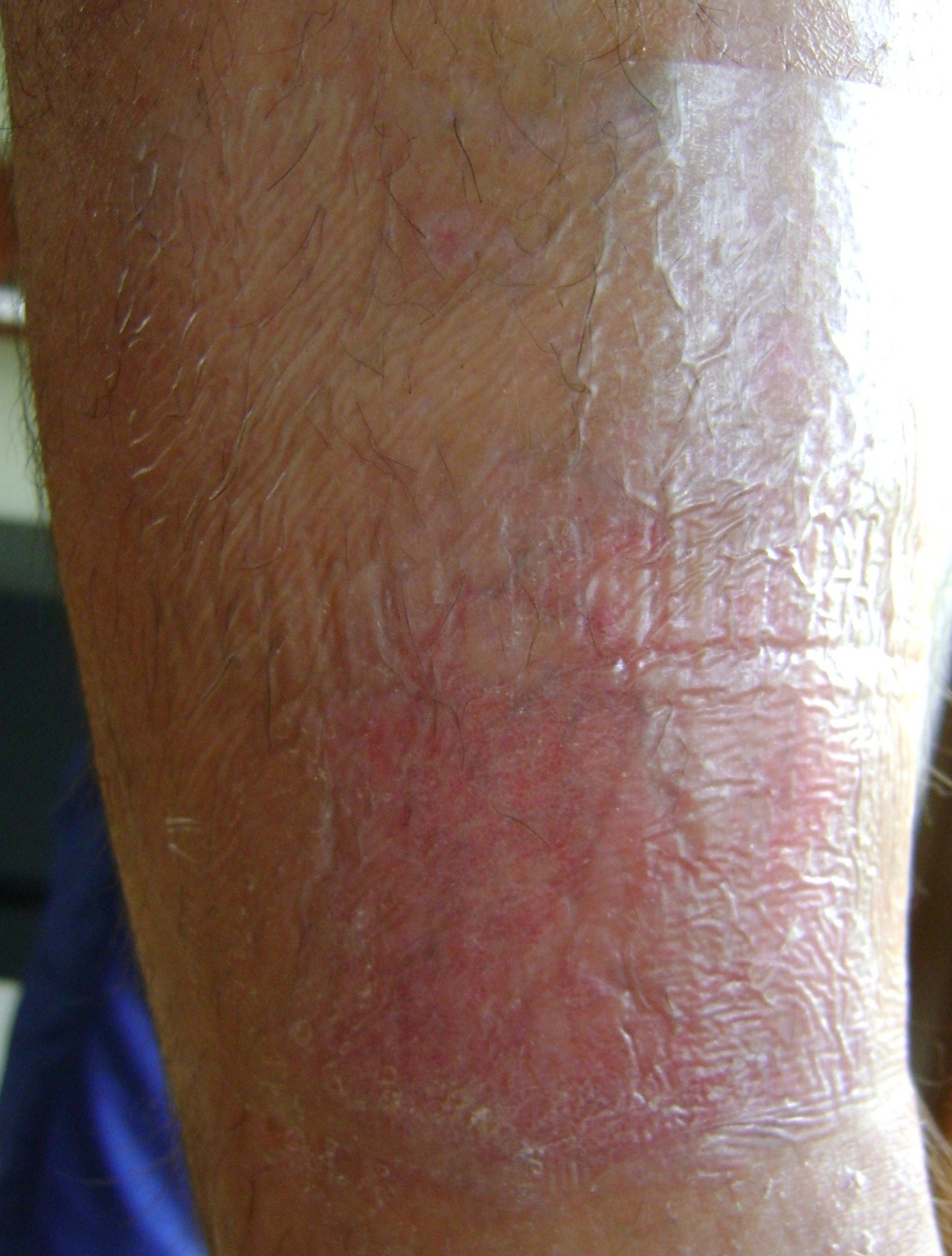
- 17/12/2012 –asa arata locul unde a fost arsura.
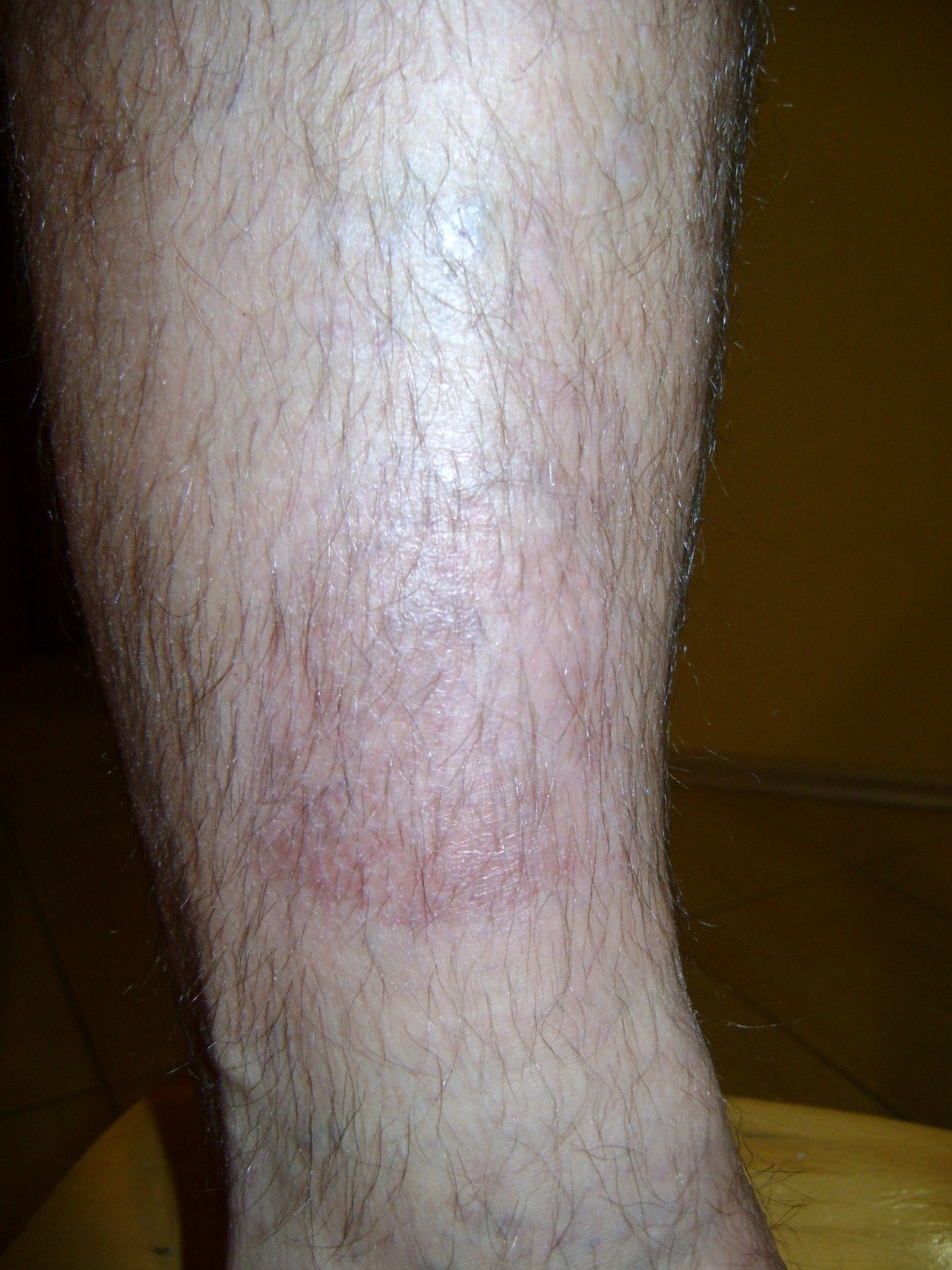
Concluzii:
Arsura de gradul IIa / b – marimea ranii de 65mmx50mm. In primele 12 zile dupa accident a fost bandajata, dupa aplicarea unguientului cu antibiotic. In urmatoarele 12 zile, tratamentul nu a avut efect.
Tratamentul cu pansamente a inceput la 13 zile dupa accident. Pentru inceput s-a folosit pansamentul de tip hidrogel Medisorb G si folia transparenta Medisorb F. Medisorb G a fost folosit pentru a dizolva necroza si a incepe procesul de vindecare. Medisorb F a fost folosit ca pansament pentru hidrogel. Apoi pe rana cu tesutul necrotic hidratat, a fost aplicat un panasament Medisorb P, pentru a absorbtia tesutului necrotic dizolvat. Dupa 7 zile de tratament cu Medisorb P rana era deja in stadiu de epitelizare. La sfarsit Medisorb F a fost aplicat pentru protejarea tesutului delicat.
Durata tratamentului cu pansamente moderne a fost de 23 de zile – dar progresul major in vindecarea ranii a fost evident dupa numai 9 zile.
Pentru tratament au fost folosite urmatoarele pansamente moderne:
- 1 x Medisorb G pansament de tip hidrogel 15g
- 3 x Medisorb F pansament din folie transparenta 10cmx12cm
- 2 x Medisorb P pansament din poliuretan 10cmx10cm
Efectele tratamentului cu pansamentele moderne au fost vizibile dupa 9 zile de la aplicare. Dupa 3 luni de la accident nu mai erau semne ale ranii. Pacientul deja uitase de accident.
Anual, aproximativ 1% din populatie sufera arsuri. Numarul pacientilor afectati de unul dintre cele 5 tipuri de arsuri, este de 400.000 pe an. Aproximativ 50-80% dintre victime sunt copii cu varstele intre 2 si 4 ani.
Arsurile sunt clasificate in functie de adancime:
- Gradul I – afecteaza straturile superficiale al epidermului. Simptomele principale sunt roseata, sensibilitatea si durerea. Rana se vindeca fara complicatii si nu raman cicatrici.
- Gradul II A – afecteaza intregul strat epidermic si dermul superficial(papilar). Produc vezicule cu lichid, rosii si foarte dureroase. In urma arsurilor de gradul II raman urme de roseata si cateodata cicatrici.
- Gradul II B –epidermul si dermul adanc(reticular) sunt distruse. In acest tip de arsura se observa formarea necrozei. Ranile sunt foarte dureroase, fara vezicule, de culoare roz, gri, rosu caramiziu sau chiar negre. Pot cauza cicatrici hipertrofice.
- Gradul III – se extinde pe intreg dermul. Ranile sunt, in mod obisnuit, de culoare maro, galben deschis sau rosii. Raman cicatrici si pot cauza chiar si amputarea.
- Gradul IV – se extinde pe toata pielea, in grasimea de sub ea, mușchi, tendoane, oase si incheieturi.
In cazul arsurilor de gradul III si IV stratul reproductiv al pielii este deteriorat sau complet distrus.
Complicatiile arsurilor
Complicatiile frecvente ale arsurilor sunt cicatricele hipertrofice si contracturi articulare. Cicatricile hipertrofice apar, printre alte lucruri, ca rezulatat al cresterii fluxului sanguin, dezvoltarii fibroblastelor si depunerii de colagen cat si din cauza edemului cronic. In toate aceste cazuri, cand roseata puternica nu dispare timp de doua luni, si cicatricea devine din ce in ce mai groasa, ramane o cicatrice cheloida. Cheloidele au forma unor excrescente neregulate, ca rezultat al metabolismului ridicat. Cresterea lor este stimulata de microfage si fibroblaste, ce starnesc o crestere excesiva a fibrelor de colagen. Aceste complicatii sunt neplacute deoarece cauzeaza disconfort la nivelul portiunii de piele afectate, precum si inconveniente de ordin estetic.
Pozitionarea corpulul in mod profilactic corespunzator si imobilizarea incheieturilor cu atele sau dispozitive ortopedice este practicata. S-a demonstrat ca prin aplicarea unei presiuni constante, marirea presiunii capilare a vaselor de sange cu 25-30 mm Hg, are o influenta benefica asupra formarii cicatricilor si previne cresterea lor excesiva. O presiune de durata cauzeaza o deficienta de oxigen in tesuturi, incetinirea metabolismului si reducerea fibroblastelor. Cresterea in activitate a enzimelor ce descompun colagenul (colagenaze) reduce in mod vizibil cicatricea.
Terapia prin compresie este folosita in tratamentul cicatricilor, de foarte multi ani, la nivel mondial. Terapia prin compresie este cea mai eficienta metoda de tratament, chiar daca exista si multe alte alternative cum ar fi terapia cu laser, crioterapia, etc.
Pe langa efectele negative asupra sanatatii, cheloidele pot afecta si starea mentala a pacientului, avand ca rezultat, cateodata, excluderea sociala. In tehnicile moderne si in procedurile medicale este mentionat clar, ca un tratament eficient pentru cicatrici trebuie sa reduca dimensiunile formatiunilor cheloide. Un element important in tehnicile moderne de tratament este aplicarea terapiei prin compresie in combinatie cu pansamentele moderne de silicon, cum ar fi CodosilTM ADHESIVE.
Mecanismul formarii cicatricilor in urma arsurilor
Fiecare rana are posibilitatea de a se vindeca singura. Ranile superficiale, in care stratul superior al pielii (epidermul) este zgariat, se vindeca fara a lasa cicatrici. La inceputul procesului de vindecare rana este curatata, astfel apar multe microfage si histiocite. Capilarele de neoformatie sunt stimulate, facilitand aparitia celulelor multipotente – limgocitele, care au abilitatea de a se transforma in fibroblaste. Fibroblastele sunt celule care sintetizeasa macromoleculele responsabile cu crearea tesutul conectiv. Aceste celule sintetizeaza tropocolagenul, care prin polimerizare creaza fibre de colagen. Pe masura ce fibrele de colagen sunt produse, are loc involutia vaselor capilare, activitatea fibroblastelor scade si incepe procesul de epitelizare.
In cazul arsurilor, cand epidermul si dermul (papilar si reticular) sunt deteriorate, se observa hiperplazia vaselor de sange. Largirea vaselor de sange si aparitia anastomozei opreste sangerarea in locul vindecarii, si ofera accesul la nutrienti; productia mare de fibre de colagen are ca rezultat aparitia fibroblastelor foarte active. Procesul de reconstructie impreuna cu formarea cicatricei au loc datorita fibroblastelor nou create, unde, gradual, miofibroblastele – responsabile cu contractilitatea – incep sa se distinga, in timp ce mastocitele se ocupa de maturarea progresiva a cicatricei. Testele biochimice ale procesului de cicatrizare arata o supraabundenta de colagen in comparatie cu un proces de vindecare normal, si deasemenea tulburari calitative legate de cresterea numarului de matrici mucopolizaharide, si micsorarea numarului de lipide(in special acid linoleic) in cicatrice. Motivul pentru aceste reactii sta in cantitatea redusa de colagenaze (enzime ce descompun colagenul), ceea ce duce la cresterea 1 – antitripsinei si 2 – globulinelor mucoproteine. Aceste efecte, probabil, apar impreuna cu o activitate mitocondriala toxica in celulele deterioarate. Aceasta activitate are loc din primul moment pana la ziua a 10-a procesului de vindecare, cand aceste simptome se opresc, si apoi are loc o revenire graduala la o stare normala, sau de asemenea o crestere concreta stabila are loc pana in ziua a 14-a si dupa ziua 21-a, daca apar complicatii la cicatrizare.
In plus, efectul glandei suprarenale asupra fibroblastelor si influenta incontestabila asupra procesului de cicatrizare au fost recunoscute. In baza acestor date se pot cerceta posibilele corelatii mutuale intre raspandirea complicatiilor cicatrizarii si schimbarile endocrinologice la copii. Evident aceasta corelatie are loc in momentul socului arsurii, iar dezvoltarea ulterioara nu este cunoscuta. Complicatiile locale ale cicatrizarii, dezvoltate in urma arsurilor, pot fi de tip estetic sau functional, sau ambele simultan. Din punct de vedere histopatologic schimbarile cicatricale pot fi de tip hipertrofic, contractil sau cheloid. Se spune ca aceste schimbari apar cam la 50% din arsuri; totusi, factorii care indica aceste schimbari, nu au fost determinati. Impactul lor, asupra estimari timpurii despre posibilitatea dezvoltarii a unei actuale cicatrici, nu este cunoscut. In special, cand este vorba despre cheloide – este posibila aparitia lor in 80% din partile corpului vulnerabile la intindere sau tensiune.
Terapia prin compresie – o metoda terapeutica eficienta pentru cicatrici (formate in urma arsurilor)
O terapie prin compresie elastica a inceput sa evolueze prin anii 70, ca metoda preventiva si terapeutica, si s-a dovedit a fi foarte eficienta in tratamentul complicatiilor dupa arsuri. Aceasta metoda include folosirea compresiei pentru a pune presiune constanta pe cheloid. Aceasta presiune are un efect ischemic, ce micsoareaza vasele de sange aferente. Pe de-o parte, cicatricea va fi alimentata cu mai putin sange daca se reduc numarul vaselor de sange, dar pe de alta parte, in functie de diametrul vaselor de sange, fluxul de sange se va mari, nu va fi o nici o staza, ceea ce va influenta reducerea productiei de colagen si va preveni micsorarea zonei ranii.
Terapia prin compresie, aplicata corect, implica exercitarea unei presiuni puternice pe rana, dupa terminarea epitalizarii, prin utilizarea diferitelor tipuri de bandaje fabricate din latex natural. Asemenea produse sunt confectionate din fire de latex acoperite cu fibre sintetice.
Aplicarea bandajelor pe cicatrice si presiunea stabila pot schimba si imbunatati continutul si calitatea elementelor diferite ale tesutului. Aceasta schimbare a componentelor tesutului semnifica imbunatatirea calitativa, slabirea si micsoarea in marime a cicatricei, si in acelasi timp datorita ischemiei, culoarea rosie, caracteristica cicatricei, se atenueaza.
Reguli generale pentru utilizarea terapiei prin compresie:
- presiunea trebuie aplicata cat mai repede posibil (din momentul epitalizarii ranii, in cursul urmatorilor 2-3 ani – acesta este perioada estimativa pentru formarea cicatricei), pe o perioada aproximativ 1 sau 1,5 ani;
- presiune constanta, neintrerupta si de durata aplicata pe locul cicatrizat prin utilizarea unui bandaj special de compresie, ajustat individual, cu nivelul compresiei de la 20-25 pana la 50 mm Hg/cm2.

Pentru a obtine cele mai bune rezultate este necesara verificarea si controlul asupra intregului proces al tratamentului prin compresie, si schimbarea periodica a bandajului de compresie deoarece materialul textil isi pierde elasticitatea sau marimea pacientului se modifica.
Durata tratamentului prin compresie este variata – durata optima este pana la 2 ani. Daca apar complicatii locale cum ar fi iritarea pielii, intertrigo, ruperea pielii sau inconveniente de ordin psihic ale pacientului – terapia prin compresie trebuie intrerupa si apoi reinceputa, dupa eliminarea simptomelor.[1]
Nivelele de compresie
Imbracamintea de compresie are un nivel de presiune, precis definit, exercitat asupra corpului pacientului. Presiunea este exprimata in unitatea de masura – milimetri pe coloana de mercur(mm/Hg). Eficienta presiunii depinde de marimea bandajului, care este ajustat individual dupa luarea masurilor precise ale corpului pacientului. Eficienta terapiei este, de asemenea, afectata de alegerea nivelului de compresie corespunzator, in functie de tipul si gravitatea afectiunii. Este foarte importanta alegerea unui nivel optim de compresie, deoarece presiunea slaba nu va avea nici un efect, in timp ce presiunea mai mare poate avea efecte secundare neplacute. Complicatiile pot fi simple, la inceput, cum ar fi roseata, abraziuni sau macerare, insa se pot agrava, ajungand la vezicule cu lichid sau escare. Aceste efecte secundare aparute in urma alegerii gresite a nivelului de compresie, determina pacientul sa renunte la terapie.
Cea mai populara clasificare a nivelelor de compresie utilizata, este cea folosita in Germania, Elvetia si Italia. In toate tipurile de clasificare gradul 1 inseamna compresie usoara, si gradul 4 inseamna compresia cea mai puternica. Valorile exprima compresia exercitata de un produs, in partea superioara a articulatiei. Este importanta mentinerea unei compresii graduale asupra membrului, pe intreaga lungime a produsului.
Producatorii folosesc clasificari diferite de compresie; cu toate acestea Comisia Europeana de Standardizare ofera urmatoarele clasificari:
- grad 1 – compresie usoara (18-21 mmHg),
- grad 2 – compresie moderata (23-32 mmHg),
- grad 3 – compresie puternica (34-46 mmHg),
- grad 4 – compresie foarte puternica (peste 49 mmHg).
Eficienta terapiei prin compresie cu ajutorul echipamentelor de compresie Codopress®
Reusita terapiei consta in alegerea corecta a echipamentului de compresie. Echipamentele de compresie Codopress® produse in Łódź(Polonia) de catre Tricomed S.A. sunt folosite pentru tratamentul cicatricilor dupa arsuri si in reabilitarea profilactica a arsurilor. Peste 20.000 de produse Codopress® au fost fabricate pana acum, devoltand cu succes aceasta gama. Echipamentul este fabricat din material textil de calitate medicala, compus din fire de poliuretan si poliamida. Aceasta combinatie permite obtinerea parametrilor necesari si in acelas timp, ofera confort sporit pentru pacient.
Datorita procesului de fabricatie, se pot produce echipamente pentru orice parte a corpului, in conformitate cu gradul de compresie recomandat de medic. Gradul 1 de compresie (18-21 mm/Hg) este cel mai utilizat. Este remarcabil faptul ca toate produsele Codopress® sunt fabricate in asa fel incat toate cusaturile nu au contact cu cicatricile. Datorita acestui lucru, valoarea terapeutica a presiunii nu se schimba.
Procesul pregatirii unui echipament de compresie:
- Se ia o trimitere de la un medic specialist.
- Se face o programare pentru luarea masurilor necesare.
- Odata ce echipamentul este confectionat, trebuie probat perntru a fi sigur ca se potriveste perfect.
- Pacientul este instruit cum sa foloseasca si sa ingrijeasca produsul.
Orice echipament de compresie ar trebui purtat in permanenta, pe o perioada de 6 pana la 24 de luni dupa ce procesul de vindecare a ranii s-a terminat, pana apar efecte vizibile (aplatizare, diminuare si netezire). Pe durata terapiei, sunt necesare cateva schimbari ale echipamentului de compresie, din cauza uzurii sau modificarii marimii corpului pacientului. Este important de retinut faptul ca produsul se utilizeaza numai dupa ce arsura este vindecata complet( cicatrizata).
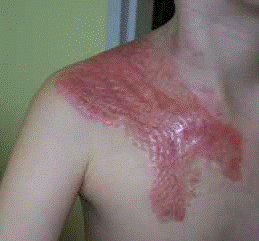
Produsele Codopress® pregatite individual :
- ofera compresie optima asupra cicatricei,
- pot fi folosite impreuna cu alte tipuri de terapii,
- nu cauzeaza reactii alergice si nu irita pielea,
- opreste mancarimea,
- previne contractura incheieturilor.
Teste clinice
In centrele specializate in tratarea arsurilor din Siemianowice si Polanica Zdrój (Polonia) au fost examinati clinic pacienti cu afectiuni diferite. Ei au testat eficienta produselor Codopress® in tratamentul cicatricilor dupa arsuri.
Testarea clinica a echipamentelor Codopress® a avut loc in Salonul Tratament Arsuri al Spitalului Municipal Nr. 2 din Siemianowice Śląskie condus de Dr. S. Sakiel si in Spitalul de Chirurgie Plastica din Polanica Zdrój sub supravegherea Dr. K. Kobus. In institutul National de Medicina sub supravegherea lui W. Zalewski, PD, au fost efectuate teste asupra materialelor textile folosite in productia de echipamente Codopress® .
Materiale si metode
Pe parcursul a doi ani echipamentele de compresie produse de catre Tricomed S.A. au fost testate pe 40 de pacienti cu varsta cuprinsa intre 2 si 59 ani, cu arsuri pe aproximativ 26% din piele si arsuri adanci (pe toata adancimea pielii) pe aproximativ 9% din piele.
Pacientii au fost impartiti in doua grupe:
- in primul grup (20 de pacienti) echipamentele de compresie au fost aplicate imediat, dupa ce rana s-a vindecat,
- in al doilea grup (20 de pacienti) echipamentele de compresie Codopress® au fost aplicate la trei luni, dupa ce rana s-a vindecat.
Au fost evaluate fata, gatul, pieptul, membrele superioare si inferioare. In general au fost tinute sub observatie 24 de zone in primul grup si 30 zone in al doilea grup.
 Produsele testate au fost evaluate pentru utilitatea lor in tratamentul cicatricilor hipertrofice si cheloide, la 26 de pacienti cu varsta intre 3 si 58 de ani. Majoritatea cicatricilor hipertrofice si cheloide au fost cauzate de lichide fierbinti sau foc. Durata intregului tratament, incepand de la aplicarea produsului de compresie, a fost cuprinsa intre o luna si 4 ani. Inaintea inceperii terapiei prin compresie, au fost facute masaje. Produsele au fost testate pentru eficienta, in special, pe anumite parti ale corpului: genunchi si cot, fese, solduri, umeri, piept, membre superioare si inferioare.
Produsele testate au fost evaluate pentru utilitatea lor in tratamentul cicatricilor hipertrofice si cheloide, la 26 de pacienti cu varsta intre 3 si 58 de ani. Majoritatea cicatricilor hipertrofice si cheloide au fost cauzate de lichide fierbinti sau foc. Durata intregului tratament, incepand de la aplicarea produsului de compresie, a fost cuprinsa intre o luna si 4 ani. Inaintea inceperii terapiei prin compresie, au fost facute masaje. Produsele au fost testate pentru eficienta, in special, pe anumite parti ale corpului: genunchi si cot, fese, solduri, umeri, piept, membre superioare si inferioare.
Rezultatele testelor
Rezultatele testelor au indicat schimbari majore in tratamentul cicatricilor hipertrofice si cheloide, cu produse de compresie. Senzatia de mancarime observata in 8 cazuri a disparut dupa 3 saptamani. Culoarea cicatricelor noi s-a schimbat din rosu sangeriu intr-o culoare asemanatoare pielii la 17 pacienti, dupa 4 saptamani. Inaltimea initiala, a cicatricei, s-a redus de la aproximativ 4 mm(masurata la nivelul pielii sanatoase) pana la 0-2 mm. Cele mai bune rezultate s-au observat in cazul cicatricilor noi, formate acum 4 saptamani. In cazul cicatricilor vechi aceste efecte au fost visibile dupa o perioada mai lunga de timp.
Nu au avut loc reactii alergice. Spalarea prin mijloace obisnuite sau utilizarea pe intreg parcusul zilei nu au afectat elasticitatea produselor testate. Cele mai bune rezultate clinice au fost observate pe coapse, gambe si antebrate. Pacienti nu au avut obiectii cu privire la purtarea echipamentelor de compresie. In concluzie produsele de compresie Codopress® au contribuit, fara indoiala, la reabilitarea rapida a pacientilor cu deformatii dupa arsuri.
Rezumatul rezultatelor testelor
Dupa folosirea produselor Codopress® timp de cateva luni, s-a ajuns la urmatoarele concluzii:
- cicatricile au devenit mai plate,
- culoarea extrem de rosie s-a diminuat gradual,
- nu au fost observate reactii alergice la materialul folosit la fabricarea Codopress®,
- la aceeasi pacienti au fost comparate cicatricele din zonele nesupuse compresiei cu cele presate prin ecchipamentele Codopress®, au existat diferente vizibile la forma cicatricilor
- aplicarea echipamentelor de compresie imediat dupa ce rana s-a vindecat a avut rezultate mult mai bune decat aplicarea echipamentelor de compresie dupa aparitia cicatricei hipertrofice. [2]

Concluzii
- Produsele testate Codopress® sunt foarte utile in profilaxia si tratamentul cicatricilor hipertrofice.
- Echipamentele de compresie trebuie croite dupa dimensiunile pacientului pentru a oferi eficienta ridicata.
- Aplicarea imediata(dupa ce rana s-a vindecat) a echipamentului de compresie, pregatit individual, garanteaza cea mai buna eficienta in tratamentul cicatricilor.
- Purtarea constanta a echipamentului (13 ore pe zi) timp de 1 pana la 2 ani, schimbat doar daca se uzeaza sau intervin schimbari in corpul pacientului:
- previne dezvoltarea cicatricilor hipertrofice,
- reduce dimensiunile cheloidei si, in majoritatea cazurilor, regresia
- imbunatateste aspectul estetic final.
- Terapia prin compresie permite continuarea reabilitarii fizice si nu constrange activitatea pacientului dupa arsura.
- Materialul textil folosit in fabricarea produselor Codopress® nu cauzeaza reactii alergice.
Terapia asociata cu produsele Codopress® + Codosil™ ADHESIVE
Pansamentele din silicon adjuvante in tratamentul cicatricilor, prin terapia prin compresie, au devenit foarte populare in ultimi 10 ani. Aplicarea lor incetineste cresterea vaselor mici de sange din cicatrice, si astfel cicatricea devine mai elastica si mai plata.
Multi specialisti recomanda terapia asociata, prin combinarea unor metode special concepute pentru pacient. Una dintre acestea, este terapia prin compresie combinata cu pansamente pentru tratarea cicatricilor. Pansamentul folosit pentru acest tip de terapie asociata, este CodosilTM ADHESIVE .
CodosilTM ADHESIVE este un produs moale din mai multe straturi, folosit pentru tratamentul si reabilitarea cicatricilor hipertrofice si cheloide. Stratul adeziv siliconat intra in contact direct cu suprafata cicatricei. Suprfata exterioara a pansamentului este protejata de un strat antiadeziv.
- opreste senzatia de mancarime si durere,
- nu cauzeaza iritatii si alergii,
- este usor de indoit,
- are propietati adezive, se poate lipi si dezlipi pe suprafata pielii in mod repetitiv,
- este destinat utilizarilor multiple,
- este usor de depozitat si aplicat.
 Pansamentul din silicon poate fi aplicat, ca agent preventiv, cand rana este vindecata complet (a opta sau a zecea zi) sau cand apar primele simptome ale cicatricei hipertrofice. Cu cat pansamentul este aplicat mai devreme, sunt sanse mai mari de vindecare completa.
Pansamentul din silicon poate fi aplicat, ca agent preventiv, cand rana este vindecata complet (a opta sau a zecea zi) sau cand apar primele simptome ale cicatricei hipertrofice. Cu cat pansamentul este aplicat mai devreme, sunt sanse mai mari de vindecare completa.
Pansamentul se aplica pe pielea fara iritatii si se taie cu un cm mai mare decat rana. In mod profilactic ar trebui purtat timp de 12 ore pe zi. In pacientii care folosesc produsele de compresie Codopress® impreuna cu pansamentul din silicon CodosilTM ADHESIVE se pot observa schimbari vizibile: aplatizarea, diminuarea si netezirea cicatricei. Mai mult, activitatea motorie este imbunatatita si riscul contracturilor este limitat.
CodosilTM ADHESIVE este recomandat pentru utilizarea:
- in reabilitarea cicatricilor hipertrofice si cheloide,
- ca profilaxie in persoanele cu cicatrici hipertrofice si tendinte de formare a cheloidelor,
- dupa tratamentul cosmetic al cicatricilor in chirurgia plastica.
Bibliografie:
[1] Babiana Mossakowska, PhD, Professor, Presoterapia u dzieci (Terapia prin compresie la copii).
[2] A. Nawrocki, doc., PhD, si altii, Ocena kliniczna – Opracowanie technologii i ocena artykułów medycznych do zastosowania w chirurgii plastycznej (Evaluare clinica – O compilatie a tehnologiilor si evaluarilor produselor medicale aplicate in chirurgia plastica).
Toate produsele Codopress® sunt pregatite individual dupa luarea masurilor.
Definitia „ranii”
O rana este deteriorarea pielii si cateodata a tesutului adanc si chiar a organelor, ca rezultat a ranirii mecanice, termice sau chimice.
Ranile, cauzate de ranirea mecanica, includ: abraziuni, taieturi, rupturi, rani prin injunghiere, muscaturi si rani chirurgicale.
Ranile, cauzate de ranirea termica sau chimica, includ: toate tipurile de arsuri termice, chimice, electrice si radiatii.
Exista anumite tipuri de rani – rani cronice (nevindecabile), care au alte cauze – cum ar fi bolile. Ranile cronice includ: ulcerele de presiune (escare), ulcerele venoase, ulcere neuropatice(picior diabetic) si alte ulcere cauzate de infectii sau ca rezultat al radioterapiei sau neoplaziei.
Tipuri de vindecare
1. Rani cu vindecare indelungata – vindecare prin granulare
- pierdere semnificativa de tesut
- rana nu poate fi inchisa prin metode fizice
- timp indelungat de vindecare
- tratamentul este bazat pe reconstructia tesutului – rana se umple cu tesut de granulatie, ce este acoperit de epiderma si se formeaza cicatricea
2. Rani acute – vindecare primara (de prima intentie)
- rani chirurgicale sau tramatice noi
- pierdere minima de tesut
- rana poate fi inchisa prin suturare sau folosind plasturi
Fazele vindecarii
Nu exista pansament universal, ce poate fi folosit in fiecare caz.
Pansamentele au functii diferite: curatare, absorbtie si protectie. Se complementeaza unul pe celalalt si un singur pansament nu poate indeplini toate nevoile unei rani, care trece prin fazele de vindecare:
- faza imflamatorie (exudat)
- faza de granulatie si epitalizare (regenerare)
- faza de maturare (remodelare)
Faza imflamatorie (exudat)
Aceasta faza reprezinta reactia corpului la ranire. Din cauza dereglarilor de circulatie, marimii si cresterii permeabilitatii capilare apare edemul, acompaniat de exudat.
Rolul pansamentelor in faza imflatorie:
- oprirea sangerarii
- facilitarea debridarii naturale
- absorbtia excesului de exudat
- prevenirea re-infectarii
Faza de granulatie si epitelizare (regenerare)
Granulatie – trecerea de la faza imflamatorie la faza proliferativa, ce este controlata de macrofage si alte celule. Macrofagele stimuleaza cresterea fibroblastelor.
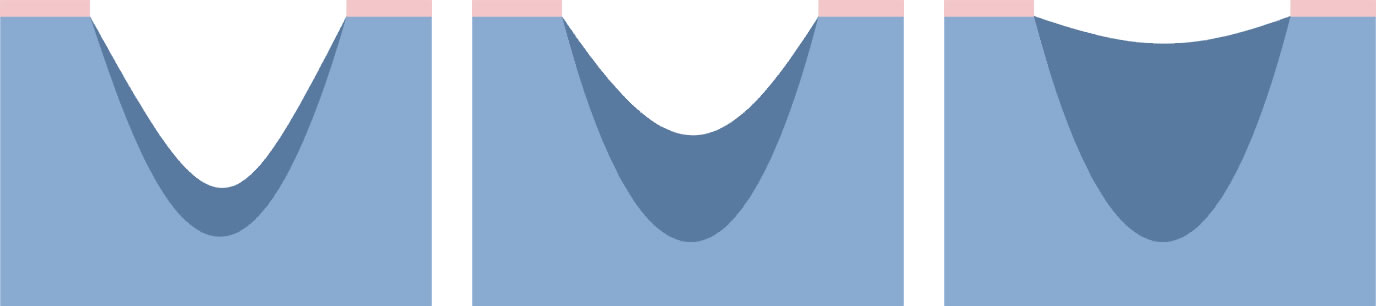
Ingustarea ranii – multe dintre fibroblaste sunt transformate in miofibroblaste. Reteaua de miofibroblaste inchide rana (0.6 – 0.7 mm/pe zi).
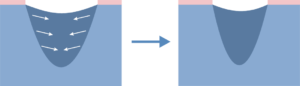
Epitelizarea – epiderm nou format, necesar pentru inchiderea ranii. Celulele epidermul migreaza de la mariginile ranii spre centrul ranii, acopera testul de granulatie si creaza piele noua.
Rolul pansamentelor in faza de regenerare:
granulatie
- mentinerea unui mediu umed
- absorbtia excesului de exudat
- protejarea impotriva raninii mecanice
- prevenirea re-infectarii
epitelizare
- mentinerea unui mediu umed
- protejarea epidermei delicate in timpul schimarii pansamentelor
Faza de maturare
Maturare – reorganizarea lenta a structurii microscopice a cicatricei; rezultatele remodelarii sunt reducerea si netezirea cicatricei; acestea ajuta la rezistenta cicatricei.
Aceasta faza poate dura luni sau chiar ani. In tratamentul cicatricilor anormale sunt utilizate urmatoarele:
- panasamente locale din silicon
- bandaje sau echipamente speciale de compresie
- operatie, terapia cu corticosteroizi, laser sau crio-operatie.
Rolul pansamentelor in faza de maturare:
- netezirea cicatricei
- albirea cicatricei
- reducerea cicatricei
Ce este exudatul?
Exudatul este un fluid special, numit in trecut „balsam natural”, ce apare in prima faza de vindecare a ranii, imediat dupa ranire.
Exudatul contine ingrediente variate inclusiv nutrienti pentru metabolismul celular:
- foarte putine hematii
- pana la de 6 ori mai multe leucocite decat sangele
- mai putina glucoza, insa aceleasi minerale ca si sangele
- proteine – printre care se afla enzimele necesare procesului de vindecare; enzimele curata rana si indeparteaza tesutul deteriorat
Intr-o rana care se vindeca normal, cantitatea se exudat scade treptat. Intr-o rana, in care procesul de vindecare este tulburat, cantitatea de exudat nu se reduce treptat si poate fi o provocare mare pentru pansamente.
OBSERVATIE: pentru mentinerea conditiilor adecvate procesului de vindecare, este nevoie de o cantitate optima de exudat sau asa numitul mediu umed de vindecare.
Prea mult exudat sau absenta lui poate incetini procesul de vindecare. De aceea, pansamentul trebuie ales in functie de cantitatea de exudat. In ranile uscate, fara exudat, pansamentul trebuie sa mentina mediu umed, iar in ranile cu prea mult exudat pansamentul trebuie sa fie absorbant.
OBSERVATIE: Schimbarea culorii, mirosului sau a densitatii exudatului poate indica o modificare a ranii sau aparitia imflamatiei / infectiei – in acest caz rana trebuie examinata de un medic specialist.
Tip pansament vs. indicatii de utilizare
| Tip pansamen | Nivel de exudat | |||
| fara | putin | moderat | mare | |
| functiile pansamentului | hidratarea ranii | mentinerea unui mediu umed | absorbtia excesului de exudat | absorbtia excesului de exudat |
| hidrogel | √ | √ | ||
| film-poliuretan | √ | |||
| hidrocoloid | √ | √ | ||
| spuma poliuretana | √ | √ | ||
| alginat | √ | √ | ||
Metode de tratament
Metoda traditionala de tratament
De-a lungul secolelor, ranile cronice erau tratate folosind diverse materiale pentru a usca rana.
Metoda tratidionala de tratament bazata pe utilizarea pansamentelor absorbante fabricate din tifon:
- asigura absorbtia excesului de exudat
DAR
- nu proteja rana impotriva uscarii si racirii, incetinind procesul de vindecare
- nu asigura protectie impotrica factorilor externi, ducand la infectii frecvente
- se lipea de rana, tesutul nou format se deteriora si cauza dureri pacientului in timpul schimbarii pansamentului
- din cauza capacitatii limitate de absorbtie pansamentul trebuia schimbat des
Vindecare prin uscarea ranii este de preferat in cazul ranilor acute.
Metoda moderna de tratament
De la publicarea cercetarilor lui George Winter, a devenit clar ca ranile se vindeca mult mai repede in conditii umede, in care este mentinuta cantitatea optima de exudat, pe suprafata ranii. Aceste concept a fost numit MEDIU UMED DE VINDECARE.
Conform acestui concept, tratamentul consta in inchiderea ranii cu ajutorul unui pansament special ce:
- mentine nivelul necesar de umiditate pe suprafata pielii pentru a crea un mediu optim de vindecare
- initiaza debridarea autolitica, ce duce la inceperea procesului de vindecare
- izoleaza termic rana, mentinand o temperatura constanta, si accelereaza vindecarea
- asigura absorbtia pe termen lung a excesului de exudat, ceea ce reduce numarul de schimburi ale pansamentului
- nu se lipeste de rana
- este rezistent la apa si protejeaza rana impotriva mediului exterior, diminuand riscul infectiilor
Caracteristicile unui pansament perfect
Vindecarea in mediu umed este potrivita pentru ranile ce necesita un timp indelungat de vindecare, dar poate fi folosita si pentru tratarea taiaturilor obisnuite, abraziunilor sau zgarieturilor.
(…) aceste rani afecteaza foarte multe persoane. Mai putem adauga si membrii familei ce au grija de aceste persoane, si astfel numarul persoanelor direct implicate in tratamentul ranilor cronice creste (…)
Termenul de „rana”, de obicei, evoca notiunea de taietura sau injunghiere, ca rezultat a diferitelor romane politiste, nuvele si filme. Aceste rani necesita tratament si pansamente profesionale dar se vindeca mult mai repede. Este mult mai dificila tratarea asa numitelor rani cronice, ce afecteaza foarte multe persoane. Mai putem adauga si membrii familei ce au grija de aceste persoane, si astfel numarul persoanelor direct implicate in tratamentul ranilor cronice creste.
Tratamentul ranilor cronice, cum ar fi piciorul diabetic sau ulcerele de presiune, si chiar arsurile, de obicei dureaza luni de zile. Acest lucru este un inconvenient pentru membrii familiei, precum si foarte dificil pentru persoana afectata. Acest articol incurajeaza familiarizarea cu metodele moderne de tratament pentru ranile cronice in mediu umed, in conformitate cu principiile dezvoltate de catre cercetatori. Acest articol este un fel de introducere in subiect si un indiciu, despre cum se trateaza in mod eficient si rapid ranile cronice.
Referitor la tratamentul modern pentru ranile cronice, nu vrem sa clasificam pansamentele traditionale ca fiind ineficiente. Pansamentele traditionale (compresele din tifon, bandajele si plasturi) sunt foarte bune! Nimeni nu contesta eficacitatea lor deoarece sunt perfecte pentru tratarea ranilor acute (rezultate in urma raniri mecanice cum ar fi taieturi, rani prin injunghiere, rana de glont si abraziuni). In aceste cazuri, este indicata utilizarea pansamentelor sterile din tifon si a plasturilor.
TRATAREA EFICIENTA A RANILOR CRONICE
In cazul ranilor cronice (escare, arsuri, picior diabetic), acum 40 de ani specialistii au descoperit si au specificat clar care sunt conditiile favorabile vindecarii rapide. Acestea sunt complet opuse de ceea ce ofera pansamentele traditionale. S-a constatat ca o rana cronica se vindeca mai bine daca sunt indeplinite urmatoarele conditii:
- mediu umed de vindecare – sustine procesul natural de curatare al ranii, regenerarea tesutului distrus si reduce durerea. In acest fel rana se vindeca, in medie cu 50% mai repede;
- valoarea redusa a pH-ului – reducand valoarea pH-ului, aciditatea din rana creste, si astfel se inhiba dezvoltarea bacteriilor;
- ocluzia ranii – protejeaza rana impotriva infectarii cu bacterii din mediul exterior. Folosirea pansamentelor speciale din spuma poliuretana protejeaza si impotriva ranirii mecanice.
- temperatura stabila – temperatura stabila de aproximativ 37°C accelereaza diviziunea celulara, si prin urmare regenerarea tesutului distrus
 CARACTERISTICILE UNUI PANSAMENT PERFECT
CARACTERISTICILE UNUI PANSAMENT PERFECT
William Turner a continuat cercatarile lui Georg Winter din 1962 si a prezentat rezultatele lor in 1979, determinand astfel calitatile unui pansament perfect. Potrivit lui W. Turner un pansament, conform metodei moderne de tratament, va facilita procesul de vindecare daca:
- mentine un nivel optim de hidratare in rana,
- elimina excesul de exudat si componentele toxice,
- izoleaza termic rana,
- permite schimbul de gaze intre rana si mediul inconjurator,
- este impermeabil la bacterii si alte microorganisme,
- nu contine particule si substante toxice,
- protejeaza tesutul nou format,
- se indeparteaza cu usurinta de pe rana, fara a cauza leziuni.
Pansamentele ce indeplinesc conditiile de mai sus, formeaza un mediu umed ce favorizeaza procesele importante din rana, astfel vindecarea este mai rapida cu 50%, se reduce senzatia de durere si riscul de infectie
De ce, in pofida prezentei unei game variate de pansamente moderne, alegerea pansamentului potrivit este asa dificila?
Identificarea corecta a proceselor ce au loc in rana, in timpul vindecarii, a dus la crearea mai multor pansamente specializate, fiecare avand caracterisitici diferite. In mod paradoxal, astfel apare problema alegerii corecte a pansamentului. Decizia utilizarii unui tip de pansament determina daca este eficient sau nu.
CUM SA ALEGEM PANSAMENTUL IN FUNCTIE DE RANA?
Alegerea pansamentul ar trebui sa aiba doua criterii de baza – nu exista un pansament universal pentru orice fel de rana si procesele din rana sa corespunda caracteristicilor pansamentului.
Pentru a facilita alegerea pansamentului corect, se poate folosi matricea de clasificare a culorii ranii, care este bazata pe observatia fenomenului in diferite faze de vindecare.
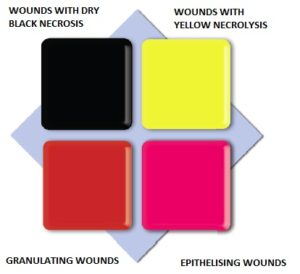
Clasificarea consta in patru culori atribuite stadiilor specifice ale procesului de vindecare.
Selection of the dressing to the given wound while using the wound colour classification system becomes easier, because the wounds of the same type (colour) set similar challenges, and therefore require a similar procedure.
RANA „NEAGRA” – TESUT NECROTIC
OBIECTIVUL TRATAMENTULUI:
- indepartarea tesutului necrotic
CARACTERISTICILE RANII:
- tesut mort deshidratat
- tesutul necrotic acoprea intreaga rana sau este prezent local sub forma de pata
- nivelul de exudat – scazut (pana la punctul unde necroza devine lichida si se separa de tesutul sanatos)
- tesutul necrotic inhiba procesul de vindecare – este o sursa de infectii pentru tesuturile sanatoase, blocheaza formarea noului tesut
METODA DE TRATAMENT:
- este necesara indepartarea necrozei, chirurgical sau prin procesul de autoliza in mediu umed
PANSAMENTE RECOMANDATE:
RANA „GALBENA” – NECROLIZA\
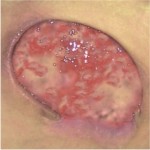
OBIECTIVUL TRATAMENTULUI:
- indepartarea tesutului necrotic si pregatirea ranii pentru granulatie
CARACTERISTICILE RANII:
- culoarea ranii – galbena, fibroasa
- nivelul de exudat – mare, moderat, rar scazut
METODA DE TRATAMENT:
- mentinerea unui mediu umed
- controlul nivelului de exudat
PANSAMENTE RECOMANDATE:
- Medisorb SILVER si SILVER PAD – rani infectate cu nivel mare de exudat
- Medisorb A – rani adanci cu nivel mare sau moderat de exudat
- Medisorb P – rani de suprafata cu nivel moderat de exudat
- Medisorb P PLUS – rani de suprafata cu nivel foarte mare de exudat
- Medisorb H – rani cu exudat moderat sau scazut
- Medisorb G – rani infectate cu nivel scazut de exudat (hidrateaza tesutul necrotic si il acopera cu microorganisme)
RANA „ROSIE” – TESUT DE GRANULATIE
OBIECTIVUL TRATAMENTULUI:
- mentinerea unui mediu umed necesar granulatiei
- controlul nivelului de exudat
CARACTERISTICILE RANII:
- rana are culoarea rosu aprins, este umeda
- suprafata neregulata a ranii
- tesutul este delicat, sensibil la durere, succeptibil la infectii
PANSAMENTE RECOMANDATE:
- Medisorb A, Medisorb P sau Medisorb P PLUS – rani cu exudat abundent sau moderat
- Medisorb H – rani cu exudat moderat sau scazut
- Medisorb G – rani infectate cu nivel scazut de exudat (hidrateaza tesutul necrotic si il acopera cu microorganisme)
- Medisorb A -rana infectata cu nivel mare de exudat
RANA „ROZ” – EPITELIZARE
OBIECTIVUL TRATAMENTULUI:
- protejarea noului tesut
- stimularea formarii pielii
CARACTERISTICILE RANII:
- suprafata ranii este acoperita de tesut roz sau alb
- celulele epiteliale migreaza de la marginile ranii spre centru.
METODA DE TRATAMENT:
- stimularea procesului de formare a pielii
- mentinerea unui mediu umed
- protejarea impotriva ranirii mecanice
PANSAMENTE RECOMANDATE:
- Medisorb H – rani cu exudat moderat
- Medisorb F – rani cu exudat scazut
Elżbieta Szwałkiewicz
Consultant National in Asistenta Medicală a Bolnavilor Cronici si a Persoanelor cu Dizabilitati
Chiar si cel mai modern, potrivit pentru rana pansamet nu va facilita procesul de vindecare a ranilor daca nu vor fi indeplinite conditii suplimentare care sa conduca la regenerarea ulterioara a corpului.
Acestea sunt:
- igiena adecvata a corpului,
- protejarea pielii impotriva efectelor iritante ale urinei,
- pat, saltea, lenjerie de pat si lenjerie de corp adecvate,
- eliminarea presiunii asupra partii corpului afectata de escara,
- miscare si pozitionare sigure a corpului,
- nutritie si hidratare adecvate.
Solutiile tehnice si tehnologiile moderne permit efectuarea in conditii de siguranta a activitatilor igienice, chair si in cazul pacientilor complet imobilizati si cu pielea foarte sensibila, fara riscul si efortul asociat miscarii lor. Pe piata exista o gama larga de dispozitive ce faciliteaza igiena si ingrijirea pielii. Atunci cand aveti de-a face cu o piele uscata (spalata des cu sapun), slabita, macerata, supusa constant actiunii unor factori iritanti, este necesar sa verificati starea pielii zilnic in căutarea semnelor unei reactii alergice. Produsele potrivite pentru curatarea si ingrijirea pielii bolnavilor sunt acelea care pot fi aplicate pe pielea sensibila si iritata si au proprietati de hidratare, catifelare si refacerea elasticitatii pielii. Acestea ar trebui sa reduca inflamatia, sa hidrateze si sa protejeze pielea impotriva factorilor iritanti precum urina. Nu folositi sapun pe pielea iritata si cu mancarimi, ci doar produse de curatare delicata (precum lotiuni, spume). Se recomanda utilizarea produselor cosmetice cat mai putin alergice si folosirea produselor de curatare si ingrijire de la acelasi producator, deoarece acest lucru va impiedica utilizarea produselor cu diferite componente chimice, care prin interactiunea lor pot deveni daunatoare pentru organsim. Se spala doar zona ranii, se verifica starea pansamentului si protectia ranii impotriva contaminarii si umezirii in timpul procedurilor de igiena.
Mirosul de urina, neplacut pentru pacient si mediul sau, poate fi eliminat prin alegerea corecta a produselor absorbante si schimbarea acestora cu o frecventa corespunzatoare – de aproximativ patru ori pe zi. In timpul schimbarii, curatati abdomenul, organele genitale, zona inghinala și fesele.
Un pacient care nu poate schimba pozitia din culcat in sezut poate fi spalat in mod traditional in pat, dar poate fi spalat si intr-o cada mobila speciala. Majoritatea acestor cazi, de asemenea, un dispozitiv de hidromasaj incorporat. Liftul are capacitatea de a ridica tetiera, astfel incat pacientul sa poată fi spalat in pozitie sezand sau culcat. Intr-un set cu cada sunt disponibile si telescaune care ajuta persoanele cu paraplegie sau cu dizabilitati sa intre si sa iasa din cada. Aceste persoane se pot spala si ele la dus folosind liftul sau un scaun sanitar. Toate institutiile in care exista pacienti cu dizabilitati locomotorii ar trebui sa aiba sisteme integrate de igiena personala, adica echipamente mobile integrate cu echipamente de curatare.
Persoanele imobilizate, cu paraplegie, pot folosi toaleta singuri daca sunt create conditii pentru a-i ajuta sa faca trecerea de pe scaunul cu rotile pe toaleta, iar inaltimea scaunului cu rotile si a toaletei trebuie sa fie similare. Peretii laterali ai scaunului si barele ajutatoare ale toaletei ar trebui sa fie reversibile. Fiecare toaleta trebuie sa puna la dispozitia persoanei care o foloseste un dus si hartie igienica, pentru o igiena corecta si o curatare completa, in special in cazul persoanele in varsta, cu pielea imbatranita, sensibila si uscata. In toaleta ar trebui sa existe suficient spatiu pentru ca o persoana cu dizabilitati sa poata intra cu scaunul cu rotile, sa-l poata aseza langa vasul de toaleta, iar dupa ce a ridicat partea laterala a scaunului si bara toaletei sa se poata muta. Toti oamenii, indiferent de starea de sanatate si conditia fizica ar trebui sa poata folosi toaleta. In momentul ridicarii si miscarii pacientului, trebuie evitata presiunea asupra corpului si sunt recomandate metodele de alunecare si rotatie a corpului. Necesitatea de a curata si proteja pielea este deosebit de importanta pentru persoanele cu dizabilitati, care se confrunta cu problema incontinentei urinare.
Este foarte important de retinut ca urina este un factor extern iritant, iar in contact cu pielea poate cauza inflamatii. Pielea inflamata este rosie, iritata si dureroasa. Pot aparea frecvent umflaturi, mancarimi si descuamari ale pielii. Pacientii care incearca sa reduca mancarimea se pot zgaria formand rani ce vor duce la aparitia escarelor infectate sau a infectiilor bacteriene.
Efectul dorit poate fi obtinut prin folosirea produselor absorbante de unica folosinta, seturi pentru colectarea urinei, produse specializate de igiena personala si produse cosmetice si de protectie. Pe piata se gaseste o oferta foarte mare pentru aceasta categorie de produse.
Scutecele, absorbantele cu forma anatomica si absorbantele urologice trebuie alese in functie de capacitatea de absorbtie, continutul de superabsorbant, tipul de protectie impotriva scurgerilor din scutec, capacitatea de a neutraliza mirosurile neplacute si posibilitatea unei ajustari optime pe corp. De asemenea, este foarte important ca miezul absorbant sa fie acoperit cu un strat special din netesut ce protejeaza pielea de contactul cu urina absorbita.
Incontinenta urinara duce la umezeala constanta si macerarea pielii, ceea ce favorizeaza inflamatia si deteriorarea acesteia, rezultand formarea escarelor. Prin urmare este necesar sa verificati constant zonele expuse la umiditate, starea pansamentelor si sa scurtati la maxim timpul de expunere al pielii la contactul cu urina.
In concluzie, alegerea unui produs absorbant trebuie sa fie determinata de gradul de incontinenta urinara, de starea de constiinta a pacientului, de intervalul de timp din zi si de nivelul de activitate. Persoanele cu ulcer de presiune si pielea uscata, foarte sensibila si predispusa la aparitia iritatiilor ar trebui sa foloseasca scutece care permit pielii sa respire. Ele se deosebesc de alte scutece pentru ca, in loc de folia de protectie au un laminat special ce permite aerului sa circule.
In timpul hranirii unei persoane imobilizate la pat, cu incontinenta urinara (IU), se recomanda utilizarea alezelor igienice pentru a proteja lenjeria sau scaunul. Nu utilizati aleze din cauciuc, ci aleze din celuloza, avand o parte acoperita cu un film special ce protejeaza scaunul sau patul impotriva umezelii. In acest caz trebuie folosite si produse absorbante ce permit pielii sa respire. Persoanele cu escare trebuie sa evite supraincalzirea in haine calduroase si incaperi fara aer sau incalzite excesiv si, mai presus de toate, trebuie sa evite presiunea pe termen lung asupra pielii deteriorate si fricțiunea pielii pe sol. Acest efect poate fi realizat prin utilizarea unui sistem de alunecare si a unui echipament special repozitionare, saltelelor si pernelor de reducere a presiunii, schimbarea frecventa a pozitiei corpului, aplicarea regulilor adecvate pentru ridicarea si deplasarea pacientului.
Reducerea semnificativa sau eliminarea presiunii asupra pielii poate fi realizata prin dotarea patului cu o saltea anti-escare:
- saltea antiescare cu presiune alternativa (asa numita saltea dinamica) in care un motor pompeaza aer in camerele individuale ale saltelei, umpland doar unele dintre ele, ceea ce permite eliberarea temporara a unei alte parti a corpului. Utilizarea saltelei nu anuleaza necesitatea de a schimba frecvent si in mod adecvat pozitia corpului.
- saltea antiescare cu presiune constanta, unde aerul este ompat cu ajutorul unei pompe manuale, ce permite obtinerea unei presiuni adecvate si reducerea presiunii pe suprafata corpului. De asemenea, este important ca aceasta sa fie realizata dintr-un material cu o formulă antibacteriana unica care inhiba dezvoltarea bacteriilor si a mirosului neplacut. Utilizarea acestei saltele are un efect de preventie si accelereaza vindecarea ranilor existente. Aceasta saltea este deosebit de utila in cazul pacientilor deranjati de sunetul motorului pompei din salteaua dinamica.
Timpul de vindecare a escarei sau a oricarei alte rani cronice depinde de starea generala de sanatate si de o nutritie buna, cu aport adecvat de proteine, calorii si lichide.
Cauze
Cauzele ulcerelor piciorului sunt diverse, complexe pe plan intern si aproape exclusiv de origine endogena.
Fara nici o indoiala, cele mai frecvente cauze ale ulcerelor sunt hipertensiunea venoasa si insuficienta arteriala.
Alte posibile cauze ale ulcerelor piciorului:
- hipertensiune: dermatita necrotica vasculara – tromboflebita profunda inalta (sindromul Martorell)
- infectii: osteomeielita, tuberculoza, pyoderma gangrenosum, lepra, muscaturi de insecte
- vasculita: poliarterita nodoasa, artrita reumatoida
- tulburari hematologice: anemie hemolitica, tulburari fibrinolize
- tulburari neurologice: poliomielita, neuropatie periferica (diabet)
- cancer: carcinom bazoscuamos mixt (ulcerul lui Marjolin), melanom, sarcomul Kaposi, limfom
Aparitie
- 75% din toate cazurile de ulcere vasculare sunt rezultatul hipertensiunii – ulcere venoase
- 15% apar in urma aterosclerozei – ulcere mixte
- 10% sunt ulcere arteriale
Ulcerele venoase apar ca urmare a tulburarii severe a circulatiei sangvine. In starea avansata a insuficientei venoase, circulatia venoasa din membrele inferioare este afectata si valvalele venelor sunt deteriorate – astfel apare congestionarea si presiunea crescuta in vene. Valvele dirijeaza fluxul sangvin numai in directia inimii, nu si invers. Cand aceste valve sunt distruse, sangele nu mai este directionat spre inima si stagneaza in membrele inferioare. Creste presiunea sangelui in sistemul venos, si daca ramane netratata poate cauza probleme mari valvelor si venelor superficiale. Peretii venelor isi pierd flexibilitatea, elasticitatea si se ingroasa. Pentru a prevenii reaparitia ulcerelor si pentru tratamentul lor, este foarte importanta localizarea insuficientei venoase.
Factori de risc
-
- obezitate
- lucrul in picioare sau stand la birou, duce la stagnarea sangelui in picioare
- factori ereditari – prezenta venelor varicoase la parinti
- varsta, in special la persoanele peste 60 de ani
- sexul, statistic venele varicoase sunt mai frecvente la femei decat la barbati
- numarul de sarcini (mai multe nasteri creste riscul aparitiei varicelor)
- constipatie
- picioare plate
- contraceptive orale
- inaltime
Simptome
Faza initiala a insuficientei venoase: senzatia de greutate in picioare, in special seara, aparitia asa numitelor vene in panza de paianjen si a venelor reticulare. Urmatoarele faze in dezvoltarea bolii sunt: aparitia umflaturilor in jurul gleznelor,si apoi umflarea intregului picior. La inceput umflatura dispare dupa o noapte de odihna, apoi devine constanta. Dupa ceva timp pot aparea varicele (extinderea permanenta a venelor superficiale).
In insuficienta venoasa avansata apar schimbarile trofice ale pielii precum si decolorarea, petele si intarirea pielii. Apoi apar mancarimile, proeminente, crapaturi, pielea acoperita de vene varicoase este distrusa, ceea ce duce inevitabil la formarea ranilor cronice greu de vindecat (ulcerele piciorului).
Localizare
- Ulcerele venoase, de regula, sunt localizate la nivelul maleolei mediale.
- Ulcerele ischemice (arteriale), de regula, sunt localizate in spatele degetelor de la picioare, in zona calcaiului sau pe suprafata anterioara a gambei
- Ulcerele reumatice se gasesc pe lateralele si pe spatele picioarelor, si in zona gleznelor.
Consultarea medicului
In primul rand, trebuie consultat medicul si acesta ar trebui sa va recomande un chirurg specialist. In prezent, cea mai buna metoda de diagnosticare a insuficientei venoase este ecografia Doppler.
Tratament
In cazul ulcerelor rezultate in urma insuficientei venoase avansate, unflarii picioarelor, venelor varicoase netratate metoda de tratament include:
- tratamentul local al ranii – cu pansamente moderne,
- terapia prin compresie – cu echipamente speciale de compresie (bandaje, sosete, etc),
- terapia medicamentoasa – prin administratea medicamentelor,
- si in final eliminarea refluxului venos – prin metoda chirurgicala.
Tratamentul local presupune curatarea ranii de tesut necrotic si stimularea procesului de vindecare. Scopul tratamentului conservator este anularea efectelor hipertensiunii venoase, prin imbunatatirea circulatiei venoase si reducerea umflaturii. Baza tratamentului conservator este terapia prin compresie. Aceasta creste presiunea locala hidrostatica si atenueaza presiunea din venele superficiale. Compresia graduala accelereaza circulatia sangvina din venele sistemului profund. Un element important al tratamentului conservator este farmacoterapia.
Tratamentul ulcerelor este dificil si de lunga durata. Pentru a reduce costurile si pentru a fi eficient, tratamentul trebuie bazat pe cooperarea sistematica si foarte buna intre pacient si personalul medical.
Prevenire
O persoana poate controla urmatorii factori GREUTATEA si STILUL DE VIATA.
GREUTATEA:
- pierderea greutatii in exces
STILUL DE VIATA:
- cresterea activitatilor fizice in special mersul pe jos, ciclismul, inotul. Contractiile musculare stimuleaza circulatia venoasa, impingand sangele spre inima – astfel sangele nu stagneaza in vene
- avand grija de tine la serviciu, in special in pozitia stand la birou – folosirea suportului pentru picioare, evitarea statului intr-o singura pozitie fara a te misca sau a te ridica. Efectuarea exercitiilor pentru stimularea gambei la serviciu – de exemplu, a marsalui in pozitie dreapta intr-un loc, a se apleca catre picior in pozitia stand jos.
Din momentul aparitiei tulburarilor microcirculatorii, ele pot fi corectate prin utilizarea echipamentelor de compresie:
- sosete pana la genunchi
- ciorapi
- colanti anti-varice
si prin tratament medical – a se consulta intotdeauna medicul sau farmacistul.